La inflamación de la raíz del diente es una condición extremadamente dolorosa, causada por la inflamación del interior del diente, que es sensible al dolor. Para comprenderla, es importante conocer la estructura del diente.
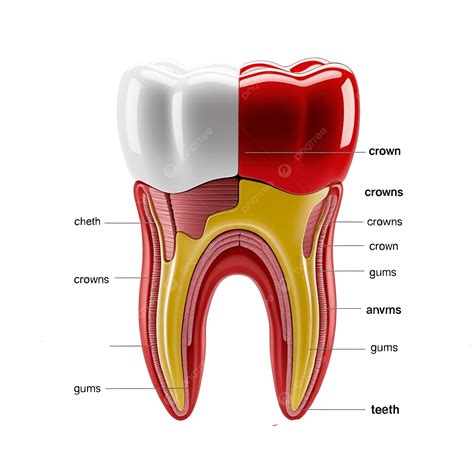
Anatomía del Diente
La parte visible del diente es la corona, seguida por el cuello del diente en la transición a las encías. Las raíces dentales anclan el diente firmemente en el hueso maxilar. El diente consta de varias capas:
- Esmalte: La capa más externa y dura que protege el interior del diente.
- Dentina: Capa debajo del esmalte.
- Pulpa: El interior del diente, que puede extenderse a través de los conductos radiculares hasta la raíz del diente.
¿Qué es la Inflamación de la Pulpa (Pulpitis)?
El término "inflamación de la raíz del diente" puede ser engañoso. Médicamente, se conoce como "inflamación de la pulpa" o pulpitis. La pulpitis ocurre cuando las bacterias entran en el interior del diente y causan inflamación en la pulpa, que puede extenderse a través de los conductos radiculares hasta la raíz del diente. El intenso dolor se debe a que los nervios se ven directamente afectados.
Causas de la Inflamación Dental
La causa más común de inflamación dental es la caries. Si no se trata a tiempo, las bacterias atraviesan el esmalte y la dentina hasta la pulpa. Sin embargo, la inflamación de la raíz del diente también puede ocurrir sin caries, como en casos de periodontitis.
Periodontitis
Lo que comienza como una inflamación inofensiva de las encías puede convertirse en una inflamación del periodonto. Se forman bolsas en las encías donde se acumulan bacterias, y las encías se retraen, dejando expuestos los cuellos dentales.
Desarrollo y Síntomas de la Inflamación de la Raíz del Diente
La inflamación de la raíz del diente se desarrolla gradualmente:
- Inicialmente, hay sensibilidad dental a la presión y dolor al morder o al consumir alimentos y bebidas frías o calientes.
- A medida que la inflamación se extiende, aparece un dolor de muelas intenso y punzante.
- El dolor puede extenderse a otras áreas de la mandíbula.
- Si no se trata, la inflamación puede llegar al hueso maxilar e inflamar el tejido circundante.
- Las encías pueden sangrar fácilmente y retraerse, formando bolsas gingivales.
La inflamación de la raíz del diente también puede producirse sin dolor si el nervio ya está gravemente dañado. Entonces existe el riesgo de que la inflamación de la raíz del diente se cronifique y siga extendiéndose sin alteraciones.
La inflamación radicular también deja su huella en las encías: al principio, es fácil que sangren al cepillarse los dientes porque las encías están irritadas. La infestación bacteriana hace que las encías se retraigan aún más y se formen las llamadas bolsas gingivales.
Consecuencias de la Inflamación No Tratada
Si el dolor cesa repentinamente, puede indicar que el nervio está dañado y el diente está muerto. Sin embargo, el tratamiento es necesario para conservar el diente. Un diente muerto sigue inflamado, y si la inflamación no se elimina, seguirá extendiéndose. Si el diente ya no se puede salvar, hay que extraerlo.
Una inflamación no reconocida en la boca, como la inflamación de la raíz del diente, la periodontitis o la caries (o una combinación de estas enfermedades) hace que las bacterias se acumulen en el tejido nervioso muerto y entren en el torrente sanguíneo.
Se ha confirmado científicamente que los problemas en los dientes pueden desencadenar toda una serie de enfermedades graves. Por desgracia, la inflamación de la mandíbula no se limita a ella.
Diagnóstico y Tratamiento
Ante el primer signo de inflamación del conducto radicular, es crucial consultar a un dentista. El dentista examinará la zona afectada y realizará pruebas para determinar la extensión de la inflamación y la vitalidad del nervio.
El tratamiento depende del grado de avance de la inflamación:
- Pulpitis Reversible: Se identifica y elimina la causa de la inflamación, como la caries. El dentista elimina las bacterias y trata la zona con un apósito y un empaste.
- Pulpitis Irreversible: Generalmente requiere un tratamiento de conductos. El diente se perfora bajo anestesia local, se extrae la pulpa y se limpian los conductos radiculares. El interior del diente se rellena herméticamente con un caucho natural.
¿Qué es un conducto en un Diente? 🦷️😲| Conducto Dental explicación simple - Endodoncia
Tratamiento de Conductos
En el tratamiento de conductos, el diente se perfora bajo anestesia local y se extrae completamente la pulpa para eliminar por completo la inflamación. Los conductos radiculares también deben limpiarse con limas especiales muy finas. Para evitar la entrada de nuevas bacterias, el interior "vacío" del diente se rellena herméticamente con un caucho natural. Sin embargo, primero hay que asegurarse de que la inflamación se ha eliminado por completo. Por ello, el tratamiento del conducto radicular suele realizarse en varias sesiones. Entre sesión y sesión, el paciente lleva un inserto que contiene medicación antibacteriana.
Resección de la Punta de la Raíz
Si un diente tratado con endodoncia vuelve a inflamarse, lo que puede ocurrir incluso años después del tratamiento de endodoncia, una posible forma de tratamiento es la resección de la punta de la raíz. Se trata de un procedimiento quirúrgico en el que el dentista extrae la parte inflamada de la raíz del diente desde el exterior. Como este procedimiento no puede realizarse a través del diente, el dentista debe penetrar primero en las encías y el hueso maxilar para llegar a la punta de la raíz.
Alivio del Dolor y Cuidado Post-Tratamiento
Para aliviar el dolor, se pueden tomar analgésicos sin receta como paracetamol o ibuprofeno. Después del tratamiento, el dentista puede prescribir un colutorio antibacteriano con clorhexidina.
Prevención de la Inflamación de la Raíz del Diente
La prevención es fundamental para evitar problemas dentales como la inflamación de la raíz del diente. Un cuidado dental adecuado es esencial.
- Visitas Regulares al Dentista: Las revisiones periódicas permiten detectar y tratar enfermedades dentales en una fase temprana.
- Dieta Baja en Azúcar: Reducir el consumo de azúcar minimiza el riesgo de caries.
- Higiene Dental Adecuada: Cepillarse los dientes dos veces al día y usar cepillos interdentales.
La Asociación Nacional de Odontólogos del Seguro de Enfermedad Obligatorio recomienda estar informado sobre cuándo es necesario un tratamiento de conductos y una apicectomía.
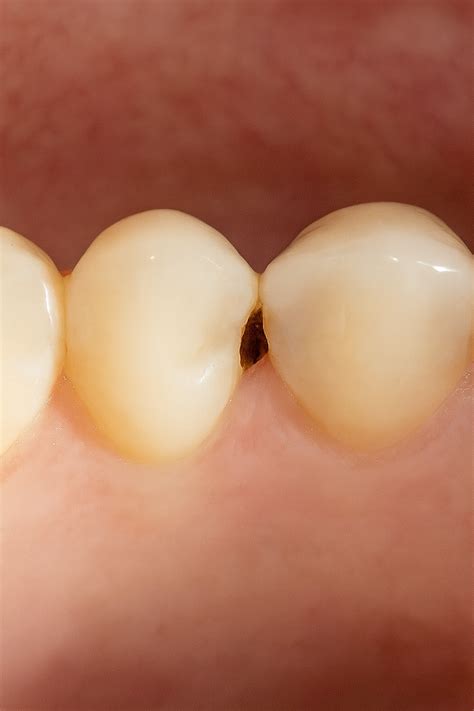
Caries Entre Dientes (Caries Interproximales)
Las caries entre dientes, también conocidas como caries interproximales, son áreas de desgaste del esmalte dental que ocurren en los espacios estrechos entre los dientes.
Causas
- Acumulación de Placa Bacteriana: La placa dental es una película pegajosa de bacterias que se forma constantemente en la superficie de los dientes.
- Falta de Flúor: El flúor es un mineral que fortalece el esmalte dental y previene la formación de caries.
Tratamiento
El tratamiento adecuado dependerá de la gravedad y extensión de la caries. Si la caries ha llegado a la pulpa dental, puede ser necesario realizar una endodoncia.
Recesión Gingival: Causas y Tratamiento
La recesión gingival ocurre cuando la línea de la encía se desplaza, exponiendo parte de la raíz del diente. La primera señal suele ser la sensibilidad dental. El primer paso es eliminar la causa que ha provocado la recesión, modificando la técnica del cepillado si es necesario. Existen varias técnicas de rehabilitación para frenar este desgaste.
Pus en la Encía: Significado y Tratamiento
La presencia de pus en la encía indica una infección y requiere atención dental inmediata. El tratamiento dependerá de la causa concreta, que puede incluir caries profundas, traumatismos o periodontitis avanzada. El dentista realizará una exploración clínica y radiográfica para evaluar el estado interno del diente y del hueso. No te automediques, y mantén una buena higiene oral.
| Problema | Causa | Tratamiento |
|---|---|---|
| Inflamación de la raíz del diente | Caries, periodontitis | Tratamiento de conductos, antibióticos |
| Caries interproximal | Acumulación de placa, falta de flúor | Obturación, endodoncia |
| Recesión gingival | Cepillado agresivo, periodontitis | Injertos de encía, modificación del cepillado |
| Pus en la encía | Infección bacteriana | Antibióticos, limpieza profunda |
Caries Dentales: Una Visión General
La caries dental es una enfermedad infecciosa provocada por bacterias presentes en la boca que fermentan los alimentos, produciendo ácidos que desmineralizan el diente. Factores como la ingesta frecuente de alimentos azucarados y una limpieza dental deficiente agravan esta condición.
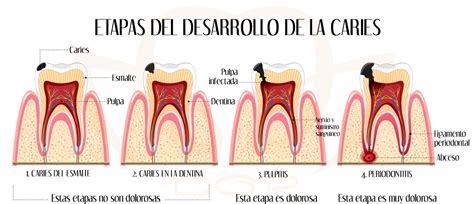
Etapas del Desarrollo de la Caries
- Caries Leve: Daño en el esmalte.
- Caries Moderada: Destrucción de la dentina, causando sensibilidad.
- Caries Grave: Afectación de la pulpa, provocando dolor intenso e infección.
Tipos de Caries
- Caries de Corona: En la superficie masticatoria de los dientes.
- Caries de Fisura: En pequeñas fisuras de los dientes posteriores.
- Caries Radicular: En las raíces de los dientes expuestas por recesión gingival.
- Caries Interdental: En los espacios entre los dientes.
- Caries Rampante: En bebés, asociada con la lactancia.
Problemas Derivados de la Caries Dental
Las caries no tratadas pueden causar dolor, infecciones, abscesos dentales, problemas para alimentarse y pérdida dentaria. Las bacterias pueden pasar al torrente sanguíneo y afectar otros órganos como el corazón o el cerebro.
Factores de Riesgo
- Molares y premolares irregulares.
- Alimentos adherentes y azucarados.
- Frecuencia de ingesta de alimentos y bebidas ácidas.
- Falta de flúor.
- Edad avanzada.
- Dientes torcidos.
- Boca seca.
- Empastes desgastados.
- pH salival bajo.
- Estrés.
- Ardor de estómago y trastornos alimenticios.
Tratamiento de la Caries Dental
- Obturación y Reconstrucción Dental: Limpieza y relleno de la zona afectada en caries superficiales.
- Endodoncia: Vaciado y sellado del conducto en caries que afectan la pulpa.
- Extracción: En casos graves, sustitución por implante dental.
Prevención de la Caries
- Mantener una correcta higiene dental.
- Usar hilo dental.
- Usar pastas dentales con flúor (1.500ppm).
- Realizar enjuagues bucales con flúor (si es recomendado por el odontólogo).
- Realizar limpiezas dentales periódicas.
Caries Radicular: Un Tipo Específico de Caries
La caries radicular afecta directamente la raíz del diente, especialmente en personas con encías retraídas o enfermedades periodontales. Se forma debajo de la encía, lo que dificulta su detección temprana. La caries radicular es una lesión que afecta la superficie de la raíz del diente, es decir, a la parte del diente que normalmente permanece cubierta por la encía.
Causas de la Caries Radicular
Cuando la encía se retrae por envejecimiento, enfermedades como la periodontitis o incluso por un cepillado agresivo deja expuesta esta zona. En condiciones normales, el cemento radicular no entra en contacto con bacterias ni ácidos, pero al quedar expuesto, se convierte en un blanco fácil para la caries.
Síntomas de la Caries Radicular
Uno de los principales problemas de la caries radicular es que suele pasar desapercibida en sus fases iniciales. Sin embargo, hay ciertas señales que pueden ponerte en alerta. Es importante prestar atención a cualquier cambio en la base de los dientes o en las encías. Dado que este tipo de caries puede desarrollarse sin síntomas claros, el diagnóstico profesional es indispensable.
Encías Inflamadas: Causas y Síntomas
- Encías Rojas: Uno de los síntomas más notorios es su color rojo brillante o morado.
- Sangrado al Cepillarse: El síntoma más notorio es el sangrado, ya sea al morder alimentos duros o al usar hilo dental o cepillar los dientes.
- Encías Sensibles: Las encías deben de ser firmes.
- Mal aliento o halitosis: Este es otro de los síntomas más habituales que van de la mano con las encías inflamadas.
- Recesión de las encías: Cuando las encías han estado inflamadas durante mucho tiempo sin ser tratadas es probable que poco a poco vayan retrocediendo dejando ver la raíz del diente.
Causas de la Inflamación de las Encías
- Caries: La presencia de caries entre dos dientes acaba muchas veces tocando la encía y provoca el cúmulo de restos de comida.
- Obturaciones Desbordantes: Una causa muy típica de gingivitis y poco conocida por el paciente son las obturaciones desbordantes.
- Bacterias: Finalmente tenemos las gingivitis asociadas a bacterias y consecuencia de una mala higiene.
- Medicamentos: El uso de algunos medicamentos causa agrandamiento gingival e inflamación en pacientes con mal control de placa.
- Tabaco: El tabaco enmascara en principal síntoma de la gingivitis que es el sagrado.
- Enfermedades sistémicas: Patologías de carácter genético como la fibromatosis gingival o el Sdr.