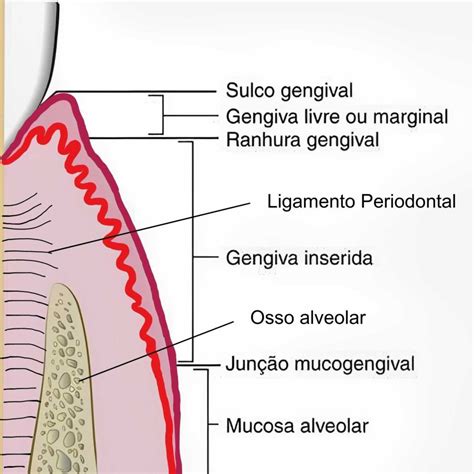
El ligamento periodontal es un componente crucial del periodonto, que es el conjunto de tejidos que rodean y soportan los dientes. Este tejido conectivo fibroso, altamente vascularizado y celular, une el cemento radicular del diente con la lámina dura del hueso alveolar de los maxilares.
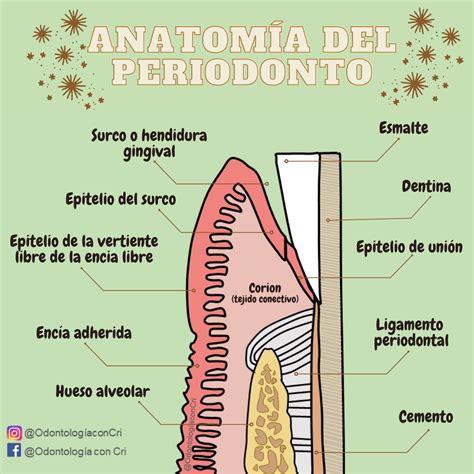
Está formado por un conjunto de fibras de colágeno que rodean la raíz del diente y se continúan con el tejido conectivo de la encía. Además, se conecta con los espacios medulares a través de los conductos vasculares del hueso maxilar. Se trata de un espacio de aproximadamente 0,3 milímetros entre el hueso y la raíz del diente.
Desarrollo y Formación
Este tejido se desarrolla a partir del saco o folículo dental que rodea el germen dental. Se forma concomitantemente con el desarrollo de la raíz y la erupción del diente.
Componentes del Ligamento Periodontal
El ligamento periodontal está compuesto por:
- Fibras colágenas.
- Células.
- Sustancia intercelular rica en colágeno, alto contenido proteico y polisacáridos.
Tipos de Células en el Ligamento Periodontal
El ligamento periodontal contiene una variedad de células que desempeñan funciones esenciales en el mantenimiento y reparación del tejido:
- Células formadoras: Fibroblastos, osteoblastos y cementoblastos.
- Células defensivas: Macrófagos, mastocitos y eosinófilos.
- Células epiteliales de Malassez.
- Células madres ectomesenquimáticas.
Fibroblastos
Los fibroblastos son las células más abundantes en el ligamento periodontal y son responsables de la síntesis y mantenimiento de la matriz extracelular, que incluye colágeno, proteoglicanos y elastina. Estas células también participan en la remodelación del ligamento mediante la síntesis y liberación de colagenasa y la fagocitosis de colágeno.
Osteoblastos
Los osteoblastos revisten la superficie del hueso alveolar y son responsables de la formación de hueso. Estos se localizan en la proximidad del hueso alveolar y contribuyen a la homeostasis ósea en respuesta a las fuerzas oclusales.
Cemento blastos
Los cementoblastos se encuentran en la superficie del cemento radicular y son responsables de la formación y reparación del cemento. Estos contribuyen a la adherencia de las fibras del ligamento periodontal al diente.
Células Epiteliales de Malassez
Estas células son remanentes de la vaina epitelial de Hertwig y se encuentran en el ligamento periodontal. Aunque su función exacta no está completamente clara, se cree que juegan un papel en el mantenimiento del espacio periodontal y en la prevención de la anquilosis dental.
Células Defensivas
Macrófagos, mastocitos y eosinófilos participan en la respuesta inmune y la defensa del tejido periodontal contra infecciones y lesiones. Los mastocitos, por ejemplo, contienen gránulos densos de heparina, histamina y enzimas proteolíticas que contribuyen a la defensa del huésped.
Funciones del Ligamento Periodontal
El ligamento periodontal desempeña varias funciones cruciales:
- Unión: Une el diente al hueso alveolar.
- Soporte: Suspende el diente en su alvéolo óseo.
- Nutrición: Suministra nutrientes al alvéolo y al cemento.
- Protección: Protege los dientes y los tejidos circundantes.
- Homeostasis: Mantiene la homeostasis de los dientes en su alvéolo por medio de la regeneración continua.
- Sensorial: Proporciona información sensorial, incluyendo presión y dolor, a través de las vías trigeminales.
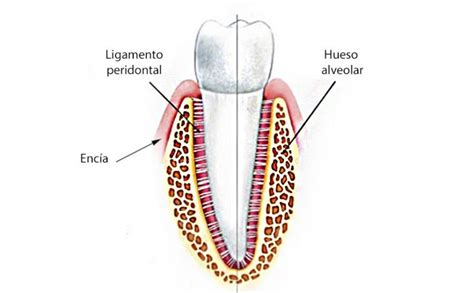
Fibras del Ligamento Periodontal
Las fibras principales del ligamento periodontal son elementos esenciales de este tejido. Están formadas por colágeno y dispuestas en haces, con una orientación específica para resistir las fuerzas que actúan sobre el diente. Las fibras principales se clasifican en:
- Fibras de la cresta alveolar: Se extienden desde la cresta alveolar hasta el cemento en el cuello del diente.
- Fibras horizontales: Se extienden perpendicularmente a la raíz del diente.
- Fibras oblicuas: Son las más numerosas y se extienden desde el cemento en dirección oblicua hacia el hueso alveolar.
- Fibras apicales: Irradian desde el cemento apical hacia el hueso.
- Fibras interradiculares: Se encuentran entre las raíces de los dientes multirradiculares.
Además de las fibras principales, existen fibras secundarias que contribuyen a la organización y función del ligamento.
Vascularización e Inervación
El ligamento periodontal está ricamente vascularizado e inervado. La vascularización proviene de las arterias alveolares superior e inferior, que irrigan los vasos sanguíneos anastomosados de la encía y las ramas pulpares y periodontales. La inervación incluye terminaciones nerviosas mielinizadas y no mielinizadas que proporcionan información sensorial sobre presión, tensión y dolor.
Regeneración del Ligamento Periodontal
El ligamento periodontal tiene la capacidad de regenerarse, lo cual es crucial para mantener la salud periodontal. Esta regeneración implica la proliferación y diferenciación de células progenitoras en cementoblastos, fibroblastos y osteoblastos, que contribuyen a la formación de nuevos tejidos periodontales.
Para mejorar el aislamiento de células primarias del ligamento periodontal, se han comparado diferentes métodos de extracción. Un método simplificado que involucra digestión enzimática y cultivo de explantes ha demostrado ser eficaz para aislar una población de células mesenquimales a partir de premolares sanos extraídos.
Este método simplificado permite aislar una población de células mesenquimales, que se pueden obtener a partir de premolares sanos extraídos, y facilita la regeneración del ligamento periodontal.
El periodonto es el conjunto de tejidos que rodea y soporta los dientes: la encía, el ligamento periodontal, el hueso alveolar y el cemento radicular.
La regeneración periodontal es una opción en la estrategia del tratamiento periodontal, pero no debemos olvidar que su significado es la reconstrucción de los tejidos perdidos por la enfermedad, por lo tanto, para poder aplicar este tratamiento es imprescindible un control previo de la causa y de la patogénia del proceso destructivo con el fin de obtener una situación clínica más favorable para que los tejidos del periodonto ejerciten su capacidad de regenerarse.
Buena parte de los conocimientos que actualmente tenemos sobre la capacidad de regeneración de los tejidos periodontales provienen de estudios realizados sobre la curación de la herida periodontal.
Actualmente, nuestro modelo de curación periodontal se basa en la hipótesis de Melcher (2), quien propuso que la naturaleza de la unión que se establece entre el diente y los tejidos del periodonto depende del origen de las células (epitelio, conectivo gingival, hueso alveolar o ligamento periodontal) que repueblan la zona de la herida, y que las únicas que conseguirían la verdadera regeneración periodontal completa serían células provenientes del ligamento periodontal y células perivasculares óseas (3).
La regeneración periodontal (RP) supondría una recuperación completa de los tejidos del periodonto en altura y función, es decir, la formación de hueso alveolar, una nueva inserción conectiva mediante fibras de colágeno funcionalmente orientadas sobre cemento de nueva formación. Sin embargo, cuando hablamos de regeneración periodontal solemos referirnos a una regeneración parcial (en altura) del periodonto.
A nivel celular, la RP es un proceso complejo que requiere la coordinación entre la proliferación, diferenciación y desarrollo de varios tipos de células. Durante el desarrollo del diente las células madre periodontales se originan de las células del folículo dental, y son capaces de diferenciarse para formar cemento radicular, ligamento periodontal y hueso alveolar. Algunas de estas células madre permanecen en el ligamento periodontal después que el diente acabe su desarrollo. Durante la curación de la herida periodontal estas células madre junto con aquellas localizadas en la región perivascular del hueso alveolar, son estimuladas a proliferar, migrar dentro del defecto y diferenciarse para formar nuevos cementoblastos, fibroblastos del ligamento periodontal y osteoblastos. Todo este proceso debe realizarse perfectamente sincronizado para que resulte en un nuevo aparato de soporte periodontal (2).
La bibliografía demuestra que las posibilidades de RP son mayores en bolsas periodontales infraóseas, también denominados defectos verticales o intraóseos. Parece que la relación espacial que se establece entre la pared ósea del defecto y la superficie radicular es el factor fundamental para el éxito de la regeneración ya que permite, la estabilidad espacial de la zona de la herida durante el periodo de curación, y la proximidad de fuentes tisulares y vasculares de células madre.
La RP implica la recuperación de la arquitectura tisular perdida, por lo tanto, la única manera de verificarla y cuantificarla con exactitud es mediante valoración histológica. Por razones éticas no es un sistema de medición que sea posible aplicar a nivel clínico. Una vez los estudios experimentales en animales y humanos han demostrado que una determinada técnica es capaz de conseguir regeneración, se aceptan otros medios para medir los resultados como la medición clínica, la radiografía intraoral o la reentrada quirúrgica.
A lo largo de la historia se han realizado distintos enfoques para obtener RP, seguidamente se realiza una revisión de las técnicas quirúrgicas que se han empleado, subrayando la estrategia fisiológica en la que están basadas.
Conferencia "Células madre: terapia regenerativa en odontología"
El “periodonto” es el conjunto de tejidos especializados (encía, ligamento periodontal, cemento y hueso alveolar propio) que rodean y soportan los dientes manteniéndolos en los huesos maxilar y mandíbula. La misión del periodonto es preservar y mantener estables las piezas dentales.
El cemento de la raíz, es una fina capa mineralizada que envuelve la raíz para actuar de “pegamento” biológico de las fibras de “colágeno” que sujetan el diente a su hueso.
Mecanismos de regeneración de tejidos, como el cemento radicular, a partir de células especializadas que se encuentran en el ligamento periodontal (un tipo de células madre llamadas células pluripontenciales mesenquimales que tienen una elevada capacidad de auto regeneración).
tags: #celulas #del #ligamento #periodontal