La anestesia general se define médicamente como el estado reversible de inconsciencia inducido farmacológicamente que comprende cuatro componentes fundamentales: hipnosis, analgesia, relajación muscular y control de respuestas autonómicas, permitiendo la realización de procedimientos odontológicos complejos sin percepción consciente del paciente.
Según la clasificación internacional de la Organización Mundial de la Salud, la anestesia general en odontología se codifica bajo Z01.20 en la CIE-11, específicamente como «procedimiento dental bajo anestesia general». Los sinónimos incluyen narcosis general, anestesia general balanceada, y en inglés «general anesthesia» o «general anaesthesia».
Anestesia general
Historia y Evolución
Históricamente, el primer uso documentado de anestesia general en odontología se remonta a 1846, cuando William T.G. Morton administró éter para una extracción dental pública en el Massachusetts General Hospital. John Snow desarrolló los principios científicos de la anestesiología en 1847, mientras que Joseph Clover introdujo el aparato de administración controlada en 1862.

Epidemiología y Relevancia Clínica
Los estudios epidemiológicos más recientes indican que aproximadamente el 8-12% de todos los procedimientos odontológicos se realizan bajo anestesia general, con mayor prevalencia en cirugía oral y maxilofacial (35-45%) y odontopediatría (15-25%).
La relevancia clínica actual en odontología moderna es fundamental para pacientes con discapacidades intelectuales, fobias dentales severas, necesidades de tratamiento extenso, y condiciones médicas complejas. La prevalencia específica varía según la población: en pacientes pediátricos alcanza el 18-22%, en adultos con discapacidades el 25-30%, y en procedimientos de cirugía ortognática el 95-100%.
Mecanismos de Acción y Bioquímica
Los anestésicos generales actúan mediante múltiples mecanismos moleculares convergentes que resultan en la depresión del sistema nervioso central. Bioquímicamente, el propofol se une al sitio β3 del receptor GABA-A, potenciando la corriente inhibitoria mediada por cloruro y causando hiperpolarización neuronal. La ketamina antagoniza receptores NMDA, bloqueando la transmisión glutamatérgica excitatoria.
A nivel tisular, la anestesia general produce vasodilatación cerebral con aumento del flujo sanguíneo cerebral del 15-25%, depresión miocárdica con reducción del gasto cardíaco del 20-30%, y relajación del músculo liso bronquial. Las cascadas de señalización involucran la inhibición de la formación reticular activadora ascendente, supresión del tálamo ventrobasal, y modulación de circuitos cortico-talámicos.
Genéticamente, polimorfismos en CYP2D6 y CYP3A4 influyen en el metabolismo de anestésicos, mientras que variantes en CACNA1C afectan la sensibilidad a anestésicos volátiles.
Farmacocinética y Monitorización
Los modelos farmacocinéticos de anestésicos inhalatorios siguen el modelo de Mapleson, donde la concentración alveolar mínima (CAM) representa la concentración efectiva 50. Para sevoflurano, la CAM es 2.05% en adultos y 2.5% en niños.
La monitorización objetiva incluye índices de profundidad anestésica: BIS 40-60 indica anestesia quirúrgica adecuada, Entropy 40-60 confirma hipnosis apropiada, y SNAP Index <25 sugiere riesgo de conciencia intraoperatoria.
Morfológicamente, no existen cambios estructurales visibles durante anestesia general, pero estudios de neuroimagen funcional demuestran alteraciones temporales en la conectividad cerebral.
Variaciones por Edad y Sexo
- Distribución por edad: En lactantes (0-12 meses), la CAM es 10-15% menor que en adultos debido a mayor contenido de agua corporal y menor metabolismo. Los niños (1-12 años) requieren CAM 20-25% mayor por mayor metabolismo hepático y eliminación pulmonar acelerada.
- Variaciones por sexo: Incluyen mayor sensibilidad femenina a anestésicos volátiles durante fase folicular del ciclo menstrual, con reducción de CAM del 8-12%.
Inducción y Signos Patognomónicos
Patrones de presentación temporal: la inducción anestésica con propofol alcanza inconsciencia en 30-60 segundos, mientras que sevoflurano requiere 60-120 segundos.
Signos patognomónicos incluyen pérdida del reflejo palpebral (indicador de estadio III), respiración automática regular, pupilas medias fijas, y ausencia de respuesta a estímulos dolorosos.
Diagnóstico Diferencial y Algoritmos
El diagnóstico diferencial de la necesidad de anestesia general debe distinguir entre indicaciones absolutas y relativas, evaluando alternativas terapéuticas menos invasivas. Condiciones que requieren evaluación diferencial incluyen sedación consciente versus anestesia general en pacientes con ansiedad severa.
La sedación consciente mantiene respuesta a estímulos verbales y reflejos protectores, mientras la anestesia general implica pérdida completa de conciencia.
Algoritmos diagnósticos establecen: primera evaluación determina indicación médica versus conveniencia; segunda evaluación analiza riesgos versus beneficios; tercera evaluación confirma disponibilidad de recursos y personal calificado.
Tratamiento y Monitoreo
Tratamiento de primera línea para pacientes ASA I-II incluye inducción intravenosa con propofol 2-2.5 mg/kg, fentanilo 2-3 μg/kg, y rocuronio 0.6 mg/kg para intubación endotraqueal.
Opciones de segunda línea para pacientes complejos incluyen inducción inhalatoria con sevoflurano 8% en niños no cooperativos, ketamina 1-2 mg/kg IV en pacientes con inestabilidad hemodinámica, y etomidato 0.2-0.3 mg/kg en pacientes cardiópatas.
Monitoreo obligatorio incluye electrocardiografía continua, presión arterial no invasiva cada 3-5 minutos, pulsioximetría, capnografía, temperatura central, diuresis horaria, y profundidad anestésica mediante índices procesados.
Pronóstico y Factores Influyentes
La evolución clínica de la anestesia general odontológica presenta excelente pronóstico en manos experimentadas, con mortalidad perioperatoria de 1:200,000-1:400,000 casos, significativamente inferior a la anestesia general en otras especialidades.
Pronóstico según clasificación ASA: pacientes ASA I presentan riesgo de complicaciones <0.01%, ASA II 0.05-0.1%, ASA III 0.5-1%, ASA IV 2-5%, y ASA V >10%.
Factores pronósticos favorables incluyen duración del procedimiento <2 horas, cirugía electiva, ayuno preoperatorio adecuado, ausencia de comorbilidades, personal experimentado, y equipamiento apropiado.
Tasas de éxito específicas muestran satisfacción del paciente >95% en procedimientos electivos, compleción exitosa del plan quirúrgico en 98-99% de casos, y ausencia de recuerdo intraoperatorio en >99.9%.
Complicaciones y Seguimiento
Complicaciones inmediatas incluyen náuseas y vómito postoperatorio (20-30% incidencia), dolor de garganta (15-25%), agitación emergente (5-10% en niños), y hipotermia leve (10-15%).
Seguimiento a largo plazo demuestra ausencia de secuelas neurológicas en >99.95% de casos, recuperación completa de funciones cognitivas en 24-48 horas, y satisfacción mantenida con el procedimiento.
Medidas Preventivas
La prevención primaria se enfoca en evaluación preoperatoria exhaustiva para identificar factores de riesgo modificables y optimizar condiciones del paciente. Prevención secundaria involucra detección temprana de complicaciones perioperatorias mediante monitoreo continuo multiparamétrico. La capnografía obligatoria detecta desconexión de circuitos, obstrucción de vía aérea, y embolia gaseosa.
Medidas individuales específicas incluyen optimización preoperatoria de condiciones médicas crónicas: HbA1c <7% en diabéticos, presión arterial <140/90 mmHg, hemoglobina >10 g/dL, y suspensión de anticoagulantes según guías específicas. Educación del paciente específica debe cubrir instrucciones de ayuno (8 horas sólidos, 6 horas fórmula láctea, 4 horas leche materna, 2 horas líquidos claros), suspensión de medicamentos según protocolo, signos de alarma postoperatorio, y cuidados de recuperación.
Intervenciones profesionales preventivas comprenden entrenamiento continuo del equipo anestésico, simulacros de emergencias periódicos, mantenimiento preventivo de equipos, protocolos de seguridad estandarizados, y auditorías de calidad regulares.
Riesgos y Complicaciones de la Anestesia Local en la Consulta Dental
La administración de anestesia local es el acto profesional más frecuente en la práctica diaria dental. Las complicaciones de la anestesia local en la clínica dental diaria suelen ser pocas, ya que las concentraciones de las soluciones anestésicas y los volúmenes usados son escasos; no obstante, cualquier procedimiento, hasta el más banal, no está exento de riesgos y es obligatorio que el profesional esté formado para prevenirlos, reconocerlos y para, en la mayoría de los casos, tratarlos.
La morbimortalidad con la anestesia local es muy baja; a pesar de que esta aseveración es cierta, hay descritos algunos casos en los que sobrevino la muerte por motivos anestésicos locales.
La complicación más común fue el síncope, que ocurrió en uno de cada 142 pacientes que recibió anestesia local. La incidencia de la mayor parte de los efectos colaterales menores asociados con la anestesia dental es del 4,5%, comparado con el 7,6-23,2% para la anestesia general y el 0,2-19,6% para la anestesia regional.
Tales efectos colaterales fueron observados en el 5,7% de los pacientes de riesgo, comparados con el 3,5% de los pacientes sin riesgo (ASA I). Los pacientes que se automedican tienen un significativo aumento de riesgo para desarrollar efectos colaterales (9,1%). Adicionalmente, los pacientes automedicados requieren reinyección más frecuentemente (28,6%) y reciben más altas dosis de anestésico local (3,4 ml).
Además, aquellos pacientes que usan AINES, analgésicos, aspirina o antibióticos no alcanzan suficiente profundidad anestésica, requiriendo mayores dosis, y son más proclives a sufrir mas comúnmente reacciones psicógenas.
Se recomienda, también, que el tratamiento para cualquier paciente de alto riesgo, debe limitarse a 30 minutos, dado que hay un significativo incremento de incidencia de complicaciones, desde 2,9 para tratamientos menores de 20 minutos, al 15% para tratamientos que alcanzan los 90 minutos o más.
La piedra angular de la prevención de complicaciones es la realización de una historia clínica correcta y completa. Se recomienda, por lo tanto:
- Adecuada historia médica
- Dosis en relación con peso y no sobrepasar la dosis máxima. A este respecto es importantísimo adecuar la dosis al peso en los niños menores de 50 Kg.
- Anestésicos con las más bajas dosis de epinefrina posible, ya que se minimizan los efectos simpáticomiméticos.
- Individualizar la anestesia para cada paciente: tipo y duración del procedimiento, así como los factores de riesgo.
Fracasos de la Anestesia
En líneas generales, la base del éxito de la anestesia reside en el depósito de suficiente cantidad de producto anestésico lo más cerca posible del nervio a anestesiar.
Los signos objetivos de la anestesia son bien conocidos, sea cual sea el territorio de la cavidad oral a que nos refiramos y, cuando estos no están presentes, ha de pensarse que el objetivo anestésico ha fracasado.
La anestesia falla en porcentajes variables según el autor consultado. Se cifra en aproximadamente un 10% en los casos de bloqueo del nervio alvéolo-dentario inferior y en un 7% en la anestesia general en la práctica dental general.
Se sabe que cuando más falla la anestesia local es en casos de endodoncias y drenaje e incisión de abscesos. Cuando están presentes infección e inflamación, la reabsorción intravascular del anestésico se ve acelerada y el bajo pH influye negativamente en su difusión.
La aplicación repetida de anestesia puede inducir el fenómeno de taquifilaxia o tolerancia aguda manifestada por una disminución de respuesta a una dosis estándar de anestésico local, requiriéndose incrementar la dosis para mantener el mismo efecto analgésico.
La anestesia falla muy poco en el bloqueo del nervio infraorbitario, algo más en la anestesia infiltrativa y es alta en el bloqueo del nervio mandibular.
Causas del Fracaso de la Anestesia
- Técnica Incorrecta: Generalmente este apartado se refiere al hecho de depositar la anestesia en el lugar equivocado. Este hecho se encuentra en relación con un conocimiento deficiente de la anatomía de la región.
- Dependientes del Individuo: La anestesia, también, puede fracasar por factores relacionados con el individuo o por el terreno. La anestesia puede fracasar en paciente muy ansiosos o pacientes con experiencia de anestesia subóptima.
- Dependientes del Producto: Con relación al producto anestésico, la anestesia también puede fracasar por que el producto este caducado o en malas condiciones. Otros motivos de fracaso son: la hipodosificación del anestésico, el calentamiento inadecuado y la contaminación de la solución anestésica.
Sedación Consciente en Odontología
La sedación es un procedimiento anestésico, cada vez más común e importante, que permite a los pacientes someterse a procedimientos médicos y quirúrgicos de manera más cómoda y segura.
La sedación consciente es un pilar básico para muchos tratamientos, facilitando procedimientos en implantología, cirugía oral y plástica.
El dolor físico y psíquico debe ser combatido con todos los medios disponibles. Esto no significa que la sedación no tiene límite de duración. No se puede ni debe mantener un periodo por encima de lo razonable para todos: dentista, paciente, anestesista y personal auxiliar.
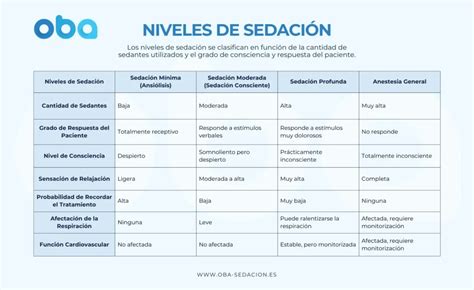
Tipos de Sedación
- Sedación mínima (ansiolisis): El paciente está despierto y responde normalmente a estímulos verbales.
- Sedación moderada (consciente): El paciente está más somnoliento y puede responder a estímulos verbales o táctiles, seguir órdenes sencillas. No está completamente inconsciente.
- Sedación profunda: El paciente está al borde de la inconsciencia, pero aún puede responder a estímulos dolorosos o vigorosos repetitivos.
- Anestesia general: El paciente está completamente inconsciente y no responde a ningún estímulo.
Consideraciones y Seguridad
La sedación consciente, como manifiesta la Organización Colegial de Dentista de España, debe ser realizada por Médicos Especialistas en Anestesiología y Reanimación.
Los pacientes que son candidatos a SEDACIÓN CONSCIENTE son ASA I-II, es decir, según la clasificación de la Sociedad Americana de Anestesia (ASA), son pacientes sanos (ASA I) o pacientes con enfermedad leve o bien controlada, como la Hipertensión o Diabetes (ASA II).
Normativa sobre Sedación en Cataluña
En Cataluña, como en el resto de España, la sedación está sujeta a regulaciones estrictas para garantizar la seguridad del paciente y el cumplimiento de los estándares éticos y profesionales. La sedación como acto médico, está regulada tanto a nivel estatal como autonómico. La legislación a nivel estatal en España establece el marco básico para la práctica de la sedación, que se complementa con normativas autonómicas.
Uno de los aspectos más críticos de la legislación sobre sedación en Cataluña es la formación y certificación del personal médico que la administra. El personal encargado de administrar la sedación así como ayudantes en caso de tratarse el caso, deben haber completado una formación específica en sedación y deben estar certificados para administrar sedación.
El equipamiento adecuado y las medidas de seguridad son esenciales para garantizar que la sedación se administre de manera segura. Durante la sedación, es obligatorio monitorizar de manera continua los signos vitales del paciente, incluyendo: la frecuencia cardíaca, la presión arterial, la saturación de oxígeno y la ventilación.
Evaluación Preoperatoria
La evaluación preanestésica es responsabilidad del anestesiólogo y considera información de múltiples fuentes, como historia clínica, entrevista, registros, examen físico y exámenes. Permite conocer los antecedentes del paciente, identificar factores de riesgo modificables y así desarrollar un plan anestésico en relación a los hallazgos para lograr una disminución en la morbimortalidad perioperatoria.
El principal objetivo de evaluación preoperatoria es la reducción de la morbimortalidad asociada, pero además busca educar, mejorar la satisfacción y reducir la ansiedad del paciente; evitar retrasos o suspensiones innecesarias; coordinar interconsultas en caso que el paciente requiera estudios adicionales; y obtener un consentimiento informado firmado por el paciente.
La Sociedad Americana de Anestesiología (ASA), en su última puesta al día del año 2012, establece que el momento para realizar la visita preanestésica depende de la condición médica del paciente y del grado de invasividad del procedimiento: en pacientes de alto riesgo, así como en cirugía mayor, sugiere que la evaluación preoperatoria se realice con varios días de anticipación a la cirugía. Por el contrario, en cirugía ambulatoria y en pacientes de bajo riesgo, la entrevista se puede realizar el mismo día de la intervención.
Exámenes Preoperatorios
Los exámenes solicitados en el preoperatorio de cirugías electiva no cardíaca debieran estar justificados en base a la información obtenida en la historia clínica, la entrevista con el paciente y el examen físico, además del tipo de cirugía.
| Examen | Indicaciones |
|---|---|
| Electrocardiograma (ECG) | Signos y síntomas de enfermedad cardiovascular y/o pulmonar, cirugía de alto riesgo quirúrgico, cirugía de riesgo quirúrgico intermedio con al menos 1 punto en el Revised Cardiac Risk Index (RCRI). |
| Radiografía de tórax | Antecedentes clínicos como tabaquismo, infección respiratoria reciente, enfermedad pulmonar obstructiva y patología cardíaca. |
| Hematocrito/Hemoglobina | Tipo e invasividad de la cirugía, edades extremas, enfermedad hepática, historia de anemia o sangrado. |
| Pruebas de coagulación | Alteraciones de la coagulación conocida, usuarios de terapia anticoagulante, disfunción renal o hepática, cirugía con alto riesgo de sangrado. |
| Glicemia | Sospecha de Diabetes Mellitus, pacientes mayores de 75 años, usuarios de glucocorticoides. |
Clasificación ASA
La clasificación de ASA, con sus pro y contra, es un concepto que sigue siendo ampliamente usado como estratificación de riesgo. Lo nuevo en esta clasificación es la introducción de ejemplos concretos (pero no limitado sólo a éstos) por parte de la Asociación Americana de Anestesiología, en octubre 2014.
Clasificación ASA:
- ASA I: Paciente sano.
- ASA II: Paciente con leve enfermedad sin limitación funcional.
- ASA III: Paciente con limitación funcional.
- ASA IV: Paciente con enfermedad severa en constante riesgo vital.
- ASA V: Paciente moribundo, cuya sobrevida depende de la cirugía.
Ayuno Preoperatorio
Las últimas guías americanas sobre ayuno preoperatorio y disminución de riesgo de aspiración pulmonar recomiendan actualmente 2 horas de ayuno para líquidos claros (agua, jugos transparentes sin pulpa, té y café). El ayuno recomendado para leche materna es de 4 horas y la recomendación para sólidos y leche no materna es de 6 horas. Por último, se mantiene la recomendación de 8 horas de ayuno para comidas grasas.
Estas recomendaciones aplican para pacientes que van a ser sometidos a anestesia general, anestesia regional, como también pacientes sometidos a sedación y que no presenten patologías coexistentes que afecten el vaciamiento gástrico, como embarazo, obesidad, diabetes, reflujo gastroesofágico, hernia hiatal, alimentación enteral, y cirugías de urgencia.
tags: #clasificacion #asa #odontologia