La periodontitis es una enfermedad inflamatoria de las encías causada por la presencia de bacterias patógenas en el microbioma oral. Esta afección tiene un gran impacto en la salud pública y en la calidad de vida, afectando aproximadamente al 10% de la población mundial, según la Organización Mundial de la Salud. En España, alrededor de ocho millones de personas están afectadas.

¿Qué es la Periodontitis?
Para poder comprender qué es la periodontitis, conviene explicar primero qué son las enfermedades periodontales. Las enfermedades periodontales son esas patologías que afectan al periodonto, es decir, a aquellos tejidos que cubren, protegen y sujetan los dientes. Es importante mencionar que la gingivitis y la periodontitis están consideradas las principales enfermedades de las encías. Normalmente, las enfermedades periodontales están causadas por la acumulación de bacterias en la cavidad oral, es decir, su desarrollo está relacionado con una higiene dental deficiente o inadecuada.
Diferencia entre Gingivitis y Periodontitis
La gingivitis y la periodontitis son los dos tipos de enfermedades periodontales que existen, y su diferencia radica en la fase de desarrollo de la enfermedad. La gingivitis corresponde al estadio inicial de la enfermedad periodontal. Presenta una sintomatología fácil de identificar, por lo que tiene un diagnóstico sencillo. Sin embargo, conviene tener en cuenta que es una patología que avanza de manera progresiva, por lo que es posible padecerla aunque no se produzca sangrado de encías. Si la gingivitis no se trata a tiempo, las bacterias continúan avanzando y el sarro empieza a acumularse en la zona gingival, provocando el desarrollo de la periodontitis.
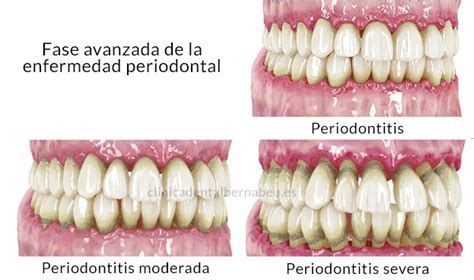
Síntomas de la Periodontitis
El sangrado de la encía, ya sea espontáneo o tras el cepillado es una de las cosas que pone de manifiesto que algo no va bien.
Causas de la Enfermedad Periodontal
La periodontitis es una enfermedad que se produce por la acumulación de placa bacteriana entre los dientes y encías. Por lo tanto, es importante prestar atención a cualquier signo de alarma para evitar que la gingivitis se agrave y se desarrolle la periodontitis. Esta placa se va acumulando en los espacios interdentales y en las encías, provocando inflamación (entre otros síntomas).
El microbioma oral humano está formado por más de 6.000 millones de bacterias de más de 770 especies. En su mayoría son comensales o mutualistas y contribuyen al mantenimiento de la homeostasis y la buena salud bucal. Sin embargo, una alimentación inadecuada y una higiene insuficiente pueden provocar alteraciones en la composición del microbioma. También el crecimiento excesivo de especies patógenas y oportunistas, que superan en número a las especies beneficiosas y toman el control del microbioma oral.
La ingesta de azúcar refinado cambió los hábitos en nuestra dieta y, por lo tanto, también evolucionaron algunos patógenos orales. También los cambios en la higiene oral han motivado alteraciones, lo que sumado a los hábitos de vida modernos como el tabaquismo, el consumo de alcohol o los refrescos, provocan desequilibrios en la flora bacteriana, erradicando o debilitando muchos microorganismos en detrimento de otros.
El biofilm es el principal factor etiológico en la inflamación de los tejidos periodontales. Además la transformación de gingivitis en periodontitis está influenciada por otros factores de riesgo.
Las principales bacterias responsables de la periodontitis pertenecen al complejo rojo (Porphyromonas gingivalis, Tannerella forsythensis y Treponema denticola) y naranja (Prevotella intermedia y Campylobacter rectus), y que se relacionan con enfermedad periodontal moderada y severa, mientras que el complejo amarillo (estreptococos) es menos virulento.
El tabaquismo es el principal factor de riesgo a sufrir periodontitis crónica, y además disminuye la respuesta al tratamiento periodontal.
La diabetes mellitus es la principal enfermedad sistémica asociada al desarrollo de periodontitis crónica.
Las tensiones de la vida diaria y las emociones negativas regulan varios sistemas fisiológicos, incluidos el endocrino e inmunitario. Varios estudios vinculan la periodontitis con variables psicosociales que actúan como favorecedores de la enfermedad periodontal.
La genética es clave en la predisposición y desarrollo de la periodontitis.
Se reconoce como la forma más frecuente de periodontitis, caracterizada por la formación de bolsas y/o recesión gingival.
La periodontitis agresiva se caracteriza por la rápida destrucción del hueso alveolar y pérdida de inserción.
¿La Periodontitis se Cura?
La periodontitis es una enfermedad crónica e irreversible.
¿Cómo se Trata la Periodontitis?
Es importante tener en cuenta que la periodontitis es una enfermedad crónica, lo cual significa que no se curará con un solo tratamiento. Esto incluye realizar controles periódicos con el especialista para evaluar el avance de la enfermedad y hacer los ajustes necesarios con respecto al tratamiento.
Por ejemplo; si la periodontitis se debe al tabaquismo, el paciente deberá dejar de fumar para evitar que la periodontitis vaya a más.
Aunque lo lógico al tratarse de una infección sería tratarla con antibióticos en el caso de la periodontitis esto no es posible; las bacterias se agrupan en lo que llamamos un biofilm (como una ciudad de bacterias) que hace muy difícil que el antibiótico penetre y llegue a las células bacterianas, así que la opción que nos queda es sacar las bacterias de donde están.
Los tratamientos para la periodontitis incluyen:
- Erradicar la causa
- Raspado y alisado radicular
- Cirugía periodontal
No se debe confundir el raspado y alisado radicular con el curetaje, un término que se encuentra en desuso por los odontólogos especializados en periodontitis, por ser una técnica no recomendada por la SEPA.
Después del tratamiento y cuando ya se ha pasado el efecto de la anestesia la mayoría de los pacientes no tienen ninguna molestia. El pequeño porcentaje de pacientes que tiene molestias las controla fácilmente con un analgésico.
En muchos casos los pacientes no han oído hablar de esta enfermedad y necesitan información que les permita comprender su patología.
En el caso de la periodontitis la colaboración del paciente es fundamental.
Investigación Científica y Periodontitis
Un equipo liderado por científicos del Instituto de Biología Molecular de Barcelona del Consejo Superior de Investigaciones Científicas (IBMB-CSIC) ha descifrado un mecanismo de ataque de la principal bacteria que provoca la periodontitis severa. Los investigadores han descubierto un elemento clave del sistema de secreción del factor de virulencia de la bacteria Porphyromonas gingivalis, una especie patógena del microbioma oral humano. Estas proteínas producidas por P. gingivalis están implicadas en la virulencia bacteriana, la inflamación de las encías y la destrucción de tejidos y, en última instancia, la pérdida de dientes en la periodontitis grave.
Un equipo del Instituto de Biología Molecular de Barcelona (IBMB) del Consejo Superior de Investigaciones Científicas (CSIC) ha descubierto que una de las principales bacterias causantes de la periodontitis, Tannerella forsythia, tiene un mecanismo de ataque y defensa nunca visto hasta ahora. Este estudio ha descubierto que la bacteria segrega unas proteínas que inhiben sus propios factores de virulencia. Los factores de virulencia son moléculas con las que las bacterias patógenas atacan otras células. En su caso, T. forsythia segrega seis proteasas, que, durante el desarrollo de la periodontitis, rompen las proteínas del tejido celular de las encías.
De esas proteínas inhibidoras, los científicos destacan que una de ellas, la potempina A, es, además, un potente y selectivo inhibidor de la molécula MMP12, una molécula que se encuentra en los macrófagos del sistema inmunitario humano y forma parte del arsenal defensivo del organismo humano. También juega un papel importante en el desarrollo y progresión de la obstrucción pulmonar crónica causada por el humo del tabaco y su variante patológica grave, el enfisema pulmonar.
¿Qué es la PERIODONTITIS? - TRATAMIENTO, síntomas y causas de la enfermedad periodontal | Dentalk! ©
El Microbioma y la Periodontitis
En los últimos años, se ha investigado sobre la relación entre la periodontitis y el microbioma oral, es decir, la comunidad de microorganismos que habitan en la boca. El microbioma es el conjunto o la comunidad de microorganismos que se localizan tanto en la parte interna como externa de nuestro organismo. Cuando este ecosistema se encuentra equilibrado, el organismo se encuentra sano, sin alteraciones.
Halitosis y Periodontitis
El mal aliento, o halitosis, es más común de lo que se cree. Aunque para muchos sea un tema incómodo de tratar, afecta a una gran parte de la población. Identificar las bacterias responsables del mal aliento es clave para combatirlo de forma efectiva. Muchos de estos microorganismos se alojan en zonas difíciles de alcanzar con el cepillado común, como la parte posterior de la lengua, las encías o los espacios interdentales. No hay una única bacteria responsable, sino un conjunto de microorganismos, en su mayoría anaerobios, que proliferan en ambientes con poco oxígeno.
| Bacteria | Descripción |
|---|---|
| Fusobacterium nucleatum | Presente en casi todas las bocas humanas, esta bacteria participa en la formación de la placa dental. Al alimentarse de proteínas, produce compuestos sulfurados volátiles (CSV), responsables del característico olor desagradable. |
| Porphyromonas gingivalis | Una de las bacterias más agresivas en el desarrollo de la periodontitis. Produce sulfuro de hidrógeno y otros gases malolientes. |
| Prevotella intermedia | Común en personas con encías inflamadas o sangrantes. Esta bacteria también genera compuestos malolientes y facilita el crecimiento de otras bacterias dañinas. |
| Treponema denticola | Forma parte del denominado “complejo rojo” (Socransky), un grupo de bacterias altamente patógenas asociadas con periodontitis severa. |