Un diente no vital, o un diente muerto, es aquel en el que ya no existe flujo sanguíneo. Es por eso que decimos que está “vivo”. Y como está vivo, hay algunas circunstancias que pueden provocar que deje de estarlo. Es decir, que muera.
Conocemos como “diente muerto”, un diente en el que ya no existe flujo de sangre. En ocasiones podemos también denominarlo “diente no vital”.
Para comprender mejor de qué se trata, debes saber que la pulpa del diente es la capa de tejido blando que hay dentro del diente, es allí donde están los nervios, los vasos sanguíneos y el tejido conectivo. A esta condición, también se le conoce como pulpa necrótica o necrosis pulpar. Ocurre porque no hay flujo de sangre hacia el diente, se convierte en un espacio para la proliferación de bacterias, por lo cual el tejido muere.
En este artículo, exploraremos en detalle qué es un diente necrosado, sus causas, síntomas y los tratamientos disponibles para abordar esta condición.
¿Tienes un diente de otro color? ¿Cuál es la SOLUCIÓN?
Anatomía Dental Básica
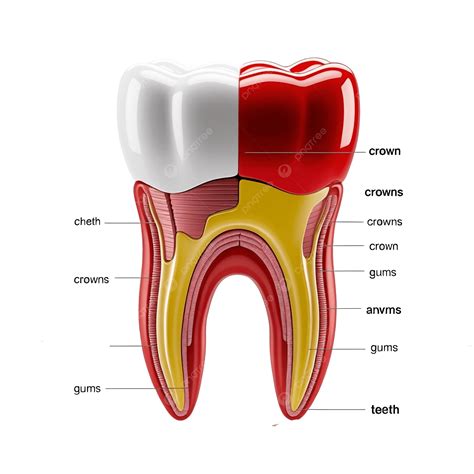
Para entender qué es la muerte del diente y por qué puede llegar a producirse, antes hay que tener clara cuál es la anatomía básica de una pieza dental. Nuestros dientes están compuestos por tres capas:
- El esmalte dental: Es la cara visible del diente. Un tejido insensible, duro y mineralizado que funciona como capa protectora pero que no es indestructible.
- La dentina: Es la capa inferior del esmalte, en un segundo nivel de profundidad. La dentina sí que tiene sensibilidad ya que se compone de diminutos conductos que conectan directamente con la parte interior del diente.
- El nervio (o pulpa): Es el tejido más blando de cuantos componen el diente. Es aquí donde se ubican los vasos sanguíneos y los nervios encargados de mantenerlo con vida.
Los dientes se mantienen vivos gracias a la irrigación de sangre y nutrientes. Por lo contrario, decimos muerte pulpar o que un diente está muerto cuando no tiene acceso a nutrientes ni flujo de sangre. Como todos los vasos sanguíneos y fibras nerviosas están localizadas en la pulpa, si está muere, el diente muere también.
Causas de la Necrosis Pulpar
La necrosis pulpar ocurre cuando la pulpa del diente, que es el tejido blando ubicado en el centro del diente, muere debido a una infección o una lesión. Este tejido contiene nervios y vasos sanguíneos que mantienen el diente vivo y saludable. Cuando la pulpa se daña, puede necrosarse, es decir, morir, lo que lleva a lo que comúnmente se conoce como necrosis dental.Las causas más comunes de la necrosis pulpar incluyen caries dentales profundas, traumatismos en el diente, o infecciones no tratadas.
Ahora bien, ¿cómo es posible llegar hasta el nervio del diente y provocar esta situación irreversible? La necrosis dental no es una de las afecciones más comunes en la consulta del dentista, pero sí la más grave.
- Caries Profundas: Cuando la caries dental no se trata avanza hasta llegar al nervio e infectarlo. Es decir, cuando una caries dental no se trata correctamente suele ir penetrando el esmalte hasta llegar a la segunda capa, la dentina. Si la infección sigue avanzando, las bacterias llegan a la pulpa o nervio del diente. La aparición de caries dentales es el factor desencadenante más habitual en lo que a necrosis del diente se refiere. Por lo general, una caries que es tratada a tiempo no revierte mayor gravedad. Si bien es cierto que puede ser molesta cuando la infección ha conseguido abrirse camino hasta la dentina, una intervención a tiempo puede poner fin al problema. No obstante, cuando la caries es tan profunda que llega hasta la pulpa, la cosa se complica.
- Traumatismos Dentales: A pesar de mantener una buena higiene dental, la muerte del diente puede producirse por una segunda vía: las lesiones. Un fuerte traumatismo en los dientes como consecuencia de una caída o un golpe también puede ser el desencadenante de la necrosis dental. El proceso no tiene por qué ser inmediato y la lesión puede avanzar durante semanas sin que el paciente note grandes cambios en su dentadura. La prevención es muy importante para evitar que tengas un diente necrosado por un golpe, por eso recomendamos el uso de protectores dentales para la práctica de deportes de contacto. Un traumatismo dental es algo serio. Si ocurre, acude inmediatamente a clínica para poder revisar que todo esté bien. Si en la revisión detectamos indicios de muerte del diente, podremos actuar a tiempo y salvarlo.
Síntomas de un Diente Muerto
El diagnóstico de un diente muerto no siempre resulta sencillo. En ausencia de signos visibles, los síntomas habituales de este problema pueden ser confundidos con los de otro tipo de afecciones.
Una vez que la pulpa muere, el diente pierde su sensibilidad al frío y al calor, pero esto no significa que el problema haya desaparecido. Los síntomas de la necrosis pulpar pueden variar dependiendo de la gravedad del problema, pero los más comunes incluyen:
- Dolor: El dolor suele ser uno de los principales síntomas antes de la muerte pulpar. Tener un diente necrosado puede causar fuerte dolor o un dolor punzante, que se vuelve constante y que puede empeorar al morder o ejercer presión. Dolor agudo o persistente en el diente afectado. El dolor y la sensibilidad son también dos síntomas comunes aunque no se manifiesten con la misma intensidad en todos los pacientes. De hecho, la necrosis dental puede presentarse sin ninguno de estos signos hasta que la situación está ya muy avanzada.
- Cambio de Color: El diente se pone negro marrón en función del tiempo y la presencia de bacterias. Sin embargo, en la mayoría de ocasiones el diente muerto se vuelve oscuro, gris, negro o marrón. La decoloración de la pieza dental es un síntoma evidente de que los glóbulos rojos están muriendo como consecuencia de la falta de irrigación en la pulpa. Pueden aparecer manchas oscuras, o pueden cambiar de color, volviéndose dientes oscuros, grisáceos o incluso negros. Cambio de color en el diente, que puede volverse más oscuro.
- Sensibilidad: También se puede llegar a tener mucha sensibilidad en la zona, en especial cuando consumes alimentos o bebidas fríos o calientes. Sensibilidad al masticar o al tocar el diente.
- Hinchazón y Pus: Otro síntoma suele ser una hinchazón inexplicable o la aparición de pus en la zona. Estos signos son normalmente el resultado de un absceso. Hinchazón en la encía cercana al diente afectado.
- Mal Aliento: El mal aliento también es un síntoma que indica que algo no va bien en la boca. Todas las decadencias de la cavidad oral provocan la descomposición y, por lo tanto, la halitosis. Mal aliento o sabor desagradable en la boca (Halitosis).
Si notas cualquiera de estos síntomas indicativos de que puedas tener un diente muerte, no dudes en acudir al dentista lo antes posible para que pueda tratar el diente en cuestión.

Tratamientos para un Diente Muerto
Tanto el diente moribundo como el ya muerto deben ser tratados en la mayor brevedad posible. Al contrario de lo que sucede con otras afecciones dentales menos graves como la aparición de caries, una vez que el nervio del diente ha muerto, la pieza natural es difícil de recuperar cuando no imposible.
El tratamiento instantáneo es vital en un diente muerto. Si la infección bacteriana crece esta puede moverse a la raíz del diente y atacar a la mandíbula y otros dientes. Existen dos opciones de tratamiento cuya elección dependerá de la situación y de la experiencia del profesional que nos esté tratando.
- Endodoncia: El tratamiento de un diente muerto o con necrosis pulpar es la endodoncia. La endodoncia es un procedimiento quirúrgico que implica la remoción del nervio y los tejidos dañados en el interior del diente. Mediante este tratamiento en profundidad del conducto radicular es posible realizar una limpieza minuciosa de la pulpa para, a continuación, sellar este conducto y evitar que la infección pase al hueso. A través de una endodoncia el dentista se encarga de extraer la pulpa del diente que está dañada o infectada. Al eliminar los tejidos muertos de la cámara pulpar y la raíz, es posible conservar el diente. Durante el procedimiento, el especialista limpiará y desinfectará la cavidad interior del diente, para luego rellenar con un empaste especial o material sellador. Para finalizar, se debe cubrir el diente con una corona para proteger la rotura.
- Extracción Dental: Cuando la recuperación parcial del diente no es posible debido a un estado de necrosis avanzado que hace peligrar al resto de la boca, la única solución viable es la extracción y el reemplazo de la pieza dental. La otra posible solución sería llevar a cabo una endodoncia. Eliminando tanto la infección del diente como de la raíz. Si la necrosis del diente ha llegado a un estado grave, y no es posible realizar una endodoncia para salvarlo, lo más probable es que el dentista decida extraer el diente por completo. En estos casos, luego de que el médico retire la pieza dental, el paciente va a necesitar un implante dental o un puente que pueda reemplazar el diente perdido.
Si el diente se pone negro o marrón debido a la muerte pulpar, después de la endodoncia se puede blanquear el diente con el nervio muerto para que vuelva a tener un color natural.
¿Puede caerse un diente sin nervio?
La realidad es que un diente al que se le ha quitado el nervio no se cae por el hecho de haberse quedado sin nervio. Es un mito bastante común, pero te lo puedo desmentir categóricamente. Si el tratamiento de endodoncia (extracción del nervio infectado) está bien realizado y posteriormente el diente se reconstruye adecuadamente, lo normal es que ese diente dure muchos años en la boca sin caerse.
Ahora bien, ¿de dónde viene entonces esa idea de que “se caen” los dientes desvitalizados? Posiblemente de casos donde, efectivamente, el diente finalmente se perdió tiempo después de la endodoncia. Pero hay que entender por qué ocurrió para no confundir las cosas. Un diente sin nervio puede llegar a perderse (es decir, a requerir extracción o incluso desprenderse solo en escenarios extremos) por factores indirectos como fracturas, caries avanzadas o problemas de encías que comentaremos más adelante. Piensa en esto: si un diente tratado se cae, usualmente es porque ya estaba muy dañado antes del tratamiento o porque no se protegió bien después. Por ejemplo, un diente con una caries profunda y infección de nervio llega a la endodoncia en “últimas instancias”. La endodoncia elimina el dolor y la infección, pero ese diente ya perdió mucha estructura por la caries; si no se refuerza, podría fracturarse. Otro ejemplo: un paciente se hace la endodoncia pero no acude a poner la corona que le recomendó su dentista; meses después muerde algo duro, la pieza se parte y ya no se puede salvar.
Un diente desvitalizado NO se afloja ni se cae simplemente por haber perdido el nervio. Sí puede ocurrir la pérdida del diente, pero por otras causas asociadas (estructura debilitada, infecciones no resueltas, enfermedad periodontal, etc.). Por eso es tan importante tratar correctamente el diente y cuidarlo después.
Medidas para evitar la caída de un diente sin nervio
Después de realizar una endodoncia exitosa, el trabajo no termina ahí. Hay varias medidas que tomamos (y que tú como paciente debes continuar) para asegurar que ese diente se mantenga sano, funcional y en su sitio por muchos años.
- Reconstrucción adecuada (corona o incrustación): Este es, probablemente, el paso más importante tras “matar el nervio”. Rehabilitar el diente con una restauración resistente devuelve la fortaleza que la pieza ha perdido. En la mayoría de casos de molares o premolares desvitalizados, se indica colocar una corona dental de porcelana o circonio (o una incrustación onlay) que cubra el diente por completo. ¿Por qué? Porque así evitamos fracturas: la corona actúa como un “casco” protegiendo la estructura remanente. En dientes anteriores (incisivos o caninos) a veces basta con una reconstrucción estética de composite o una corona dependiendo de cuánto tejido se perdió. Tu dentista evaluará la mejor opción, pero no dejes el diente solo con el empaste provisional.
- Higiene oral rigurosa: Como mencioné antes, un diente sin nervio puede sufrir caries igual que cualquier otro (especialmente en la unión entre el diente y la corona, o alrededor de los bordes de la obturación). Por eso, debes continuar con una excelente higiene bucodental. Cepíllate los dientes al menos dos veces al día con técnica adecuada, usa hilo dental o cepillos interdentales para limpiar bien los espacios entre dientes y debajo del borde de la corona. Si el diente endodonciado tiene corona, asegúrate de limpiar el margen entre la encía y la corona, porque ahí podría empezar una caries oculta si se acumula placa. También es recomendable usar un enjuague bucal con flúor regularmente para reforzar el esmalte de todos tus dientes. Y, muy importante, no descuides las limpiezas profesionales y revisiones con tu dentista cada 6-12 meses.
- Proteger el diente de fuerzas excesivas: Si sabes que aprietas los dientes por la noche (bruxismo), comenta esto con tu dentista. Un diente endodonciado puede sufrir más ante las fuerzas de rechinar. Es posible que te fabriquemos una férula de descarga nocturna a medida, para que uses al dormir; esto protegerá no solo a ese diente sino a toda tu dentadura del desgaste y fisuras. Igualmente, evita hábitos como morder hielo, destapar botellas con los dientes o masticar objetos duros (bolígrafos, por ejemplo). Aunque esto aplica para cualquier diente, hay que tener especial cuidado con ese diente que ya está reconstruido.
- Cuidar tus encías y salud general: No olvidemos la parte periodontal: mantén tus encías sanas mediante la higiene (ya lo mencionamos) y visitas al periodoncista si tienes antecedentes de gingivitis severa o periodontitis. Controla enfermedades sistémicas como la diabetes, que pueden agravar los problemas de encías y la cicatrización de infecciones.
¿Qué hacer si ya perdiste el diente?
Puede suceder que llegues a informarte de esto un poco tarde y pienses: “De acuerdo, pero a mí ese diente (que tenía sin nervio) ya se me cayó” o “ya me lo tuvieron que sacar porque se partió”. Si lamentablemente ya perdiste el diente, lo primero que te digo es que no te desanimes, tiene solución.
- Acudir al dentista lo antes posible: Si el diente se te cayó espontáneamente, es señal de que había una infección muy avanzada o una destrucción extensa del soporte. Debes visitar al odontólogo para evaluar el estado de la encía y el hueso en esa zona. Es probable que necesites un curetaje o algún tratamiento de encías si hubo infección (por ejemplo, limpiar bien el alvéolo si quedó algún resto, tratar una posible periodontitis activa en la zona). Si, por el contrario, te extrajeron el diente en clínica por fractura u otro motivo, seguramente tu dentista ya habrá hecho un legrado de la zona y habrá iniciado los cuidados correspondientes.
- No dejar el espacio vacío permanentemente: La ausencia de un diente tiene consecuencias a mediano y largo plazo: los dientes adyacentes tienden a moverse o inclinarse hacia el espacio, el diente opuesto (en la arcada contraria) puede extruirse al no tener contacto, y además se va reabsorbiendo el hueso donde falta la pieza. Por eso, lo recomendable es reemplazar el diente perdido. Hoy en día, el estándar de oro para reemplazar un diente unitario perdido es el implante dental.
Implante dental: la mejor solución para reemplazar un diente perdido.
Alternativas:
Si por alguna razón un implante no es viable en tu caso (falta de hueso severa, contraindicación médica, o simplemente costo), existen otras opciones como un puente dental apoyado en los dientes vecinos o incluso una prótesis removible pequeña. Cada alternativa tiene sus pros y contras en términos de durabilidad, estética y comodidad.
Implante dental (la solución recomendada):
Permíteme profundizar un poco en el implante, ya que suele ser la mejor solución. Si el hueso está en buenas condiciones, en muchos casos se puede incluso colocar el implante inmediatamente tras la extracción del diente (implante post-extracción) o, si el diente se cayó solo, una vez curada la encía. Tras colocar el implante, se espera un período de osteointegración (que el hueso se adapte y sujete firmemente al implante) de unas semanas a meses, y luego se coloca una corona sobre implante. El resultado final es muy estético y funcional, y te olvidarás de que ese diente no era el original. Un implante bien cuidado puede durar décadas.
Aprender de la experiencia:
Si perdiste un diente que había pasado por una endodoncia, es importante analizar la causa para evitar que suceda con otros dientes. ¿Fue por caries descuidada? ¿Por no poner corona? ¿Por enfermedad de encías no tratada? Identificar esto te ayudará a reforzar tus cuidados en el futuro. Por ejemplo, si fue por periodontitis, ahora sabrás que necesitas un plan de mantenimiento periodontal más estricto. Si fue por fractura al no tener corona, ya no dejarás otro diente endodonciado sin su protección. En cualquier caso, mantén la calma. La odontología moderna ofrece soluciones efectivas para reemplazar dientes perdidos y para mantener sanos los que tienes. Rodéate de un buen equipo profesional (odontólogo general, endodoncista, periodoncista, etc. si es necesario) que planifique el tratamiento integral de tu boca.
Prevención de la Necrosis Pulpar
En casos de lesiones o traumatismos, no es tan sencillo prevenir la necrosis pulpar, aunque sí es posible actuar rápido para evitar complicaciones. Pero lo cierto, es que son muchos los casos en los que una buena rutina de higiene y las visitas periódicas al dentista pueden ser muy efectivas para reducir el riesgo de desarrollar un diente necrosado.
- Higiene dental efectiva: Los hábitos de higiene dental correctos son un factor determinante para evitar muchas enfermedades dentales, y la necrosis pulpar no es la excepción. Como hemos podido ver, las caries y las infecciones son dos de las principales causas de un diente necrosado. Y ambas condiciones se pueden evitar si tenemos una adecuada rutina, que incluya cepillarse al menos dos veces al día, con una crema dental con flúor, por dos minutos. En la rutina de higiene también es importante, utilizar hilo dental al menos una vez al día y completar con el uso de un enjuague bucal. De esta forma se pueden eliminar las bacterias, placa y sarro que se acumulan en la boca.
- Visitas regulares al dentista: Agendar tu cita con el dentista de manera regular es otra manera de prevenir la necrosis pulpar. El especialista de salud dental es la persona capacitada para identificar a tiempo cualquier signo en tu boca que pudiera luego convertirse en un diente necrosado, y es quien puede indicar un tratamiento oportuno y efectivo. Adicionalmente, en tu visita anual al odontólogo, puedes hacerte una limpieza profesional que ayudará a mantener los dientes y tu boca más sana. Visitando regularmente tu dentista, te permitirá tratar los dientes antes de que se produzca la muerte pulpar.
Impacto en la Salud General
Los estudios demuestran que las enfermedades bucales, cuando empeoran y no son tratadas, no sólo afectan a las partes que conforman la boca (dientes, encías, lengua, etc.), sino que también pueden tener un impacto directo sobre la salud general de la persona. Incluso llegar a convertirse en una condición grave.
Conexión con enfermedades sistémicas
En el caso de un diente necrosado, cuando no es tratado, puede traer complicaciones. Las bacterias, producto de la muerte de la pulpa del diente, puede provocar una fuerte infección en las encías y convertirse en una enfermedad periodontal. En esos casos, si no se busca atención médica, aumenta el riesgo de que la infección puede causar enfermedades cardiovasculares, endocarditis, infartos, diabetes, enfermedades respiratorias y problemas durante el embarazo.
Importancia de un tratamiento temprano
Un tratamiento temprano puede evitar que la infección se propague más allá del diente y pueda traer mayores complicaciones al paciente. Recibir atención médica a tiempo puede evitar la extracción de un diente necrosado, y que sea necesario sólo una endodoncia. Recuerda que en casos graves, es más probable que se requiera una extracción del diente.