En mi consulta, a menudo los pacientes me dicen con preocupación: “Doctor, siento una sensación rara en los dientes”. Te entiendo perfectamente. Esa extraña sensación - ya sea un hormigueo, cosquilleo, punzada eléctrica o sensibilidad inesperada - puede resultar inquietante. Mi objetivo es que al terminar de leer tengas claridad sobre las posibles causas, sepas identificar el problema, conozcas cuándo es momento de preocuparse o acudir al dentista, y descubras cómo se trata y se previene esta molestia. ¡Comencemos!
Causas Comunes de Sensación Extraña en los Dientes
Existen varias razones por las que podrías experimentar una sensación extraña o desagradable en los dientes. Aquí voy a detallarte las causas más frecuentes, desde las más benignas hasta algunas que requieren atención profesional.
1. Sensibilidad Dental
Esta es, con diferencia, la causa más común. La sensibilidad dental ocurre cuando las capas protectoras del diente (el esmalte o la encía) se han desgastado o retraído, exponiendo la dentina. La dentina tiene unos tubitos microscópicos que conectan con el nervio del diente; al quedar más descubierta, estímulos como el frío, el calor, lo dulce o incluso el cepillado pueden llegar al nervio y provocar dolor agudo o un calambre breve en el diente. Muchos describen esto como un corrientazo o sensación eléctrica momentánea.
Por ejemplo: ¿Te ha pasado que bebes agua muy fría o muerdes un helado y sientes de repente un pinchazo o cosquilleo en una muela? Suele ser un dolor breve, agudo y localizado desencadenado por un estímulo externo (temperatura, sabor dulce/ácido o tacto). Por lo general, dura solo unos segundos y desaparece al quitar el estímulo.
¿Por qué ocurre la sensibilidad dental?
- Desgaste del esmalte: El esmalte puede erosionarse con el tiempo por cepillado muy fuerte, uso de cepillos de cerdas duras o consumo habitual de bebidas ácidas/gaseosas.
- Retracción de encías: Si las encías se “suben” o se retraen (por enfermedad periodontal o cepillado agresivo), dejan expuestas las raíces de los dientes.
- Caries incipientes o fisuras: Una caries dental que va avanzando, o una pequeña grieta en el diente, pueden generar sensibilidad localizada.
- Bruxismo (rechinar o apretar los dientes): Este hábito involuntario desgasta el esmalte considerablemente. Con el tiempo, el diente pierde su capa protectora y aparece sensibilidad.
- Tratamientos dentales recientes: Procedimientos como un blanqueamiento dental, una limpieza profunda o incluso un empaste nuevo pueden dejar los dientes temporalmente más sensibles.
- Alimentos muy fríos, calientes o ácidos: Consumir algo inusualmente frío/caliente puede darte una sorpresa desagradable si tienes alguna zona vulnerable.
2. Parestesia Dental
¿Has sentido alguna vez un hormigueo constante, adormecimiento o cosquilleo inusual en dientes o encías, más allá de unos segundos? Esto es menos común, pero puede ocurrir. La parestesia dental es un fenómeno en el cual se altera la sensibilidad nerviosa de una zona de la boca.
¿Qué la causa?
Generalmente implica algún tipo of irritación o daño en un nervio dental o del maxilar. Por ejemplo, una intervención dental complicada: Por ejemplo, una extracción de muela del juicio, colocación de implantes o una anestesia local mal administrada que pueda afectar al nervio. La parestesia suele ser temporal y tiende a mejorar conforme el nervio se recupera (puede tardar días o semanas).
3. Pulpitis
Otra fuente de sensaciones anómalas en los dientes es una inflamación de la pulpa, que es la parte viva interior del diente donde está el nervio. Cuando la pulpa se inflama (pulpitis), suele generar un dolor fuerte, pero en fases iniciales o en ciertos casos, el síntoma principal puede ser hipersensibilidad intensa o una molestia persistente ante la presión.
¿Por qué se inflama la pulpa?
Principalmente por caries profundas no tratadas. Una caries que alcanza cerca del nervio provoca infección e inflamación. También puede ocurrir por fracturas que exponen la dentina/pulpa, o por filtración en un empaste viejo. Si tienes un diente con sensación extraña constante, que duele al morder o con cambios de temperatura y además notas que el malestar dura incluso minutos u horas (no solo segundos), podría tratarse de pulpitis.
4. Sinusitis
Curiosamente, a veces el problema no está en el diente en sí, sino en los senos paranasales. Si la sensación rara o dolor afecta a los dientes superiores posteriores (molares de arriba) y coincide con que estás resfriado, congestionado o con sinusitis, la causa puede ser presión en el seno maxilar. Los senos maxilares se ubican justo encima de las raíces de esos molares, así que cuando se inflaman o llenan de moco (en una infección sinusal), ejercen presión y estimulan las terminaciones de los nervios de los dientes superiores.
Esta sensación suele venir acompañada de síntomas nasales (nariz tapada, mucosidad, dolor facial) y a menudo afecta a varios dientes a la vez en un lado de la cara.
5. Estrés y Bruxismo
¿Sabías que el estado emocional puede reflejarse en la boca? Muchas personas bajo estrés aprietan la mandíbula o los dientes sin darse cuenta durante el día, o sufren de bruxismo nocturno (como mencionamos antes). Este constante apretar puede dejar los dientes sensibles o adoloridos. Además, bajo estrés es común tener la boca seca, y la saliva baja es menos protección para dientes y encías, favoreciendo sensación incómoda.
Si sospechas que tu nerviosismo o tensión está detrás de la molestia dental, atiende tanto la salud dental (protector nocturno si hay bruxismo, por ejemplo) como la gestión del estrés (relajación, ejercicio, terapia, etc.).
6. Alimentos y Medicamentos
Algunos alimentos “peculiares”: Hay alimentos que dejan sensaciones raras; el caso típico son las espinacas frescas, que contienen ácido oxálico. Este compuesto puede formar cristales minúsculos en la saliva que se depositan sobre los dientes, causando una sensación arenosa o áspera temporal al morder. Es molesto pero inofensivo y se quita cepillando o enjuagando.
Medicamentos o condiciones médicas: Ciertos medicamentos pueden afectar la sensación oral; por ejemplo, algunas personas reportan sensaciones dentales extrañas al tomar medicamentos estimulantes o durante tratamientos para la ansiedad/depresión.
7. Erosión Ácida
El aumento de la acidez en la boca termina por abrasionar el esmalte y exponer la dentina, el tejido dentario que se sitúa bajo el esmalte. El área más afectada es la cara interna de los dientes. La acidez de una sustancia se mide por su Ph. El ácido presente en el jugo gástrico es responsable de ayudar a la digestión de las comidas ingeridas.
Pero la mucosa de la boca es muy distinta a la del estómago y no está preparada para el contacto con ese ácido por mucho tiempo. Por ello, las personas con problemas gastrointestinales, como el reflujo, son más susceptibles a la erosión dental. El reflujo sucede cuando el jugo gástrico sale del estómago y llega al esófago y a la cavidad oral, pudiendo perjudicar a la laringe, a los pulmones y a la boca, provocando mal aliento y erosión dental. Trastornos alimenticios como la bulimia también están relacionados con la erosión dental.
¿Cómo se puede prevenir la erosión ácida?
Consumir alimentos con Ph básico como leche, queso y yogurt así como abundante agua, para neutralizar las ingestas demasiado ácidas. Los daños causados en el esmalte de los dientes son irreversibles. Por lo tanto, en los casos donde la pérdida de esmalte sea grande, su tratamiento será a través de restauraciones estéticas.
8. Hipoplasia del Esmalte
La hipoplasia del esmalte es un defecto del esmalte, capa más externa de los dientes, que hace que los dientes tengan menos cantidad de esmalte de lo normal. El esmalte que falta generalmente se localiza en pequeñas abolladuras, en surcos u hoyos en la superficie externa del diente afectado. Esto hace que la superficie del diente sea muy áspera, y que los defectos a menudo destaquen porque son de color marrón o amarillo. A veces, la hipoplasia del esmalte se muestra como un punto distinto blanco o mancha blanca sobre un diente. Esto se refiere a menudo como “hipoplasia de Turner,” y está causada típicamente por un trauma en el diente durante la fase de mineralización. Estas manchas blancas también pueden ser el resultado de una alta exposición a flúor durante el desarrollo del esmalte, una condición que se conoce como fluorosis.
Otras veces la hipoplasia del esmalte aparece como rayas nubladas en todos los dientes. La hipoplasia del esmalte puede estar causada por malnutrición, enfermedad, infección o fiebre durante la formación del diente. A veces, los medicamentos también pueden afectar a los dientes que estaban en desarrollo. Los factores ambientales pueden interferir con la formación de los dientes, así como la exposición a sustancias químicas tóxicas en una edad muy joven. La mayoría de los casos de hipoplasia del esmalte ocurren antes de los tres años. Cualquier traumatismo que ocurra después de este tiempo es menos probable que cause defectos en el esmalte.
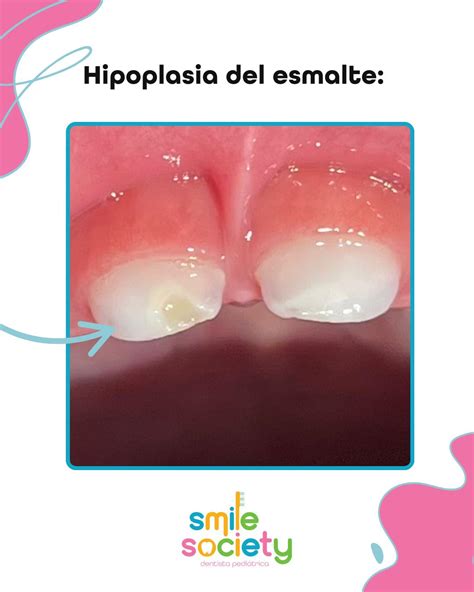
Tratamientos para la hipoplasia del esmalte
Actualmente, existen varios tratamientos para la hipoplasia del esmalte afortunadamente. Si bien se trata de una mancha blanca, se puede usar la alternativa del blanqueamiento dental, puesto que a través de este sencillo proceso se consiguen eliminar las manchas localizadas en el esmalte dental de una forma eficaz.
9. Sarro Duro
El sarro duro detrás de los dientes afecta a más del 70% de los adultos (según la Encuesta de Salud Oral en España 2020), convirtiéndose en una de las principales causas de enfermedades periodontales. Este problema, aparentemente invisible pero con consecuencias significativas para la salud bucodental, requiere un enfoque profesional y especializado para su correcta eliminación. El sarro duro, conocido científicamente como cálculo dental, representa la mineralización completa de la placa bacteriana que se adhiere firmemente a la superficie dentaria.
La diferencia fundamental entre la placa bacteriana y el sarro duro radica en su composición y resistencia. Mientras que la placa bacteriana es una biopelícula blanda que puede eliminarse mediante el cepillado dental regular, el sarro duro presenta una estructura mineralizada que no puede removerse con métodos de higiene bucal convencionales.
¿Por qué se acumula sarro duro específicamente detrás de los dientes inferiores? La anatomía oral explica por qué el sarro duro detrás de los dientes inferiores es tan común. Las glándulas sublinguales y submandibulares, ubicadas debajo de la lengua, secretan constantemente saliva rica en minerales directamente hacia la superficie lingual de los incisivos inferiores. La superficie lingual de los dientes inferiores representa una de las zonas más desafiantes para mantener una higiene bucal adecuada. La posición de la lengua, la limitada visibilidad durante el cepillado y la dificultad para maniobrar el cepillo en esta área contribuyen a una limpieza incompleta.
Muchas personas concentran sus esfuerzos de higiene bucal en las superficies dentales más visibles, descuidando inadvertidamente las zonas posteriores y linguales. El tabaquismo altera significativamente la composición salival y reduce la capacidad de autolimpieza natural de la boca, favoreciendo la formación de sarro duro. La dieta rica en azúcares y carbohidratos refinados proporciona nutrientes abundantes para las bacterias orales, intensificando la producción de ácidos y la formación de placa bacteriana.
Es fundamental comprender que el sarro duro no puede eliminarse mediante métodos caseros de higiene bucal. Su estructura mineralizada requiere instrumental especializado y técnicas profesionales específicas para su remoción segura. La prevención efectiva del sarro duro detrás de los dientes requiere una técnica de cepillado meticulosa que incluya movimientos específicos para alcanzar la superficie lingual de los dientes inferiores. El uso diario de hilo dental o cepillos interdentales es fundamental para eliminar la placa bacteriana de espacios que el cepillo no puede alcanzar. Una alimentación consciente puede reducir significativamente la formación de sarro duro.
¿Cómo Identificar el Problema?
Es comprensible que al notar algo raro en los dientes, no sepas de inmediato qué lo causa. Aquí hay algunos consejos para ayudarte a identificar el problema:
- Localización y número de dientes afectados: Si el cosquilleo o dolor raro está generalizado en varios dientes al mismo tiempo (por ejemplo, todos los de un lado superior), piensa en causas como sensibilidad generalizada, sinusitis o bruxismo.
- Duración de la sensación: ¿Dura sólo instantes al exponerte a un estímulo (frío/calor) y luego se va? Eso apunta a hipersensibilidad dental simple. ¿O persiste durante minutos u horas, incluso sin estímulo claro?
- Presencia de disparadores claros: Analiza cuándo aparece:
- ¿Al beber o comer algo frío, caliente, dulce o ácido? ➡️ Sensibilidad dental.
- ¿Al morder o ejercer presión? ➡️ Puede ser fisura, empaste flojo o pulpitis en un diente.
- ¿En momentos de estrés o esfuerzo? ➡️ Tal vez bruxismo o tensión.
- ¿Coincide con congestión nasal o tras volar en avión (cambios de presión)? ➡️ Posible sinusitis/barotrauma sinusal.
- ¿Tras una cita dental reciente?
- Otros síntomas acompañantes: Pon atención a señales adicionales. Encías rojas, sangrado o retraídas sugieren problemas gingivales (que causan sensibilidad). Dolor de oído o cara junto con dientes sensibles sugiere sinusitis o infección de oído. Dolor de cabeza o mandíbula al despertar apunta a bruxismo. Un agujerito visible o mancha marrón puede delatar una caries.
Con estas pistas, tendrás una mejor idea. De cualquier modo, no siempre es fácil para un paciente diagnosticar la causa exacta - incluso para mí como odontólogo a veces requiere exploración y radiografías.
Cuándo Preocuparse y Acudir al Dentista
Como regla general, siempre que notes algo anormal que persiste o te cause intranquilidad, es buena idea consultar con el dentista.
- Dolor intenso o insoportable: Si la sensación rara se ha convertido en dolor agudo que no cede, o te despierta por la noche, ya no estamos ante una simple sensibilidad: podría ser una caries aguda, pulpitis seria o un absceso.
- Duración prolongada: Una sensibilidad normal dura segundos. Si tu diente “late” o molesta durante minutos u horas, aunque sea tolerable, es señal de que algo anda mal internamente.
- Empeoramiento progresivo: ¿Al principio era un ligero hormigueo y ahora duele más, o se ha extendido a más dientes? Un problema dental no atendido suele ir a más.
- Signos de infección o daño visible: Si notas hinchazón en la encía cerca del diente, fístulas (granitos de pus), diente fracturado o una cavidad visible, no esperes a que “se pase”.
- Entumecimiento persistente tras cirugía dental: Si has tenido una extracción u otro procedimiento y pasado el efecto de la anestesia sientes aún la zona dormida u hormigueo por más de 24 horas, informa a tu dentista.
En consulta, el odontólogo realizará exámenes: revisará tus dientes uno por uno, evaluará encías, hará pruebas de frío, calor o percusión en piezas sospechosas, y probablemente radiografías. Con esas herramientas se confirmará la causa exacta.
Tratamientos para Cada Problema
La buena noticia es que casi todas las causas de sensibilidad o sensación extraña en dientes tienen solución.
1. Sensibilidad Dental
- En casa: Usa una pasta dentífrica desensibilizante (las que contienen, por ejemplo, nitrato de potasio o fluoruro de estaño). Estas pastas usadas a diario ayudan a bloquear esos tubitos en la dentina y reducen la sensación en unas semanas. También, considera un enjuague con flúor diario.
- En el consultorio: Dependiendo de la severidad, podemos aplicar flúor barniz concentrado en las áreas sensibles para fortalecer el esmalte. O colocar selladores o resinas protectoras sobre la zona expuesta. Si la retracción de encía es grande y causa mucho problema, existe la opción de un injerto de encía para cubrir de nuevo la raíz expuesta.
2. Pulpitis (inflamación del nervio)
Aquí ya hablamos de un problema dentro del diente. Si la pulpitis es reversible (el nervio irritado pero aún vivo y salvable, por ejemplo por una caries recién detectada), se elimina la causa: se limpia la caries y se coloca un empaste profundo con material sedante o protector cerca de la pulpa.
Si la pulpitis es irreversible o hay infección (dolor intenso prolongado, posible absceso), la solución es realizar una endodoncia (tratamiento de conducto). Consiste en retirar la pulpa enferma, limpiar bien los canales dentro de la raíz y sellarlos.
3. Parestesia
Se suele recomendar paciencia y seguimiento. Muchos casos se resuelven solos con el tiempo. Si la parestesia vino tras un procedimiento dental, el dentista irá evaluando la mejoría en visitas de control.
4. Sinusitis
Para sinusitis bacteriana, el médico puede indicar antibióticos, descongestionantes, lavados nasales con solución salina, etc.
5. Bruxismo
Una férula de descarga a medida es la mejor amiga de tus dientes. Yo suelo confeccionar estas placas para mis pacientes bruxistas; al usarlas por la noche protegen los dientes del desgaste y alivian la presión en la mandíbula. Practicar ejercicio físico, meditación o yoga, evitar cafeína en la noche y tener buena higiene del sueño reduce la ansiedad y, con ello, la tendencia a apretar dientes. En algunos casos, sugiero también una evaluación psicológica o con el médico, por si ayuda una terapia cognitiva o incluso alguna medicación para la ansiedad.
6. Sarro Duro
Es fundamental comprender que el sarro duro no puede eliminarse mediante métodos caseros de higiene bucal. Su estructura mineralizada requiere instrumental especializado y técnicas profesionales específicas para su remoción segura.
En Clínica Dental Letamendia, empleamos tecnología de ultrasonidos de última generación para quitar el sarro de los dientes de manera precisa y confortable. El proceso incluye también el uso de instrumental manual especializado (curetas) para el refinado de superficies radiculares y la eliminación de sarro en áreas de difícil acceso.
Cuando el sarro duro ha progresado causando gingivitis o enfermedad periodontal, en Clínica Dental Letamendia implementamos protocolos de tratamiento integral que pueden incluir curetajes radiculares, terapia antimicrobiana y seguimiento periodontal especializado.
Medidas Preventivas para Cuidar el Esmalte Dental
Mantén una higiene oral escrupulosa pero delicada. Cepilla al menos 2 veces al día con técnica suave y tiempo suficiente (2 minutos), usa seda dental o cepillos interdentales. Visitas regulares al dentista: Un chequeo y limpieza profesional cada 6 meses (o al menos anual) detectará problemas incipientes antes de que se vuelvan dolorosos.
Dieta amigable con tus dientes: Reduce la frecuencia de alimentos muy ácidos o muy azucarados. Si los consumes, espera ~30 minutos antes de cepillar (para no frotar el ácido contra el esmalte) y enjuaga con agua tras tomarlos. No uses tus dientes como herramienta: Evita abrir botellas, morder objetos duros, o masticar hielo. El tratamiento va dirigido a eliminar la causa y proteger el diente.
Una vez que has recuperado el bienestar en tus dientes, la prevención es clave para que no repita el problema.
- Usa productos adecuados: Sigue usando la pasta desensibilizante si el dentista te la recomendó, o pastas con flúor.
- Cepillado suave y técnica correcta: Nada de restregar con fuerza. Un cepillo de cerdas suaves, movimientos circulares o vibratorios, sin “raspar” las encías. Pregúntanos a los dentistas, nos encanta enseñar la técnica de cepillado ¡y es gratis en la consulta!
- Protector nocturno si eres bruxista: No guardes la férula en el cajón. Úsala consistentemente si te la han indicado.
- Alimentación y hábitos bucales: Modera los ácidos, como ya dije. Si eres fan del limón en agua caliente cada mañana (moda habitual), considera tomarlo con sorbete/pajita para minimizar el contacto con dientes. No fumes, ya que el tabaco agrava la enfermedad de encías y retracción.
- Chequeos periódicos: Insisto en las visitas regulares. En esas citas podemos aplicar flúor tópico, sellar fisuras antes de que duelan, detectar un punto de caries cuando aún no molesta, etc.
- Escucha a tus dientes: Finalmente, presta atención a las señales tempranas. Si un día notas un leve cosquilleo al tomar helado, no lo dejes pasar meses. Empieza a usar la pasta para sensibilidad ya, o consulta, antes de que vaya a más.
6 sencillos consejos para evitar la erosión dental
Preguntas Frecuentes
Es posible que tengas hipersensibilidad dental incluso ante cambios de aire o sin un desencadenante claro, especialmente si la dentina de tus dientes quedó muy expuesta. Otra causa de hormigueo espontáneo podría ser alguna irritación nerviosa (parestesia) si recientemente tuviste un procedimiento dental o un golpe. También el bruxismo puede dejar un leve hormigueo o entumecimiento al despertar, debido a la presión ejercida durante la noche.
¿La sensibilidad dental siempre indica caries? No necesariamente. Una sensación eléctrica breve al morder algo o al contacto con frío suele indicar sensibilidad dental, que puede deberse a esmalte desgastado o encías retraídas. Una caries inicial puede causar sensibilidad, sí, pero normalmente cuando ya está algo avanzada. Otras veces ese calambre eléctrico ocurre si tienes una metal (amalgama) en un diente y muerdes papel aluminio u otro metal - es una corriente galvánica momentánea.
¿Debo evitar cepillar los dientes sensibles? ¡Al contrario! A veces mis pacientes, por miedo al dolor, evitan cepillar el área sensible. Pero eso puede empeorar el problema, ya que se acumula placa y aumenta riesgo de caries o inflamación de encía. Lo correcto es seguir con la higiene, pero usando técnicas suaves. Puedes aplicar una pasta desensibilizante directamente sobre ese diente con el dedo después del cepillado, a modo de gel calmante, y escupir el excedente sin enjuagar con agua (así actúa durante la noche).
Artículo escrito y verificado por el Dr. Norberto Montané Pamies