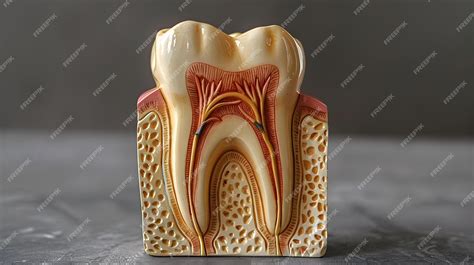
El esmalte dental es el tejido más duro y mineralizado del cuerpo humano. Supera incluso a los huesos en su contenido mineral. Esta capa externa que recubre la corona dental actúa como la primera línea de defensa contra las agresiones del ambiente bucal, protegiendo los tejidos internos del diente de bacterias, ácidos y fuerzas mecánicas.
En este artículo, aprenderá todo lo que necesita saber sobre el esmalte dental: ¿Por qué es tan importante? ¿Cómo se producen los defectos del esmalte dental?
¿Qué es el Esmalte Dental? Definición y Características
El esmalte dental (término técnico en latín: Substantia adamantina o enamelum) es la capa más externa del diente que rodea la parte visible del diente, la corona. Debajo se encuentra la dentina. A diferencia de otros tejidos del organismo, el esmalte carece completamente de células vivas una vez que se completa su formación, lo que implica una característica crítica: el esmalte no se regenera.
Como puede ver, el esmalte dental tiene una tarea extremadamente importante. Para ello cuenta con el apoyo de la saliva. Con cada comida ácida o dulce, se elimina una pequeña cantidad de minerales del esmalte. Como la saliva también contiene estos minerales, puede rellenar los pequeños agujeros de la matriz.
La función del esmalte es proteger la dentina de los ataques ácidos y bacterianos. Sin embargo, en la dura capa protectora no hay células nerviosas ni vasos sanguíneos. En sentido estricto, las células del esmalte están muertas. Por eso esta capa dental es completamente insensible al dolor.
«El esmalte dental es el único tejido del cuerpo humano que no puede repararse a sí mismo una vez que se daña, lo que hace que su preservación sea absolutamente esencial.» - Journal of Dental Research
Composición Química del Esmalte
La estructura del esmalte dental presenta una composición única que explica su extraordinaria dureza:
- 96% material inorgánico: Principalmente cristales de hidroxiapatita [Ca₁₀(PO₄)₆(OH)₂]
- 3% agua: Presente entre los cristales y en espacios interprismáticos
- 1% materia orgánica: Proteínas remanentes de la matriz del esmalte
Este alto contenido mineral contrasta significativamente con otros tejidos dentales como la dentina (70% mineral) o el hueso (65% mineral), explicando por qué el esmalte es el tejido más duro del cuerpo humano.
Propiedades Físicas Excepcionales
El esmalte dental exhibe propiedades físicas notables:
| Propiedad | Valor | Comparación |
|---|---|---|
| Dureza (Mohs) | 5-6 | Similar al acero templado |
| Grosor máximo | 2.5 mm | En cúspides y bordes incisales |
| Grosor cervical | 0.3-0.5 mm | En la línea amelocementaria |
| Densidad | 2.8-3.0 g/cm³ | Mayor que el hueso (1.8-2.0 g/cm³) |
| Módulo de elasticidad | 80-90 GPa | Rígido pero quebradizo sin soporte dentinario |
Investigadores de la Universidad de Hamburgo descubrieron que el secreto de la excepcional resistencia y rigidez del esmalte dental reside en la combinación de materiales duros y blandos. La dureza de los materiales se mide en la llamada escala de Mohs del 1 al 10. El esmalte dental tiene una dureza Mohs de 5,0, frente a 4,0 del hierro. Para que los dentistas puedan trabajar el esmalte dental, los instrumentos deben estar equipados con granos de diamante.
Estructura Microscópica del Esmalte
La unidad estructural básica del esmalte dental es el prisma de esmalte (también llamado varilla de esmalte). Estos prismas representan estructuras cilíndricas que se extienden desde la unión amelodentinaria hasta la superficie externa del diente.
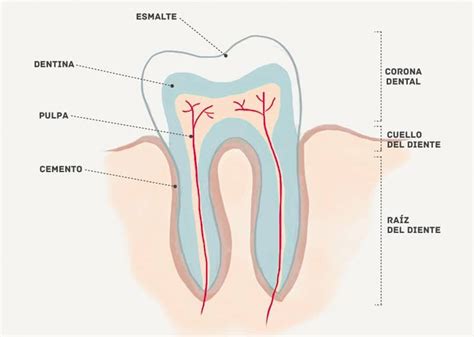
Características de los prismas de esmalte:
- Diámetro aproximado: 4-8 micrómetros
- Longitud: Atraviesa todo el grosor del esmalte
- Orientación: Generalmente perpendicular a la superficie dentinaria
- Número: Millones por diente (aproximadamente 5-12 millones)
- Composición: Cristales de hidroxiapatita densamente empaquetados
Cada prisma está compuesto por miles de cristales de hidroxiapatita orientados con su eje longitudinal paralelo al eje del prisma. Esta organización estructural confiere al esmalte su extraordinaria resistencia a las fuerzas masticatorias.
Cómo fortalecer tus dientes
Las bandas de Hunter-Schreger son patrones ópticos alternantes de zonas claras y oscuras observables en cortes longitudinales del esmalte. Estas bandas resultan de cambios en la dirección de los prismas del esmalte.
- Bandas parazonas: Prismas cortados longitudinalmente (claras)
- Bandas diazonas: Prismas cortados transversalmente (oscuras)
Esta disposición ondulante de los prismas no es aleatoria; proporciona al esmalte mayor resistencia a las fracturas al desviar la propagación de grietas, funcionando como un mecanismo de refuerzo estructural natural.
Las estrías de Retzius representan líneas incrementales que documentan el proceso rítmico de formación del esmalte. Estas estructuras, análogas a los anillos de crecimiento de los árboles, reflejan:
- Períodos de descanso en la formación del esmalte
- Variaciones en la actividad ameloblástica
- Cambios sistémicos durante el desarrollo dental
Estas son estructuras internas del esmalte que representan áreas de menor mineralización:
- Penachos de esmalte:
- Proyecciones en forma de mechón desde la unión amelodentinaria
- Contienen mayor proporción de materia orgánica
- Presentes en todos los dientes
- No representan defectos patológicos
- Husos del esmalte:
- Prolongaciones de odontoblastos que se extienden desde la dentina al esmalte
- Más frecuentes en cúspides y bordes incisales
- Representan vestigios del desarrollo dental
Formación del Esmalte: Amelogénesis
La formación del esmalte dental (amelogénesis) es un proceso biológico único que ocurre exclusivamente durante el desarrollo dental, antes de la erupción del diente. Este proceso es ejecutado por células especializadas llamadas ameloblastos.
Etapas de la amelogénesis:
- Etapa presecretora: Diferenciación de ameloblastos desde el epitelio interno del esmalte
- Etapa secretora: Producción de matriz orgánica del esmalte (amelogeninas, enamelinas)
- Etapa de transición: Cambio morfológico de los ameloblastos
- Etapa de maduración: Remoción de proteínas y mineralización progresiva
- Etapa de protección: Formación del epitelio reducido del esmalte
Durante la fase secretora, los ameloblastos depositan matriz orgánica rica en proteínas del esmalte, principalmente amelogeninas (90% de la matriz proteica). Posteriormente, durante la fase de maduración, estas proteínas son degradadas y removidas, siendo reemplazadas por cristales de hidroxiapatita que crecen en longitud y grosor.
Mineralización del Esmalte
La mineralización del esmalte es un proceso gradual que transforma la matriz orgánica en el tejido más mineralizado del cuerpo:
- Mineralización primaria: Ocurre durante la formación, alcanzando ~70% de mineralización
- Mineralización secundaria: Continúa durante la maduración, llegando a ~90%
- Mineralización posteruptiva: Ocurre tras la erupción por exposición salival, alcanzando ~96%
El fluido salival juega un papel crucial en la maduración posteruptiva del esmalte, proporcionando iones de calcio, fosfato y fluoruro que se incorporan a la estructura cristalina. Este proceso hace que el esmalte recién erupcionado sea inicialmente más susceptible a la caries dental, pero progresivamente se vuelve más resistente.
Factores que Afectan la Formación del Esmalte
Diversos factores pueden alterar la amelogénesis, resultando en defectos del esmalte dental:
- Factores sistémicos:
- Deficiencias nutricionales (vitaminas A, C, D, calcio)
- Enfermedades febriles durante el desarrollo dental
- Trastornos endocrinos (hipotiroidismo, hipoparatiroidismo)
- Exposición a tetraciclinas durante la formación dental
- Exceso de fluoruro (fluorosis dental)
- Factores genéticos:
- Amelogénesis imperfecta: Grupo de trastornos hereditarios del esmalte
- Síndromes que afectan el desarrollo dental
- Mutaciones en genes que codifican proteínas del esmalte
Funciones del Esmalte Dental
La función primaria del esmalte de los dientes es resistir las intensas fuerzas masticatorias que pueden alcanzar hasta 700 Newtons en la región molar. Esta resistencia se logra mediante:
- Dureza excepcional: Permite cortar y triturar alimentos sin desgaste excesivo
- Organización prismática: Distribuye las fuerzas a lo largo de los prismas
- Soporte dentinario: La dentina elástica subyacente absorbe impactos
Sin embargo, el esmalte es relativamente quebradizo cuando no está soportado por dentina sana. Las fracturas ocurren típicamente cuando se pierde el soporte dentinario por caries profunda o trauma.
El esmalte funciona como barrera protectora contra:
- Ácidos bacterianos: Subproductos del metabolismo de carbohidratos por Streptococcus mutans
- Ácidos dietéticos: Presentes en bebidas carbonatadas, cítricos y otros alimentos
- Ácidos gástricos: En casos de reflujo gastroesofágico o trastornos alimentarios
Cuando el pH bucal desciende por debajo del punto crítico (pH 5.5), inicia la desmineralización del esmalte, donde los cristales de hidroxiapatita comienzan a disolverse. Si este proceso continúa sin remineralización adecuada, progresa a caries dental.
El esmalte contribuye significativamente a la estética de la sonrisa mediante:
- Translucidez: Permite que el color de la dentina subyacente se refleje
- Brillo superficial: La capa más externa lisa refleja la luz
- Color natural: Varía de blanco azulado a amarillento según grosor y mineralización
- Textura superficial: Las periquematías crean micro-textura natural
Patologías y Afecciones del Esmalte
Caries Dental: La Enfermedad más Común
La caries dental representa la patología más prevalente que afecta el esmalte. Este proceso multifactorial involucra:
Factores necesarios para la caries:
- Bacterias cariogénicas: Principalmente Streptococcus mutans y Lactobacillus
- Carbohidratos fermentables: Azúcares que las bacterias metabolizan
- Tiempo: Exposición prolongada a condiciones ácidas
- Huésped susceptible: Esmalte con menor resistencia
Progresión de la caries en el esmalte:
- Mancha blanca: Desmineralización subsuperficial inicial, aún reversible
- Caries incipiente: Progresión de la desmineralización con superficie intacta
- Cavitación: Colapso de la superficie con formación de cavidad
- Caries profunda: Extensión hacia la dentina y potencial compromiso pulpar
Las manchas blancas en los dientes representan la etapa más temprana de caries y la única fase reversible mediante remineralización con fluoruro y saliva.
Erosión del Esmalte Dental
La erosión dental representa la pérdida química de esmalte por exposición a ácidos de origen no bacteriano:
- Causas principales de erosión:
- Bebidas ácidas: Refrescos, jugos cítricos, bebidas energéticas, vino
- Alimentos ácidos: Cítricos, vinagre, productos fermentados
- Reflujo gastroesofágico: Exposición a ácido gástrico (pH 1-2)
- Trastornos alimentarios: Vómitos recurrentes en bulimia
- Medicamentos: Algunos jarabes y tabletas masticables ácidos
Desgaste del Esmalte: Atrición y Abrasión
- Atrición dental:
- Desgaste por contacto diente-diente durante masticación y bruxismo
- Produce superficies de desgaste planas y pulidas
- Particularmente severa en pacientes con bruxismo nocturno
- Puede exponer dentina en casos avanzados
- Abrasión del esmalte:
- Pérdida de tejido por fricción con objetos externos
- Cepillado dental traumático con técnica horizontal vigorosa
- Uso de pastas dentales excesivamente abrasivas
- Hábitos como morder objetos duros o usar palillos
El bruxismo (rechinamiento dental) puede causar pérdida significativa de esmalte, produciendo sensibilidad dental, cambios estéticos y compromiso de la función masticatoria. El uso de guardas oclusales nocturnas previene mayor daño.
Fluorosis Dental
La fluorosis del esmalte resulta de ingesta excesiva de fluoruro durante la formación del esmalte (antes de los 8 años de edad). Esta condición presenta diferentes grados de severidad:
Clasificación de fluorosis (índice de Dean):
| Grado | Características Clínicas |
|---|---|
| Cuestionable | Manchas blancas pequeñas dispersas |
| Muy leve | Áreas blancas opacas cubriendo <25% de la superficie |
| Leve | Opacidad blanca cubriendo <50% de la superficie |
| Moderada | Todas las superficies afectadas, posibles manchas marrones |
| Severa | Hipoplasia con pitting, decoloración marrón extensa |
Es importante destacar que la fluorosis solo ocurre durante la formación del esmalte; la exposición a fluoruro en adultos no causa fluorosis pero sí proporciona beneficios protectores contra la caries.
Amelogénesis Imperfecta
La amelogénesis imperfecta comprende un grupo de trastornos genéticos hereditarios que afectan la calidad y cantidad del esmalte. Existen varios tipos:
- Tipos principales:
- Hipoplásica: Esmalte delgado pero normalizado mineralizado
- Hipomineralizada: Grosor normal pero mineralización deficiente
- Hipomadura: Defecto en la maduración del esmalte
- Combinada: Características mixtas
Los pacientes con amelogénesis imperfecta requieren cuidados especiales, incluyendo restauraciones protectoras tempranas para prevenir desgaste rápido y sensibilidad dental severa.
Hipoplasia del Esmalte
La hipoplasia del esmalte representa un defecto cuantitativo donde el esmalte presenta grosor reducido o áreas de ausencia completa. Las causas incluyen:
- Trauma dental en dientes deciduos afectando sucesores permanentes
- Enfermedades sistémicas durante la formación del esmalte
- Deficiencias nutricionales severas
- Infecciones durante el desarrollo dental
- Prematuridad y bajo peso al nacer
Las áreas hipoplásicas aparecen como depresiones, surcos o manchas blancas/amarillentas y son más susceptibles a caries dental y decoloración.
Estrategias para Fortalecer el Esmalte Dental
Fluoruro: El Protector Principal del Esmalte
El fluoruro para dientes representa el agente más efectivo para fortalecer el esmalte y prevenir caries. Sus mecanismos de acción incluyen:
- Beneficios del fluoruro:
- Remineralización: Acelera la redeposición de minerales en esmalte desmineralizado
- Formación de fluorapatita: Crea cristales más resistentes al ácido que la hidroxiapatita
- Inhibición bacteriana: Interfiere con el metabolismo de S. mutans
- Reducción de desmineralización: Requiere pH más bajo para iniciar disolución
- Fuentes de fluoruro:
- Agua fluorada: 0.7-1.0 ppm en agua potable
- Pasta dental con fluoruro: 1,000-1,500 ppm para adultos
- Enjuague bucal fluorado: 0.05% fluoruro sódico para uso diario
- Aplicaciones profesionales: Barniz de fluoruro (22,600 ppm) o gel (12,300 ppm)
Calcio y Fosfato para Remineralización
El calcio y fosfato son los componentes minerales fundamentales del esmalte. Estrategias para optimizar su disponibilidad:
- Fuentes dietéticas de calcio:
- Productos lácteos (leche, queso, yogur)
- Vegetales de hoja verde oscura
- Pescados con huesos blandos (sardinas, salmón)
- Alimentos fortificados con calcio
- Tecnologías modernas:
- Fosfopéptido de caseína - Fosfato de calcio amorfo (CPP-ACP): Libera calcio y fosfato
- Nanopartículas de hidroxiapatita: Remineralización biomimética
- Biovidrio: Material que libera iones calcio, fosfato y sodio
Estas tecnologías están disponibles en pastas dentales remineralizantes y pueden ser particularmente beneficiosas para pacientes con alto riesgo de caries o sensibilidad dental.
Modificación de la Dieta
La dieta y salud dental están íntimamente relacionadas. Recomendaciones para proteger el esmalte:
- Alimentos beneficiosos:
- Queso: Neutraliza ácidos y proporciona calcio
- Vegetales crujientes: Estimulan saliva y limpian mecánicamente
Para remineralizar el esmalte dental dañado, puede utilizar un dentífrico con hidroxiapatita. Este ingrediente artificial producido en laboratorio es similar al principal componente del esmalte dental, por lo que también se conoce como "esmalte artificial". Cuando utilizas regularmente un dentífrico con hidroxiapatita, se forma una película de esmalte artificial sobre tus dientes que cierra las pequeñas grietas y agujeros.
La pasta de dientes también debe contener flúor para fortalecer el esmalte dental. El flúor se deposita en el esmalte dental y favorece la remineralización. Al mismo tiempo, altera el metabolismo de la caries. Los expertos creen que el uso generalizado de flúor en los dentífricos es la razón del enorme descenso de la caries dental en las últimas décadas.
Si quieres fortalecer el esmalte de tus dientes sin flúor , debes asegurarte de elegir un dentífrico que fortalezca y proteja el esmalte con hidroxiapatita o el uso de enzimas naturales - por ejemplo, el dentífrico Enzycal sin flúor de Curaprox.
Por desgracia, el dentista no puede simplemente "reparar" el esmalte de sus dientes. Sin embargo, sí puede asegurarse de que no se produzca el dolor de muelas que experimenta debido a la falta de la capa protectora. Por ejemplo, puede sellar el esmalte dañado con un barniz especial de flúor o sellar los conductos nerviosos expuestos con un material sintético.
Si no quieres ponerte flúor en los dientes en forma de dentífrico, también puedes beber té verde o negro como remedio casero, ya que contienen niveles especialmente altos de flúor. Un litro de té negro cubre la mitad de las necesidades diarias de un adulto. Sin embargo, ten en cuenta que el flúor no asegura que el esmalte vuelva a crecer, sino que simplemente lo endurece.
Algunas personas confían en las sales de Schüssler para todo tipo de dolencias físicas. Se dice, por ejemplo, que las sales Schüssler nº 12 y 22 también ayudan a combatir los defectos del esmalte dental porque contienen fluoruro cálcico, fosfato cálcico y carbonato cálcico.
Consejos para Proteger el Esmalte Dental
Lo mejor es evitar que el esmalte dental se disuelva o se rompa.
- La limpieza dental profesional es una medida sensata de protección del esmalte dental por dos motivos: Por un lado, los profesionales dentales eliminan la placa y el sarro (placa endurecida) de forma especialmente minuciosa para que las bacterias que contiene no puedan atacar el esmalte dental.
- Los alimentos ácidos son veneno para el esmalte dental. Sin embargo, esto no significa que a partir de ahora tengas que renunciar por completo a las naranjas, las uvas y las manzanas. Al fin y al cabo, estos tipos de fruta también contienen muchos nutrientes buenos. Para proteger el esmalte dental después de ingerir alimentos ácidos, debe esperar al menos media hora antes de cepillarse los dientes hasta que la saliva haya remineralizado el esmalte. Una vez que el ácido ha eliminado los minerales del esmalte, éste es más blando. Si te cepillas los dientes enseguida, dañarás el esmalte.
- Con cada sorbo de refresco de cola o bocado de chocolate, provocas un nuevo ataque ácido en el esmalte de tus dientes. Por eso es mejor beber rápidamente un vaso de limonada o zumo de naranja en lugar de sorberlo tranquilamente durante horas. Lo mismo ocurre con los dulces: regálate un trozo de tarta o un trozo de chocolate como postre después de una comida principal en lugar de picar entre horas. Tu esmalte dental te lo agradecerá si sólo tiene que remineralizarse una vez.
- La mayoría de la gente cree que hace un favor a sus dientes utilizando un cepillo duro porque limpia especialmente a fondo. Esto no es cierto. Un cepillo duro es demasiado rígido para adaptarse a la estructura dental y, por tanto, no puede eliminar toda la placa. Además, daña las encías y el esmalte dental, sobre todo si se presiona con fuerza al cepillarse los dientes. Todos los cepillos Curaprox tienen filamentos suaves, por lo que son especialmente respetuosos con las encías y el esmalte dental.
- Ya sabes que el flúor endurece el esmalte dental y protege contra la caries. Por eso, para proteger el esmalte de los dientes, es imprescindible utilizar una pasta dentífrica con flúor, tanto en niños como en adultos. Para proteger su esmalte, también debe evitar los dentífricos con un alto valor de abrasión (valor RDA). Esto se aplica en particular a los dentífricos blanqueadores, que utilizan procesos mecánicos para aclarar el esmalte y eliminar parte del esmalte cada vez que te cepillas.
- Para eliminar la placa a fondo, apenas es necesario ejercer presión con el cepillo de dientes. Ahora mueve el cepillo con suaves y pequeños movimientos circulares de un lado a otro y acuérdate de cepillar también la parte posterior de las últimas muelas. Es mejor empezar por los interiores, que de otro modo se olvidan fácilmente.