La aparición de un exantema, entendido como una erupción cutánea de morfología, extensión y distribución variables, es una consulta frecuente en Atención Primaria. El exantema puede ser, en algunos casos, la manifestación más importante de la enfermedad, pero no siempre es patognomónico, ni la única manifestación.
Un aspecto fundamental es definir las características del exantema. El tipo morfológico de las lesiones cutáneas, su coloración, su distribución, si son o no confluentes, la forma de inicio, la progresión y regresión, son el punto de partida para establecer el diagnóstico diferencial.
Enfermedades Exantemáticas
Enfermedades Exantemáticas Clásicas
Las enfermedades exantemáticas clásicas son conocidas desde hace tiempo y se fueron clasificando por orden correlativo. La primera y segunda se refieren a la escarlatina y el sarampión. La rubéola es la tercera. El exantema causado por la toxina epidermiolítica estafilocócica es la cuarta. El eritema infeccioso es la quinta, y el exantema súbito es la sexta enfermedad exantemática. En las últimas décadas, el diagnóstico se ha ampliado y ha variado considerablemente.
Los cambios que se han producido por los avances científicos y tecnológicos relacionados con las vacunas, los tratamientos específicos o las técnicas diagnósticas, con mayor capacidad para identificar nuevos agentes etiológicos, han modificado la morbilidad y la mortalidad. El aislamiento de nuevos virus y de otros agentes infecciosos, y la emergencia de antiguos patógenos, ha cambiado el espectro de las enfermedades exantemáticas, variando la incidencia y la clínica de algunos de los exantemas “clásicos”. También, han permitido identificar nuevos agentes relacionados con enfermedades exantemáticas que hasta ahora eran de etiología desconocida.
El Diagnóstico en Atención Primaria
El diagnóstico debe ser lo más específico y seguro posible; ya que, aunque en la mayoría de los casos se trata de enfermedades sin un tratamiento etiológico y de evolución autolimitada, acertar en el diagnóstico puede tener importancia epidemiológica y suponer un riesgo para los contactos, en el caso de los de etiología infecciosa.
El diagnóstico de una enfermedad exantemática se realiza mediante la integración de diferentes datos clínicos a modo de “puzzle”. Las características del exantema es la pieza fundamental sobre la que deben acoplarse los antecedentes epidemiológicos, las manifestaciones clínicas acompañantes y los hallazgos exploratorios. En la mayoría de los casos, no es necesario realizar exploraciones complementarias.
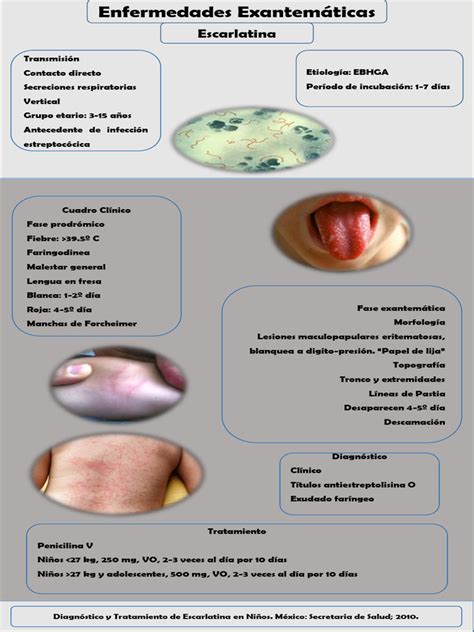
Figura 1. El diagnóstico de una enfermedad exantemática en Atención Primaria se realiza mediante la integración de diferentes datos clínicos a modo de “puzzle”.
El pediatra de Atención Primaria debe basar el diagnóstico diferencial en la anamnesis y en la exploración física completa. Hay que considerar la edad del niño y preguntar por los antecedentes de enfermedades exantemáticas pasadas, que dejan inmunidad de por vida, y las vacunaciones previas.
Es importante considerar la existencia de un ambiente epidémico escolar o familiar, la relación o contacto directo con enfermos/portadores u otros vectores de transmisión de posibles enfermedades exantemáticas, y la exposición al sol, animales o viajes a zonas de riesgo.
Conocer la existencia de manifestaciones clínicas durante el periodo prodrómico previo a la aparición del exantema es importante. En los casos en que el periodo prodrómico sea subclínico o asintomático, nos debe orientar hacia enfermedades exantemáticas, como la rubéola o el eritema infeccioso, en las que el exantema no viene precedido de síntomas o estos son poco aparentes.
En otras enfermedades exantemáticas, días u horas antes de la aparición del exantema, el niño presenta manifestaciones clínicas como: fiebre, catarro de vías altas, síntomas gripales, digestivos u otros que, incluso, han suscitado consulta previa.
Tipos de Exantemas
Atendiendo a las lesiones elementales predominantes, se diferencian los siguientes tipos de exantemas:
- Máculo-papuloso: caracterizado por máculas planas coloreadas, casi siempre eritematosas, con un diámetro inferior a 1 cm sin cambios de grosor o textura de la piel.
Figura 2. Tipos de exantema: A) Maculopapuloso morbiliforme. B) Eritrodérmico escarlatiniforme. C) Reticular festoneado. D) Urticarial habonoso. E) Vesículo ampolloso.
El exantema puede ser variable y cambiante, tanto en su forma de presentación, como en su evolución, desde su inicio hasta su desaparición. Los exantemas se presentan en el contexto de una enfermedad sistémica acompañados de otras manifestaciones clínicas y signos exploratorios.
La fiebre, las manifestaciones respiratorias o digestivas, el prurito, la conjuntivitis y los dolores articulares son algunos de los más frecuentes y puede ayudar en el diagnóstico. Siempre debe realizarse una exploración física completa, incluyendo signos meníngeos, en especial cuando el exantema es purpúrico/petequial.
La realización de exploraciones complementarias no es, casi nunca, necesaria. En Atención Primaria, la anamnesis y la exploración deben ser suficientes para orientar el diagnóstico y determinar si estamos ante una situación benigna o grave que requiera una actuación específica.
El exantema se presenta con formas variables y, en ocasiones, atípicas, con un amplio abanico de posibilidades etiológicas. Va desde las formas maculares que, en la mayoría de los casos, constituyen una fase inicial transitoria, hasta los que predominan las lesiones máculo-papulosas, que son los más frecuentes. Se manifiestan con diferentes patrones: morbiliforme, eritrodérmico y habonoso.
Enfermedades Exantemáticas Específicas y el Enantema Petequial
A continuación, se describen algunas enfermedades exantemáticas específicas, prestando atención a la presencia de enantema (erupciones en las mucosas) y, en particular, al enantema petequial en el paladar.
Sarampión
El sarampión está producido por un paramixovirus. Se transmite por contagio directo, desde 4 días antes y hasta 5 días después de la desaparición del exantema, y tiene un periodo de incubación de aproximadamente 10 días. Los programas de vacunación infantil han disminuido las tasas de morbimortalidad por sarampión.
El periodo prodrómico es de unos 4 días y cursa con fiebre alta y cuadro catarral intenso con rinorrea, conjuntivitis con fotofobia y tos seca. Se acompaña de eritema orofaríngeo y enantema patognomónico, en forma de punteado blanquecino sobre la mucosa yugal hiperémica, conocido como manchas de Koplik, que pueden visualizarse en el 50-80% de los casos y persistir hasta dos días después de la aparición del exantema.

Figura 3. Sarampión: A) Manchas de Koplick. B y C) Exantema máculo-papuloso morbiliforme de color rojo vinoso y confluente en algunas zonas.
La erupción exantemática máculo-papulosa morbiliforme es de color rojo vinoso y confluente en algunas zonas. Comienza en la cara y se generaliza con una progresión cráneo-caudal. Va cambiando hacia un color pardo, para desaparecer en 4-7 días, en el mismo sentido que aparece, mediante una fina descamación furfurácea.
Las características del exantema y los antecedentes epidemiológicos y de vacunación, junto con las manifestaciones clínicas del periodo prodrómico y los signos acompañantes, en especial las manchas de Koplick, son suficientes para realizar el diagnóstico sin necesidad de exploraciones complementarias.
Pueden aparecer complicaciones como consecuencia de la propia infección vírica o por sobreinfección bacteriana, como otitis media, laringotraqueobronquitis o neumonías. En aproximadamente 1/1.000 casos, aparece una encefalitis y puede dejar secuelas neurológicas. En 1/100.000 casos, puede desarrollarse al cabo de unos años una panencefalitis esclerosante subaguda. Los pacientes inmunodeprimidos tienen unas elevadas tasas de mortalidad.
Rubéola
La rubéola está producida por un togavirus del genero rubivirus. Se transmite por contagio directo y es moderadamente contagiosa desde 7 días antes y hasta 5-7 días después de la desaparición del exantema. Tiene un periodo de incubación variable de 12-23 días.
Existe riesgo de transmisión placentaria, pudiendo dar lugar a anomalías en el desarrollo del embrión y originar el síndrome de la rubéola congénita. Como ha ocurrido con el sarampión, la vacunación sistemática ha contribuido a disminuir la incidencia de la enfermedad.
El periodo prodrómico es asintomático o presenta síntomas catarrales leves, con buen estado general y, frecuentemente, sin fiebre. La erupción exantemática máculo-papulosa es casi siempre la primera manifestación de la enfermedad.
Se inicia con lesiones redondeadas de color rojo en la cara (mejillas y área peribucal) y, posteriormente, el exantema se generaliza hacia el tronco y las extremidades con un color rosado y no confluente. Desaparece sin descamación en el mismo orden de su aparición pasados dos o tres días.
El signo acompañante más característico y que puede ayudar en el diagnóstico es la presencia de adenopatías generalizadas, sobre todo occipitales, retroauriculares y cervicales.
Las características del exantema y los antecedentes epidemiológicos y de vacunación, junto con la ausencia de periodo prodrómico y las adenopatías, son los hallazgos clínicos más relevantes para el diagnóstico. En casos excepcionales, se puede confirmar el diagnóstico mediante aislamiento del virus o serología.
Cuando aparecen complicaciones, la más frecuente es la artritis. Más raras son la trombopenia, la anemia hemolítica o la hepatitis. El síndrome de la rubéola congénita es excepcional en nuestro país.
Eritema Infeccioso o Megaloeritema
El eritema infeccioso o megaloeritema está causado por el parvovirus B19. Afecta especialmente a niños en edad escolar, con máxima incidencia a finales del invierno y en primavera. Es contagioso desde 5 días antes y hasta la aparición del exantema. Tiene un periodo de incubación entre 4-28 días.
Tiene un periodo prodrómico asintomático. El exantema, de carácter predominantemente eritematoso, por lo que se reconoce también como megaloeritema, es la primera manifestación. Evoluciona en tres fases.
La inicial, que dura 2-3 días, se caracteriza por rubefacción facial, que afecta a ambas mejillas, respetando la zona perioral, dando un aspecto de “doble bofetada”. En la segunda fase, el exantema aparece también en las zonas de extensión de brazos, muslos y nalgas, respetando palmas y plantas. Es característico el aspecto reticular y festoneado del exantema.
Los niños mayores y adultos pueden referir prurito. En la tercera fase, que puede durar hasta 1 mes, el exantema se resuelve de forma espontánea y sin descamación, pero aparece y desaparece, variando de intensidad con los cambios de temperatura, el estrés y el ejercicio físico.
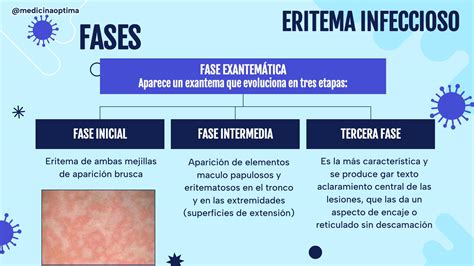
Figura 4. Eritema infeccioso o megaloeritema. A) Aspecto de "doble bofetada". B) Exantema reticular en extremidades.
El aspecto eritematoso reticular del exantema en un niño de edad escolar, su distribución peculiar, la variabilidad y su duración, junto con la nula repercusión general, son las claves del diagnóstico.
Puede confundirse con exantema urticarial, y también los echovirus 12 pueden originar un exantema similar al del eritema infeccioso pero acompañado de fiebre. La evolución es benigna y la repercusión clínica es mínima.
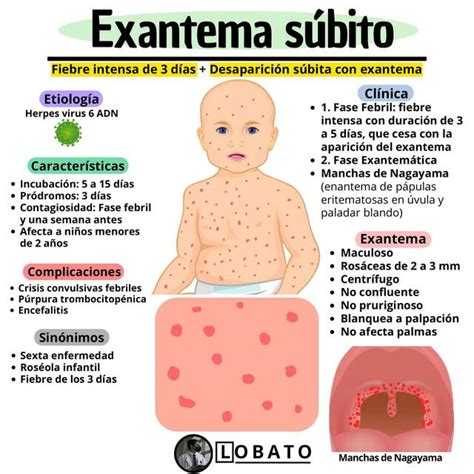
Exantema Súbito o Roséola Infantil
El exantema súbito o roséola infantil está relacionado con los herpes virus humanos (VHS) 6 y 7. El VHS-6 es responsable de la mayoría de los casos. Se transmite de forma esporádica y sin estacionalidad, por contagio directo durante el periodo febril de la enfermedad. Tiene un periodo de incubación entre 7-15 días.
Afecta especialmente a lactantes entre 6 meses y 2 años de edad. El periodo prodrómico se caracteriza por fiebre elevada, superior a 38,5°C. La fiebre precede en 2-4 días la aparición del exantema máculo-papuloso, constituido por lesiones tenues rosadas de pequeño tamaño y no confluentes que afectan, principalmente, al tronco y, ocasionalmente, a la cara y los hombros.
En los países asiáticos, se ha descrito un enantema con úlceras en el paladar blando y la úvula, conocido como manchas de Nagayama. Le evolución es benigna y desaparece en 1-2 días sin descamación.
Debido a que la localización, aspecto y duración del exantema son variables, no se considera un aspecto diferencial de la enfermedad, respecto de otros exantemas víricos. La aparición súbita de la erupción cutánea al remitir la fiebre, en un lactante con un cuadro febril de 3-4 días de evolución, es la clave del diagnóstico clínico.
Otras Infecciones Víricas
Otras infecciones víricas, no incluidas entre las enfermedades exantemáticas clásicas, pueden manifestarse con un exantema maculopapuloso. En la mononucleosis infecciosa, producida por el virus de Epstein-Barr, el exantema no es constante, aparece sólo en el 3-15% de los casos. Se inicia o exacerba tras la administración de ß-lactámicos, hasta en un 80% de los pacientes tratados.
Afecta más a la cara y al tronco, y es variado en su morfología, por lo general de tipo máculo-papuloso, pero también puede ser eritrodérmico, habonoso o petequial. La sintomatología del síndrome mononucleósico que acompaña al exantema es importante para el diagnóstico. Sus manifestaciones más características son: fiebre, astenia, anorexia, faringoamigdalitis membranosa, adenopatías, hepatoesplenomegalia y edema periorbitario.
Los adenovirus y, en especial, los enterovirus no polio, pueden incluir, junto con sus manifestaciones específicas, una amplia variedad de exantemas casi siempre maculopapulosos. En muchas ocasiones, quedan catalogados como exantemas víricos inespecíficos, ya que su curso leve y autolimitado no hace necesario el diagnóstico serológico. Los adenovirus predominan en los periodos fríos.
Escarlatina
La escarlatina se transmite por medio de gotitas de persona a persona o a través de objetos. La enfermedad está causada por las toxinas eritrogénicas del estreptococo b-hemolítico del grupo A. El mismo paciente puede contraer varias veces la infección, dado que existen tres toxinas distintas responsables del exantema que no proporcionan inmunidad cruzada. El periodo de incubación varía entre algunas horas y 20 días, siendo en la mayoría de los casos de 1 a 8 días.
Clínica
Estadio prodrómico: cuadro de inicio brusco con escalofríos, fiebre alta y dolor de garganta intenso. El estado general suele estar afectado y, en algunos casos, el paciente presenta además vómitos.
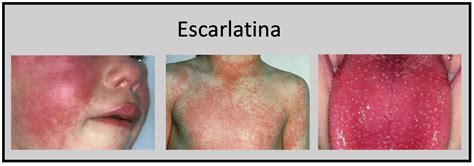
Periodo de estado: aparece un exantema maculopapuloso, difuso, fino y que desaparece a la presión en el tronco y en las extremidades (superficies flexoras, axilas e ingles). Este exantema empieza a desaparecer a partir del 6.º al 9.º día, dando lugar a una descamación blanquecina característica, sobre todo en las manos y los pies (epidermólisis).

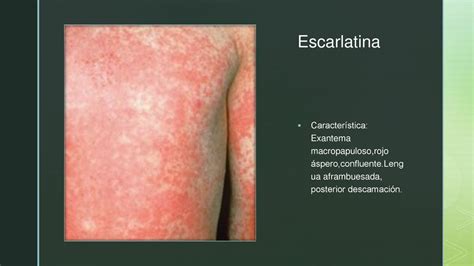
Síntomas periorales y orales: además de un eritema facial en mariposa acompañado de una palidez peribucal, aparece una faringoamigdalitis con amígdalas intensamente tumefactas, muy eritematosas, con un punteado o un exudado pultáceo. Los labios están enrojecidos y se puede observar un enantema en el paladar. La lengua aparece saburral y a partir del 3.er día adquiere su aspecto característico de «lengua aframbuesada».
Complicaciones: Entre las complicaciones que se acompañan de supuración destacan: otitis media, linfadenitis supurativa, sinusitis o absceso periamigdalino. Forman parte de las complicaciones no supurativas la fiebre reumática y la glomerulonefritis (hasta 3 semanas después de la infección).
Tratamiento: Se debe administrar un tratamiento antibiótico durante 10 días destinado sobre todo a prevenir posibles complicaciones. El día siguiente al inicio de la antibioticoterapia desaparece el riesgo de contagio.
Diagnósticos diferenciales: Hay que hacer el diagnóstico diferencial con otras enfermedades infantiles exantemáticas, con exantemas medicamentosos y con el síndrome de Kawasaki.
Tabla Resumen de Enfermedades Exantemáticas y Hallazgos Clínicos
| Enfermedad | Agente Etiológico | Periodo Prodrómico | Características del Exantema | Enantema | Otros Hallazgos |
|---|---|---|---|---|---|
| Sarampión | Paramixovirus | Fiebre alta, catarro, conjuntivitis | Máculo-papuloso morbiliforme, rojo vinoso, confluente | Manchas de Koplik (mucosa yugal) | Eritema orofaríngeo |
| Rubéola | Togavirus (Rubivirus) | Asintomático o síntomas catarrales leves | Máculo-papuloso rosado, no confluente | Enantema palatino (fugaz) | Adenopatías generalizadas (occipitales, retroauriculares) |
| Eritema Infeccioso | Parvovirus B19 | Asintomático | Eritematoso reticular, "doble bofetada" | No característico | Nula repercusión general |
| Exantema Súbito | VHS-6 y VHS-7 | Fiebre elevada (2-4 días) | Máculo-papuloso tenue rosado, no confluente (tronco) | Manchas de Nagayama (paladar blando y úvula, en Asia) | Afecta a lactantes |
| Escarlatina | Streptococcus pyogenes | Escalofríos, fiebre alta, dolor de garganta | Maculopapuloso, difuso, fino | Enantema en el paladar | Faringoamigdalitis, lengua aframbuesada |
La información proporcionada en este artículo tiene como objetivo ofrecer una guía general sobre el enantema petequial en el paladar y las enfermedades exantemáticas relacionadas. Siempre es fundamental consultar a un profesional de la salud para obtener un diagnóstico y tratamiento adecuados.