La inflamación de las encías es un proceso muy frecuente que, de forma más o menos agresiva, hemos sufrido todos alguna vez. Es crucial entender sus causas, síntomas y tratamientos para mantener una buena salud bucal.
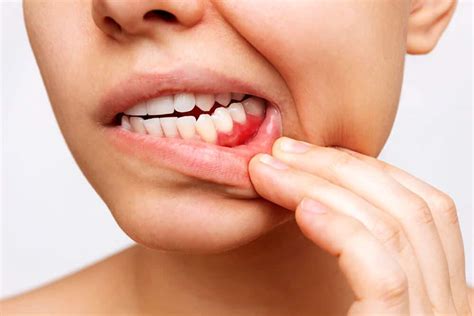
Causas de la Inflamación de las Encías
La principal causa de las encías inflamadas es la acumulación de placa bacteriana debido a una higiene oral deficiente. Sin embargo, existen varios factores y condiciones que pueden provocar o empeorar la inflamación gingival.
1. Placa Bacteriana y Gingivitis
La boca está llena de bacterias que forman una película pegajosa llamada placa dental sobre los dientes. Si no la eliminas correctamente con el cepillado y el hilo dental, la placa se acumula especialmente en el borde de las encías. Estas bacterias liberan toxinas que irritan e inflaman las encías, provocando gingivitis. La gingivitis es la etapa inicial de la enfermedad de las encías: causa enrojecimiento, hinchazón y sangrado leve.
Está demostrado que cuando la placa bacteriana se acumula, acaba provocando la inflamación de la encía y que esta inflamación puede, en casos susceptibles, provocar una enfermedad más grave llamada periodontitis o piorrea.
2. Caries
La presencia de caries entre dos dientes acaba muchas veces tocando la encía y provoca el cúmulo de restos de comida. La causa más común de inflamación dental es la caries: si la caries no se trata a tiempo, las bacterias atraviesan el esmalte y la dentina hasta el interior del diente, donde atacan la pulpa.
3. Sarro y Periodontitis Avanzada
Cuando la placa no se retira a tiempo, se calcifica formando sarro (cálculo dental), un depósito duro adherido al diente que no se puede quitar con el cepillo normal. El sarro acumulado debajo de la línea de la encía mantiene la encía constantemente inflamada. Si no se trata la gingivitis inicial, puede progresar a periodontitis, que es una infección más profunda de las encías.
En la periodontitis, las bacterias avanzan debajo de la encía destruyendo el tejido de soporte del diente (ligamento y hueso). Esto agrava la inflamación y provoca síntomas más severos: encías muy hinchadas que pueden supurar pus, retracción (la encía se va “encogiendo” y dejando el diente más expuesto), movilidad dental e incluso riesgo de pérdida del diente.
4. Obturaciones Desbordantes
Una causa muy típica de gingivitis y poco conocida por el paciente son las obturaciones desbordantes. Este tipo de empaste tiene la peculiaridad de que sobrepasa los límites del diente y se podría considerar una negligencia por parte del dentista que la realiza.
5. Bacterias
Finalmente, tenemos las gingivitis asociadas a bacterias y consecuencia de una mala higiene. En realidad, esta gingivitis tiene el mismo origen que la planteada en los dos primeros puntos, pero la ponemos aparte porque en este caso la afectación se produce en toda la boca. Es el típico caso del paciente que no se lava los dientes o que lo hace mal.
6. Cambios Hormonales
Las fluctuaciones hormonales pueden volver tus encías más sensibles. Por ejemplo, durante la pubertad aumentan ciertas hormonas que pueden intensificar la respuesta inflamatoria de las encías ante la placa. En mujeres adultas, muchas notan que justo antes de la menstruación las encías se vuelven más rojas o sangran con facilidad (gingivitis menstrual). Y especialmente durante el embarazo ocurren cambios hormonales drásticos: el aumento de progesterona y estrógenos incrementa el flujo de sangre en las encías y puede debilitarlas frente a las bacterias.
De hecho, es frecuente la gingivitis del embarazo: encías muy inflamadas, rojas y que sangran en el segundo o tercer trimestre. Los cambios hormonales del embarazo también pueden disminuir la capacidad del cuerpo para combatir la placa bacteriana, aumentando la probabilidad de inflamación.
7. Medicamentos
El uso de algunos medicamentos causa agrandamiento gingival e inflamación en pacientes con mal control de placa. Algunos fármacos pueden tener efectos secundarios sobre las encías. Por ejemplo, ciertos medicamentos para la epilepsia (como la fenitoína), inmunosupresores o incluso bloqueadores de los canales de calcio (para la hipertensión) pueden causar crecimiento excesivo de las encías (hiperplasia gingival) e inflamación.
Otros, como los antidepresivos o antihistamínicos, reducen la salivación causando boca seca, lo cual facilita la acumulación de placa y la irritación.
8. Tabaco
El tabaco enmascara el principal síntoma de la gingivitis que es el sangrado. Debido a esto muchos pacientes sufren esta enfermedad o incluso periodontitis y no son conscientes hasta que la enfermedad ha avanzado mucho. El fumar cigarrillos (o consumir tabaco en cualquier forma) es uno de los peores enemigos de las encías. El tabaco no solo introduce toxinas en la boca que irritan el tejido gingival, sino que además reduce la vascularización de las encías y “enmascara” la inflamación (las encías de fumadores avanzados pueden no sangrar mucho, dando falsa impresión de estar sanas mientras la enfermedad periodontal progresa por debajo).
Los fumadores tienen mayor riesgo de gingivitis y, sobre todo, de periodontitis severa. Asimismo, el consumo habitual de alcohol fuerte puede irritar crónicamente las encías y favorecer su inflamación. Incluso algunos enjuagues bucales con alto contenido de alcohol pueden causar sensación de encías ardoridas o inflamadas en personas sensibles.
9. Enfermedades Sistémicas
Patologías de carácter genético como la fibromatosis gingival o el Sdr. Además, padecer enfermedades sistémicas como diabetes mal controlada o trastornos inmunológicos puede aumentar la propensión a infecciones en las encías y dificultar su curación.
10. Prótesis Dentales Mal Ajustadas
Si utilizas una prótesis dental removible (como una dentadura postiza parcial o completa) que no ajusta bien, es muy probable que esté provocando roces constantes en la encía. Esa irritación mecánica repetida genera inflamación y enrojecimiento en el área de contacto. Del mismo modo, aparatos de ortodoncia fija (brackets) pueden contribuir a encías inflamadas, bien sea porque dificultan la higiene permitiendo mayor acumulación de placa alrededor, o porque alguna banda/el alambre pueda estar lesionando ligeramente la encía próxima.
11. Deficiencias Nutricionales
Una dieta pobre en ciertos nutrientes debilita la salud de las encías. En particular, la falta de vitamina C es conocida por causar encías inflamadas y sangrantes (esto es básicamente lo que ocurre en el escorbuto, una enfermedad por déficit de vitamina C). Este nutriente es clave para la reparación de los tejidos y la salud del colágeno en las encías.
La carencia de vitaminas del grupo B o de hierro también puede manifestarse con encías más enrojecidas e inflamadas de lo normal. Por eso, si tus encías están sensibles e hinchadas y además llevas una alimentación deficiente en frutas, verduras u otros alimentos frescos, es posible que la causa sea nutricional.
Síntomas de las Encías Inflamadas
Es posible que te preguntes cómo saber si realmente tienes las encías inflamadas o cuáles signos acompañan a esta condición:
- Enrojecimiento y cambio de color: Las encías sanas suelen ser rosadas pálidas. Si están inflamadas, toman un tono rojo intenso o incluso violáceo.
- Hinchazón o abultamiento: Al inflamarse, el tejido gingival se ve engrosado, abultado o sobresaliendo más de lo normal. Las papilas (triangulitos de encía entre diente y diente) se ven agrandadas.
- Sensibilidad y dolor de encías: Las encías inflamadas a menudo están sensibles al tacto - por ejemplo, molestia al cepillarte o morder alimentos duros. Pueden doler de forma sorda o pulsátil, especialmente si la inflamación es por infección aguda.
- Sangrado gingival: Es uno de los síntomas más comunes. Puedes notarlo al escupir la pasta dentífrica con hilos de sangre, o al pasar el hilo dental. En encías inflamadas incluso morder una manzana o pan duro puede provocar sangrado.
- Encías retraídas: Cuando la inflamación es crónica (como en periodontitis), la encía puede ir retrocediendo y dejando expuesta una porción mayor del diente. Notarás los dientes “más largos” o pequeños espacios negros entre dientes donde antes había encía.
- Mal aliento persistente: El halitosis o mal sabor de boca es frecuente cuando hay inflamación e infección en las encías. Las bacterias implicadas liberan compuestos sulfúricos de olor desagradable.
- Supuración (pus) en la encía: En casos de infección periodontal avanzada o absceso dental, la encía inflamada puede llegar a formar un flemón o bolsita de pus. Verás un punto blanco-amarillento en la encía muy roja, acompañado de dolor punzante.
- Movilidad en los dientes: En etapas avanzadas de periodontitis, al haberse dañado el hueso de soporte, los dientes pueden aflojarse.
Importante: En ocasiones la inflamación de encías puede pasar desapercibida en cuanto a dolor - por ejemplo, en una gingivitis inicial puede que solo veas un poco de sangre al cepillar pero no sientas dolor. No esperes a tener dolor para actuar.
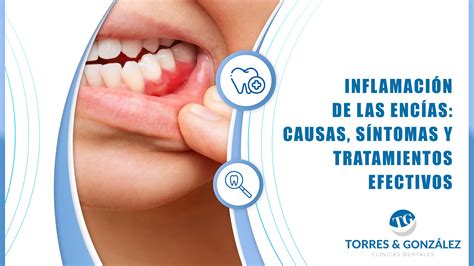
Tratamiento de las Encías Inflamadas
El tratamiento de las encías inflamadas dependerá de la causa y la gravedad del problema. En términos generales, existen dos ámbitos de actuación: los tratamientos profesionales que se realizan en la clínica dental y los cuidados o remedios caseros que puedes hacer en casa para mejorar la condición de tus encías. Lo ideal es combinar ambos: primero resolver la causa principal en el consultorio y, paralelamente, mantener buenos cuidados diarios.
Tratamientos Profesionales
Una vez diagnosticada la gingivitis se realizará una limpieza dental o profilaxis. En ella se elimina la placa dental endurecida o cálculo y se pule la superficie de los dientes.
Además de diagnosticar, el odontólogo podrá realizar un tratamiento inmediato según el caso: por ejemplo, una limpieza dental profesional para eliminar la placa y el sarro acumulado (aliviando la causa de la inflamación), drenar un absceso si lo hubiera, o recetar un enjuague especial o antibiótico si hay infección.
En casos más graves, puede ser necesario un tratamiento llamado raspado y alisado radicular.
Remedios Caseros
- Uno de los más conocidos y efectivos es realizar enjuagues bucales con agua tibia y sal.
- Otro de los remedios que podemos utilizar es la utilización del limón.
- El té también nos va a ayudar para las encías inflamadas, ya que tiene una solución antiséptica natural que es capaz de desinfectar y mejorar la curación.
Cuidado Dental Diario
Cepíllate los dientes al menos dos veces al día con un cepillo de dientes suave y pasta dental fluorada. No basta con cepillarse los dientes dos veces al día, el uso de hilo dental para la limpieza interdental y de un enjuague bucal eficaz es igual de importante. Además, asegúrese de que sus utensilios y su técnica de higiene bucodental son los adecuados. Por ejemplo, si tiene un espacio ancho entre dos dientes, un cepillo interdental puede ayudarle a limpiar la zona intermedia.
Prevención
La prevención es la clave para garantizar un tratamiento exitoso y mantener unas encías saludables. Disfrutar de una boca sana y una sonrisa bonita dependerá de cuánto cuidado le dedique a sus dientes y sus encías.
Algunas recomendaciones para la prevención incluyen:
- Higiene oral adecuada: Cepillarse los dientes al menos dos veces al día y usar hilo dental diariamente.
- Revisiones dentales regulares: Visitar al dentista para limpiezas y exámenes regulares.
- Dieta equilibrada: Mantener una dieta baja en azúcares y rica en vitaminas y minerales.
- Evitar el tabaco: No fumar ni consumir tabaco en ninguna forma.
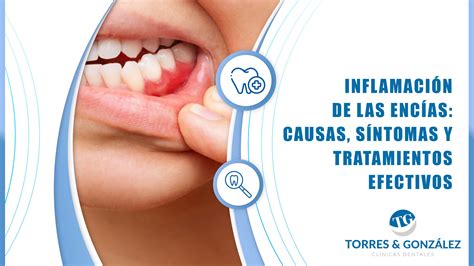
¿Cuándo Consultar al Dentista?
Siempre que notes tus encías inflamadas de forma persistente, lo recomendable es consultar al dentista para un diagnóstico preciso. En la consulta, el odontólogo o periodoncista examinará tus encías con detalle: observará su color, forma, si sangran al sondearlas suavemente y medirá las bolsas periodontales (espacios entre diente y encía). También revisará tu historia clínica (en busca de factores como cambios hormonales, enfermedades sistémicas, medicamentos actuales) y puede realizar radiografías dentales para ver el estado del hueso alrededor de tus dientes.
Debes acudir al dentista si:
- Notas pus, bultos o abscesos en la encía (situación de infección aguda).
- El dolor es intenso y no se alivia con analgésicos.
- Tienes fiebre o malestar general.
Recuerda que el dentista es el profesional capacitado para distinguir la causa exacta de la inflamación. A veces, lo que parece una simple gingivitis puede tener algún componente adicional (por ejemplo, un fragmento de comida clavado bajo la encía causando un absceso localizado).
Inflamación de la Raíz del Diente
La inflamación de la raíz del diente es ante todo una cosa: extremadamente dolorosa. Esto se debe a que el interior del diente, sensible al dolor, se inflama. Para entender qué es exactamente la inflamación del conducto radicular, primero tenemos que fijarnos en la estructura del diente:
La parte visible del diente es la corona, debajo de la cual se encuentra el cuello del diente en la transición a las encías. El diente está firmemente anclado en el hueso maxilar por las raíces dentales. El diente también consta de diferentes capas: La capa más externa es el esmalte, la sustancia más dura del cuerpo humano que protege el interior del diente. Debajo se encuentra la dentina, también conocida como dentina.
En sentido estricto, el término "inflamación de la raíz del diente" es engañoso porque podría suponerse que se trata exclusivamente de una inflamación de la parte no visible del diente, es decir, de la raíz del diente. De hecho, los expertos médicos se refieren a la "inflamación de la pulpa" (término técnico pulpitis) y no a la inflamación de la raíz del diente.
La pulpitis se produce cuando las bacterias se introducen en el interior del diente y desencadenan una inflamación en la pulpa, que puede extenderse a través de los llamados conductos radiculares hasta la raíz del diente. El motivo del intenso dolor causado por la inflamación en el interior del diente es que los nervios se ven directamente afectados.
Sin embargo, la inflamación de la raíz del diente también puede producirse sin caries. La periodontitis también puede ser el desencadenante de la inflamación radicular: Lo que empieza como una inflamación inofensiva de las encías puede convertirse en una inflamación del periodonto.
Otras razones son menos frecuentemente responsables de la inflamación de la raíz del diente. ¿Cómo se desarrolla realmente la caries y qué hay que hacer si un diente está afectado?
Desarrollo y Tratamiento de la Inflamación de la Raíz del Diente
La inflamación de la raíz del diente comienza gradualmente: los afectados sufren inicialmente sensibilidad dental a la presión y dolor, que se manifiesta con un dolor agudo al morder una manzana o al ingerir alimentos y bebidas fríos o calientes. En cuanto la inflamación se ha extendido más, aparece el síntoma principal: un dolor de muelas muy intenso y punzante.
En el caso de una inflamación radicular avanzada, el dolor de muelas también puede extenderse a otras zonas de la mandíbula, de modo que los afectados ya no pueden decir exactamente de dónde procede el dolor. Si la inflamación de la raíz del diente no se trata, tarde o temprano llegará al hueso maxilar y provocará la inflamación del tejido que rodea al diente y al hueso.
La inflamación radicular también deja su huella en las encías: al principio, es fácil que sangren al cepillarse los dientes porque las encías están irritadas. La infestación bacteriana hace que las encías se retraigan aún más y se formen las llamadas bolsas gingivales.
Cuando el dolor intenso cesa de repente, los afectados se sienten aliviados al principio. Sin embargo, en realidad, el cese brusco del dolor es cualquier cosa menos una buena noticia: el nervio está tan dañado que ya no transmite señales de dolor al cerebro. En otras palabras, el diente está muerto. No obstante, debe iniciarse inmediatamente el tratamiento para poder conservar el diente. El diente muerto sigue inflamado. Si no se elimina la inflamación, seguirá extendiéndose. Si el diente ya no se puede salvar, hay que extraerlo.
La inflamación de la raíz del diente también puede producirse sin dolor si el nervio ya está gravemente dañado. Entonces existe el riesgo de que la inflamación de la raíz del diente se cronifique y siga extendiéndose sin alteraciones.
Por desgracia, la inflamación de la mandíbula no se limita a ella. Ahora se ha confirmado científicamente que los problemas en los dientes pueden desencadenar toda una serie de enfermedades graves. Una inflamación no reconocida en la boca, como la inflamación de la raíz del diente, la periodontitis o la caries (o una combinación de estas enfermedades) hace que las bacterias se acumulen en el tejido nervioso muerto y entren en el torrente sanguíneo.
En el caso de la inflamación de la raíz del diente, cuanto antes se reconozca y se trate, mejor podrá curarse. Si la inflamación de la raíz se detecta en una fase temprana, puede tratarse sin dañar la pulpa dental.
Por lo tanto, debe concertar una cita con su dentista al primer signo de inflamación del conducto radicular. El dentista examinará a fondo la zona afectada y normalmente realizará una prueba de punción para ver lo avanzada que está la inflamación. Mediante una prueba de vitalidad, el dentista puede determinar si el nervio del diente sigue vivo o ya ha muerto. Concretamente, esto significa que el dentista aplica un estímulo frío al diente o realiza una perforación de prueba.
El tratamiento de una raíz dental inflamada depende del grado de avance de la inflamación. En términos técnicos, se distingue entre pulpitis reversible (reversible) e irreversible. Si la inflamación radicular es reversible, a menudo puede tratarse y curarse relativamente bien. Como la inflamación es limitada, el dentista puede identificar y eliminar fácilmente la causa de la inflamación. La caries que ha alcanzado la pulpa suele ser la causa de la inflamación radicular reversible. En este caso, el dentista elimina las bacterias y trata la zona afectada primero con un apósito y después con un empaste.
El tratamiento de la inflamación irreversible de la raíz del diente es más complicado: Si la pulpa dental está irreversiblemente dañada, el dentista suele tener que recurrir al tratamiento de conductos. El diente se perfora bajo anestesia local y se extrae completamente la pulpa para eliminar por completo la inflamación. Los conductos radiculares también deben limpiarse con limas especiales muy finas. Para evitar la entrada de nuevas bacterias, el interior "vacío" del diente se rellena herméticamente con un caucho natural.
Sin embargo, primero hay que asegurarse de que la inflamación se ha eliminado por completo. Por ello, el tratamiento del conducto radicular suele realizarse en varias sesiones. Entre sesión y sesión, el paciente lleva un inserto que contiene medicación antibacteriana.
Si un diente tratado con endodoncia vuelve a inflamarse, lo que puede ocurrir incluso años después del tratamiento de endodoncia, una posible forma de tratamiento es la resección de la punta de la raíz. Se trata de un procedimiento quirúrgico en el que el dentista extrae la parte inflamada de la raíz del diente desde el exterior. Como este procedimiento no puede realizarse a través del diente, el dentista debe penetrar primero en las encías y el hueso maxilar para llegar a la punta de la raíz.
Puedes tomar un analgésico sin receta, como paracetamol o ibuprofeno, para aliviar el dolor intenso y acortar el tiempo de espera hasta la cita con el dentista. Aunque el ibuprofeno es antiinflamatorio, no trata la causa de la inflamación radicular. Después de tratar la inflamación del conducto radicular, su dentista puede prescribirle el uso de un colutorio antibacteriano con clorhexidina.
Ya sabes que la inflamación de la raíz del diente es un asunto serio porque, en el peor de los casos, puede provocar la pérdida del diente o enfermedades graves en todo el cuerpo. Por eso es mejor que no se produzca. Un cuidado dental adecuado es lo más importante en este caso. Al fin y al cabo, la inflamación de la raíz del diente está causada por bacterias, que pueden multiplicarse de forma natural mucho más fácilmente con una higiene dental deficiente.
Consejos para Evitar la Inflamación de la Raíz del Diente
- Si su dentista le revisa la boca con regularidad, la probabilidad de sufrir caries graves y periodontitis profunda es significativamente menor que si ha evitado la consulta durante años. Su dentista reconocerá las enfermedades dentales en una fase temprana e intervendrá a tiempo para evitar que empeoren si acude a las citas de revisión recomendadas. Si tiene dolor de muelas, debe concertar una cita con su dentista lo antes posible y no esperar unas semanas.
- A las bacterias les encanta el azúcar. Por eso aprendemos desde pequeños que los dulces son malos para los dientes. Si reduces al mínimo la cantidad de azúcar en tu dieta, tus dientes estarán contentos y sufrirás aftas radiculares con menos frecuencia. Consejo de experto: En lugar de picar pequeñas porciones varias veces al día, deberías reducir al mínimo tus ansias de dulce y comer un postre dulce después de la comida principal. Así, tus dientes sólo serán atacados una vez por el azúcar. Dieta baja en carbohidratos, dieta limpia, dieta ceto, dieta vegana: actualmente circulan muchas tendencias dietéticas.
- Por último, pero no por ello menos importante: El factor más importante para evitar problemas dentales como la inflamación de la raíz del diente es un cepillado regular y minucioso dos veces al día. Lo ideal es cepillarse los dientes después del desayuno y antes de acostarse durante unos tres minutos con un cepillo suave (por ejemplo, el CS 5460 de Curaprox). Una vez al día, limpie también los espacios entre los dientes con un cepillo interdental.
😨 Que hacer si tengo ENCIAS INFLAMADAS Y SANGRANTES - Causas y Tratamientos (Que SI FUNCIONAN ✅)
tags: #encias #inflamadas #por #caries