La gingivitis es una enfermedad periodontal caracterizada por una inflamación en las encías. En la mayoría de las personas, los signos clínicos de gingivitis se establecen a los 10 o 20 días de la acumulación de placa, aunque esto varía mucho. La gingivitis se presenta como un enrojecimiento gingival, edema y una tendencia aumentada con sangrado del tejido blando al sondaje. Por lo que la gingivitis puede definirse como un proceso inflamatorio de la encía, sin destrucción de los tejidos de soporte del diente.
Se produce por la acumulación inespecífica de placa bacteriana y se elimina mediante un buen control de la misma. Existen dos tipos de gingivitis, la aguda y la crónica. Las que son no inducidas por placa bacteriana se forman si el cepillado y el uso diario del hilo dental no eliminan la placa, la misma produce toxinas (venenos) que irritan el tejido gingival produciendo dolor y causando gingivitis.
En esta primera etapa de la enfermedad, el daño puede revertirse, ya que el hueso y el tejido conectivo que sostienen los dientes en su lugar no han sido afectados (no sobrepasa la línea mucogingival). Sin embargo si se deja sin tratamiento, la gingivitis puede transformarse en periodontitis y provocar daños permanentes en los dientes y mandíbula.

Tratamiento de la Gingivitis
El tratamiento periodontal se realiza por fases. Los métodos mecánicos consisten en combinar tanto medidas de higiene oral personal (placa supragingival) como profesional (placa subgingival). El propósito de la limpieza mecánica es eliminar regularmente microorganismos para que no migren subgingivalmente y que no induzca inflamación gingival. El cepillado dental normal es únicamente eficiente en las caras vestibular y lingual o palatina, pero los efectos miedo interproximal serán limitados.
Mediante el cepillado dental se puede eliminar hasta 1 milímetro de placa subgingival. Un cepillado efectivo se puede conseguir con la técnica de Bass, la técnica de Stillman o la técnica de Charter. Con la técnica de Bass se debe posicionar el cabezal del cepillo en dirección oblicua al ápice, con el fin de introducir las cerdas en el surco gingival, entonces proceder a un movimiento rotatorio corto en dirección antero posterior.
Con la técnica de Stillman se debe posicionar la cabeza del cepillo en dirección oblicua Hacia el ápice. Posteriormente proceder a generar un pequeño movimiento vibratorio y giratorio hacia oclusal. Se trata de una técnica muy útil para recesión gingivales.
Con los reveladoras de placa se muestra al paciente el principal factor etiológico de la enfermedad gingival, la placa bacteriana. La clorhexidina es un agente químico que a concentraciones de 0,10% o superiores en colutorios, es un potente agente antiplaca.
VIH y Enfermedad Periodontal
La infección por el virus de la inmunodeficiencia humana (VIH) merma la funcionalidad del sistema inmunitario y favorece la aparición de distintas patologías, entre ellas, la enfermedad periodontal. Entre el 30% y el 80% de las personas infectadas por el VIH presentan manifestaciones bucodentales, incluyendo infecciones fúngicas, bacterianas o víricas. Por ejemplo, la candidiasis oral suele ser una de las primeras manifestaciones clínicas que aparecen durante las fases iniciales de la infección por VIH. Asimismo, se ha observado que la infección por VIH está relacionada con la enfermedad periodontal.
La inmunosupresión producida por el VIH puede facilitar el desarrollo de lesiones bucales y periodontales en algunos pacientes. Las lesiones periodontales asociadas a la infección por VIH más destacadas son:
- Eritema gingival lineal (EGL)
- Enfermedades periodontales necrotizantes
- Periodontitis crónica
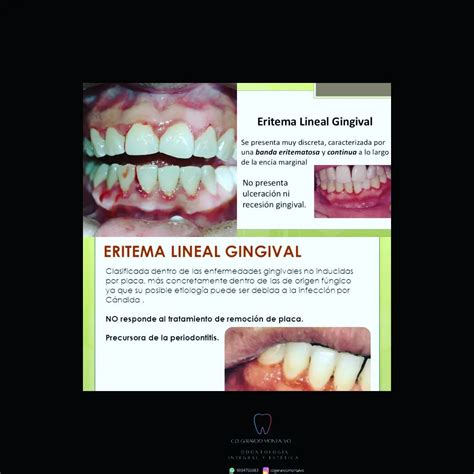
Eritema Gingival Lineal (EGL)
Se caracteriza por una banda eritematosa de 2-3 mm de ancho en el margen gingival que puede acompañarse de sangrado y molestias. La etiología del EGL es una infección gingival por Candida spp. El tratamiento del EGL debe incluir instrucciones para llevar a cabo una buena higiene bucal y el uso de colutorios antisépticos. Como tratamiento de primera línea, conviene que los pacientes utilicen colutorios de clorhexidina al 0.12% dos veces al día durante dos semanas antes de volver a ser examinados.
Enfermedades Periodontales Necrotizantes
Las enfermedades periodontales necrotizantes suelen darse en pacientes inmunosuprimidos o inmunocomprometidos e incluyen la gingivitis necrotizante (GN), la periodontitis necrotizante (PN) y la estomatitis necrotizante (EN). La GN se caracteriza por la presencia de ulceraciones en la papila interdental con sangrado de las encías y dolor intenso. En cambio, las lesiones de la PN, se extienden hasta el hueso alveolar, destruyéndolo. Así, los pacientes afectados de PN, suelen presentar movilidad dental, exposición del hueso alveolar y recesión gingival, así como pérdida dental, dolor mandibular intenso, sangrado y olor fétido de la cavidad bucal.
El tratamiento de GN/PN incluye desbridamiento de las áreas infectadas, el raspado y pulido radicular y la irrigación con soluciones de clorhexidina al 0.12% o, en su defecto, con povidona yodada al 10%. Los profesionales deben dar instrucciones a los pacientes para que lleven a cabo una correcta higiene bucal y recomendar el uso diario de enjuagues con antisépticos. También puede ser necesario el uso de antibióticos.
Por otra parte, la EN puede ser consecuencia de la extensión de la PN hasta el hueso adyacente, con osteonecrosis del hueso que lo rodea. En este caso, el tratamiento debería incluir el debridamiento del hueso y el tejido necrotizados y terapia antibiótica. Asimismo, el paciente deberá llevar una correcta higiene dental y emplear diariamente un colutorio antiséptico durante un mes.
Periodontitis Crónica
Aunque no existen datos que indiquen en qué magnitud la infección por VIH puede acelerar la destrucción del tejido periodontal en pacientes con periodontitis crónica, una pérdida de soporte rápida puede indicar una inmunosupresión grave. El manejo de la periodontitis incluye el tratamiento no quirúrgico (raspado y pulido radicular) y el tratamiento quirúrgico (desbridamiento, extracción dental). Asimismo, los profesionales deberán dar instrucciones a los pacientes para que mantengan una correcta higiene bucodental.
Tal y como se expone en las evidencias publicadas en estos estudios, el uso de enjuagues bucales con clorhexidina son primordiales para garantizar el abordaje enfermedad periodontal en pacientes con VIH.
Programa #06 - Paciente con VIH en odontología
Datos sobre el VIH/SIDA
Según datos de la Organización Mundial de la Salud (OMS) hay 38 millones de personas con sida en el mundo. En España, hasta junio de 2019, se han notificado 88.135 casos de sida, según datos del Ministerio de Sanidad. Debido al debilitamiento del sistema inmunológico, más de la mitad de las personas VIH positivas desarrollan síntomas en la cavidad bucal durante la enfermedad.
La patología bucal más frecuente es la candidiasis, provocada por el hongo Cándida y cuyos signos pueden encontrarse en el paladar y dorso de la lengua. Las llamadas ulceraciones aftosas recurrentes suelen ser también comunes en personas inmunodeprimidas. Otra de las afecciones es el Sarcoma de Kaposi, que se inicia como una mancha o placa eritematosa sin relieve que se localiza, de forma habitual, en el paladar y la encía.
El reconocimiento temprano, el diagnóstico y el tratamiento de las lesiones orales asociadas a la infección por VIH puede reducir la morbilidad. “El dentista puede ser determinante en la lucha contra las infecciones antes y durante la enfermedad, realizando los controles y las limpiezas bucales necesarias, además de dar las pautas de higiene bucodental que deben seguir estos pacientes: cepillarse los dientes después de cada comida, usar hilo dental y colutorios adecuados”.

Se estima que el 50% de las personas infectadas con el Virus de Inmunodeficiencia Humana (VIH) presentan sus primeros signos en la cavidad bucal. Como profesionales de la salud, es importante tener en cuenta que con una simple revisión dental podríamos descubrir la infección en un paciente antes incluso de su diagnóstico. Según los datos de ONUSIDA, de los casi 38 millones de infectados, 9.4 millones de personas no saben que padecen VIH. Una cifra muy preocupante, ya que, al desconocer la positividad del virus, este puede ser transmitido con mayor facilidad.
La importancia de identificar a tiempo una infección por el Virus de Inmunodeficiencia Humana (VIH) radica en evitar que el virus evolucione a una fase más avanzada. Concretamente al Sindrome de Inmunodeficiencia Adquirida (SIDA), que es la enfermedad que el VIH provoca y que se caracteriza por la peligrosa incapacidad de producir patógenos, debilitando gravemente el sistema inmune.
Es frecuente que personas contagiadas de VIH desarrollen afecciones en la cavidad bucal pues su sistema inmune se encuentra deprimido. Se pueden observar en personas recién contagiadas úlceras, aftas, leucoplasias o infecciones causadas por hongos. Si el sistema inmune está muy deprimido es probable que vuelva a aparecer. Acostumbra ser uno de los primeros signos en personas contagiadas por VIH.
También denominado Gingivitis de banda roja, se manifiesta como una inflamación en forma de banda (eritema) rojiza en la zona cervical del diente, justo donde la pieza y el tejido gingival se unen. Diferentes bacterias pueden ser las causantes de esta afección que causa lesiones necrotizantes en el tejido gingival y en el hueso del soporte. Lo más adecuado es una limpieza dental profunda, raspar los tejidos dañados y enjuague con Clorhexidina combinado con otros medicamentos dependiendo del grado de avance de la infección.
Si tenemos la mínima sospecha en base a nuestro criterio profesional, no debemos alarmar al paciente.
Por otro lado, cabe mencionar que las personas infectadas de VIH pertenecen al grupo de riesgo. Lo cual se traduce en cuadros por COVID más graves y morbilidad asociada. Además, el riesgo de muerte por coronavirus es el doble que el resto de la población.
Los datos ponen de manifiesto que una revisión en consulta puede ser crucial para la detección precoz del Virus de Inmunodeficiencia Humana (VIH). Desde el Consejo General de Dentistas de España se recuerda que las clínicas llevan años preparadas para atender a pacientes con patologías infectocontagiosas. Se trata de un espacio seguro tanto para los pacientes como para los profesionales que allí trabajan.
Al igual que el resto de pacientes, debemos manifestar a los seropositivos la importancia de realizar revisiones periódicas para prevenir y tratar enfermedades orales. Un control regular de las afecciones asociadas al virus, así como limpiezas dentales en profundidad van a lograr una mejora en su salud bucodental y un bienestar general del paciente.
Alteraciones Gingivales No Relacionadas con Placa
A pesar de que la placa bacteriana constituye el principal factor etiológico en la mayoría de las alteraciones gingivales, algunas de ellas pueden estar causadas por procesos diferentes que el profesional debe conocer y tener en cuenta a la hora de establecer el diagnóstico correcto y poder instaurar el tratamiento adecuado. Además también se debe conocer que la encía es, en ocasiones, el primer lugar donde asientan lesiones que pueden ser el signo clínico de procesos sistémicos subyacentes algunos de los cuales presentan una elevada morbilidad.
El objetivo de este artículo es realizar una revisión de las principales patologías en las cuales pueden aparecer lesiones en la encía y para que su estudio resulte más sencillo se han estructurado en seis grupos: aquellas alteraciones gingivales que aparecen relacionadas con enfermedades mucocutáneas y cuya principal manifestación es la gingivitis descamativa crónica; las alteraciones gingivales relacionadas con niveles hormonales entre las que destacan la gingivitis del embarazo y el granuloma gravídico; las alteraciones gingivales relacionadas con los tratamientos farmacológicos como las reacciones liquenoides que pueden manifestarse en la encía y las hiperplasias gingivales; las alteraciones gingivales relacionadas con infecciones víricas (principalmente VIH y la familia de los herpesvirus humanos (VHH)); las alteraciones gingivales relacionadas con discrasias sanguíneas, siendo la leucemia la principal alteración sanguínea con repercusión gingival y, por último, las alteraciones gingivales de origen genético o fibromatosis gingival hereditaria.
Gingivitis Descamativa Crónica (GD)
La GD es una de las principales alteraciones gingivales no relacionadas con placa. Hoy en día debe considerarse como una manifestación clínica de diferentes enfermedades mucocutáneas crónicas tales como el liquen plano (LP), el penfigoide de las mucosas (PM) o el pénfigo vulgar (PV), principalmente, aunque también puede darse en otras patologías menos frecuentes como la enfermedad por IgA lineal, la estomatitis ulcerativa crónica, la epidermolisis ampollar adquirida, el penfigoide bulloso, la disqueratosis congénita, la estomatitis de contacto, la dermatitis herpetiforme, el lupus eritematoso o la psoriasis.
Se trata de un signo clínico de evolución crónica con periodos de remisión y exacerbación, caracterizado por un eritema difuso de la encía insertada en las zonas dentadas, más frecuentemente por vestibular que por palatino, que se asocia con un área de descamación del epitelio pudiendo observarse, con el avance de la lesión, una descamación espontánea del epitelio y zonas de erosión con sangrado y dolor moderado o intenso. Suele darse en personas mayores de 40 años y presenta predilección por el sexo femenino.
Liquen Plano (LP)
Se trata de una de las enfermedades mucocutáneas crónica mediada inmunológicamente más frecuente. Las manifestaciones orales aparecen, aproximadamente, en un 2% de la población general, principalmente a partir de los 30 años y con predilección por el sexo femenino, mientras que las lesiones cutáneas aparecen en un 0,4%1. Las lesiones cutáneas consisten en pequeñas pápulas, rojizas o violáceas, pruriginosas en las superficies de flexión de las extremidades.
En la cavidad oral se distinguen dos patrones diferentes de LP que pueden manifestarse simultáneamente: el patrón reticular se caracteriza por la presencia de líneas blanquecinas, hiperqueratósicas, denominadas estrías de Wickham que se entrecruzan y que asientan, principalmente, en la zona posterior de la mucosa yugal generalmente de modo bilateral. Este tipo de lesiones no suele producir sintomatología y no requiere tratamiento. El otro patrón es el atrófico-erosivo, que consiste en zonas de mucosa atrófica, erosiones o ulceraciones que aparecen sobre todo en la mucosa yugal, los fondos de vestíbulo, el dorso de la lengua y en la encía pudiendo manifestarse como GD.
Penfigoide de las Mucosas (PM)
También conocido previamente como penfigoide cicatricial, es una enfermedad crónica autoinmune de carácter vesiculoampolloso que afecta, principalmente, a la mucosa de la cavidad oral aunque también pueden verse afectadas otras mucosas como la conjuntiva, la nasal, la esofágica, la laríngea, la vaginal o la rectal, apareciendo afectación cutánea con una frecuencia mucho menor. Esta enfermedad aparece más frecuentemente entre los 50 y 70 años y presenta predilección por el sexo femenino.
La cavidad oral suele ser el primer lugar afectado y la encía es la localización preferente donde se pueden observar las lesiones vesículoampollosas, GD y ulceraciones que tienden a curar sin dejar cicatriz. Sin embargo las lesiones oculares, que pueden afectar entre el 11 y el 61% de los pacientes de PM1, pueden llegar a provocar adherencias entre la conjuntiva bulbar y la palpebral (simblefaron) que si no se tratan puede dar lugar a entropión, triquiasis y en última instancia a ceguera.
Pénfigo Vulgar (PV)
Es otra enfermedad autoinmune, de evolución crónica con periodos de remisión y exacerbación, de carácter vesiculoampolloso en la que se producen anticuerpos contra la desmogleína 1 y 3, que son moléculas de adhesión intracelular de los desmosomas, liberándose, como resultado de la reacción antígeno-anticuerpo, una proteasa que produce la ruptura de las uniones de las células del epitelio (acantolisis) dando lugar a la formación de ampollas intraepiteliales en la piel y las mucosas.
Se trata de una enfermedad poco frecuente que aparece sobre todo entre los 40 y 60 años sin predilección por ningún sexo y parece ser más frecuente entre judíos y en toda el área del Mediterráneo3. Las principales lesiones mucosas se dan en la cavidad oral y la faringe; si bien cualquier otra mucosa del organismo puede verse también afectada.
Lupus Eritematoso (LE)
Es otra alteración de carácter autoinmune y etiología desconocida en la que se han encontrado numerosos factores que pueden estar relacionados como la predisposición genética, los factores ambientales (agentes infecciosos, estrés, dieta y exposición a tóxicos), las alteraciones hormonales e inmunológicas y los agentes físicos como la exposición solar. Clásicamente se han descrito dos variantes de LE: el LE sistémico (LES) y el lupus eritematoso discoide (LED).
Infecciones Víricas
Las infecciones herpéticas forman parte del grupo de enfermedades infecciosas más frecuentes de la mucosa oral. Las enfermedades de la mucosa oral pueden ser causadas por distintos serotipos del virus del herpes humano (VHH).
Virus del Herpes Simple (VHS 1 y VHS 2)
El VHS 1 es el responsable de más del 90% de las enfermedades de la mucosa oral causadas por el VHS. Un porcentaje superior al 85% de la población mundial es seropositivo para el VHS 1. La primoinfección suele producirse durante la infancia, dando lugar a un cuadro clínico que muchas veces pasa desapercibido. Sin embargo, en otros casos, tras un período de latencia de 3 a 10 días después del contagio se desarrolla un cuadro sistémico grave con fiebre alta, dolor de garganta, adenopatías cervicales y gingivoestomatitis herpética aguda.
Virus Varicela Zóster (VVZ)
El VVZ puede dar lugar a dos cuadros clínicos diferentes. La primoinfección da lugar a la varicela. Esta enfermedad se transmite por contacto directo con las vesículas o por transmisión aérea de microgotitas. En más del 90% de los casos los afectados son niños menores de 10 años. Después de un período de incubación de aproximadamente 14 días aparece un exantema generalizado con máculas, pápulas, vesículas, pústulas y, por último, lesiones costrosas, localizadas inicialmente en la cara y que después se propagan rápidamente al tronco respetando habitualmente las partes distales de las extremidades.
Virus de Epstein-Barr (VEB)
El VEB puede provocar varias enfermedades orales entre las que se encuentran la mononucleosis infecciosa, la leucoplasia pilosa oral, el linfoma de Burkitt y el carcinoma nasofaríngeo.
Citomegalovirus (CMV)
La primoinfección por el CMV suele ser asintomática, pero en casos aislados puede dar lugar a un cuadro clínico parecido al de la mononucleosis. El CMV permanece latente después de la primoinfección. La reactivación en pacientes inmunodeprimidos puede dar lugar a úlceras orofaríngeas.
Virus del Papiloma Humano (VPH)
Los VPH constituyen un grupo de virus ADN bicatenarios sin cubierta. Actualmente hay descritos más de 100 tipos distintos. Los VPH infectan las células epiteliales de la piel y de las mucosas y pueden desencadenar un crecimiento de tipo tumoral descontrolado en las células infectadas. Algunos tipos de VPH de alto riesgo están relacionados claramente con carcinomas, especialmente con los carcinomas de cuello uterino (VPH 16 y 18 y también VPH 31 y 33).
En la mucosa oral, el VPH da lugar a cuadros como el papiloma escamoso, verrugas vulgares, condilomas acuminados y la hiperplasia epitelial focal (enfermedad de Heck).
Enfermedad de Mano-Boca-Pie
La enfermedad de mano-boca-pie se debe a una infección por el virus Coxsackie-A16 o el enterovirus 71. Después de una fase prodrómica corta con síntomas constitucionales leves y febrícula se desarrollan vesículas de erosión rápida en la cavidad oral, localizadas sobre todo en la faringe y el paladar, pero también en la lengua, las encías y la mucosa oral.
tags: #eritema #gingival #lineal #tratamiento