Aunque en la mayoría de las ocasiones el cuadro está producido por infecciones virales autolimitadas, en algunos casos puede ser la manifestación de una enfermedad grave. El propósito de este texto no es tanto el diagnóstico diferencial exhaustivo de la fiebre y exantema en el niño, como destacar las entidades que pueden presentarse con estas manifestaciones, que son potencialmente graves y que pueden requerir cuidados y tratamiento urgentes.
¿Qué es la enfermedad de manos, pies y boca?
Agentes Etiológicos
Muchas veces no será posible determinar con precisión la etiología de la fiebre con exantema si no se dispone de métodos de laboratorio, como la detección de virus por PCR; sin embargo, casi siempre será posible descartar una causa grave mediante la historia clínica, una exploración física detalladas y con la ayuda de pruebas de laboratorio sencillas como el hemograma, la proteína C reactiva (PrCR) y la velocidad de sedimentación globular (VSG).
Los agentes etiológicos frecuentes y poco frecuentes asociados a fiebre y exantema se resumen en la siguiente tabla:
| Agentes | Frecuentes | Poco Frecuentes |
|---|---|---|
| Virus | Enterovirus, Virus Herpes Humano (VHH) tipos 6 y 7, Adenovirus | Parvovirus B19, Virus del sarampión, Virus de la rubéola, Virus de Epstein-Barr, Arbovirus (dengue) |
| Bacterias | Streptococcus pyogenes | Neisseria meningitidis, Staphylococcus aureus, Mycoplasma pneumoniae |
| Otros agentes | Rickettsia conorii, Borrelia burgdorferi | |
| Otras entidades | Reacciones a fármacos, Eritema multiforme, Síndrome de Stevens-Johnson, Enfermedad de Kawasaki, Exantema torácico unilateral, Enfermedad de Still | |
Algunos datos importantes son:
- La historia clínica detallada es fundamental para hacer un diagnóstico de presunción.
- La edad es otro factor a tener en cuenta.
- La exploración física cuidadosa ayuda al diagnóstico.
Entidades y Manifestaciones Clínicas
En las tablas siguientes se exponen las causas más frecuentes de exantemas en los niños, así como algunas características clínicas y epidemiológicas que ayudan a su diagnóstico.
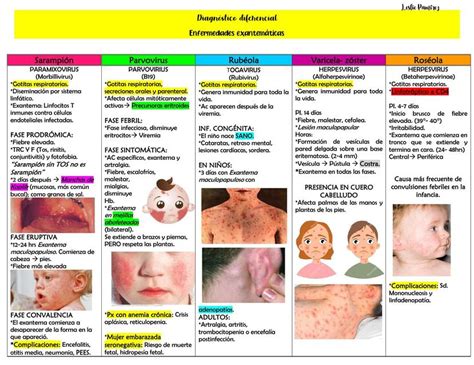
Exantemas de Etiología Vírica
| Agentes | Cuadros clínicos asociados | Comentarios y diagnóstico |
|---|---|---|
| Enterovirus (Coxsackie y Echo) | Exantemas maculopapulosos y eritematosos; a veces, exantemas petequiales o purpúricos (sobre todo los virus Echo 9 y Coxsackie A9). Enfermedad boca-mano-pie: exantema vesiculoso en región peribucal y dentro de la boca, seguidas a los 2-3 días de vesículas en palmas y plantas (Coxsackie A16 o Enterovirus A71). Fiebre sin foco (FSF) | Los enterovirus son la causa más frecuente de meningitis aséptica en los niños. En más de un 50% de los casos puede haber pleocitosis polimorfonuclear al inicio del cuadro, lo que complica el diagnóstico diferencial. Las infecciones por enterovirus son más frecuentes por debajo de los 2 años de edad, aunque también afectan a niños mayores y adultos. Cuanto menor es la edad del niño, mayor es la probabilidad de que aparezca exantema. Diagnóstico microbiológico: reacción de la polimerasa en cadena (PCR) o cultivo viral. |
| Parechovirus humano (HPeV) | HPeV tipo 1 y 2 se asocian con infecciones respiratorias y gastrointestinales leves. HPeV tipo 3 es el tipo más patogénico. Puede producir infecciones del SNC en forma de meningoencefalitis y cuadros de sepsis-like en neonatos y lactantes pequeños. El cuadro clínico consiste en fiebre elevada, irritabilidad y en un porcentaje elevado de los casos erupción palmoplantar que puede aparecer al inicio del cuadro o en los 5 días siguientes al comienzo de la fiebre. En otras ocasiones, aparece un rash maculopapular inespecífico. | Afectan principalmente a menores de 3 años, siendo infrecuente en niños de mayor edad. El HPeV tipo 3 representa la segunda causa de meningitis vírica, después de los enterovirus, en niños pequeños (principalmente en niños menores de 90 días). El diagnóstico se realiza por PCR. Los datos de laboratorio suelen ser compatibles con una infección vírica, con cifras de leucocitos y reactantes de fase aguda dentro de la normalidad También es característica la ausencia de pleocitosis en LCR en hasta un 50% de los casos. |
| Herpes virus humano tipo 6 (HHV-6) Herpes virus humanos tipo 7 (HHV-7) | Exantema súbito: 2 a 4 días de fiebre alta seguidos de aparición de exantema generalizado maculoso rosado no confluente de afectación predominante en tronco. Fiebre sin foco (FSF) | Ocurre, sobre todo, en lactantes menores de 2 años de edad, especialmente entre los 6 y 12 meses. El HHV-7 ocurre en edades un poco mayores que las infecciones por HHV-6. Diagnóstico microbiológico: serología o PCR. |
| Adenovirus | Exantemas maculopapulosos morbiliformes con fiebre, a veces alta. Síntomas respiratorios como faringitis que puede ser exudativa (los adenovirus son la causa más frecuente de faringitis exudativa en niños menores de 4 años), tos (a veces pertusoide) y conjuntivitis. | Ocurren, sobre todo, en niños menores de 4 años. En sangre periférica puede existir leucocitosis con neutrofilia e incluso desviación izquierda moderada; también puede haber aumento moderado de la velocidad de sedimentación globular (VSG) y PrCR. Diagnóstico microbiológico: cultivo viral o PCR. |
| Parvovirus B19 | Megaloeritema o eritema infeccioso (“mejillas abofeteadas”). Exantema reticulado en extremidades, preferiblemente en superficies extensoras. No fiebre. Síndrome papular purpúrico en "guantes y calcetines" (edema simétrico, doloroso, eritematoso, que se localiza en manos, y pies y que evoluciona hacia pápulas purpúricas y petequiales). | Diagnóstico microbiológico: serología o PCR. |
| Virus del sarampión | Fiebre alta, exantema maculopapuloso generalizado y síntomas respiratorios (tos, afonía, conjuntivitis). Las manchas de Koplik son patognomónicas. | Actualmente hay una situación mundial de brote de esta enfermedad. En la Unión Europea hasta el 50% se los casos ocurren en mayores de 20 años, pero en otros países de Europa y otros continentes la mayoría de los casos se concentra en los niños. Diagnóstico microbiológico: serología. |
| Virus de la rubéola | Exantema generalizado maculopapular con linfadenopatía, sobre todo occipital, retroauricular y cervical posterior. No fiebre o fiebre de bajo grado. | Diagnóstico microbiológico: serología. |
| Virus de Epstein-Barr | Síndrome mononucleósico con linfadenopatías generalizadas, hepatoesplenomegalia, faringoamigdalitis exudativa, y edema palpebral. Puede dar cualquier tipo de exantema, pero el más característico es maculopapular que aparece tras la administración de Amoxicilina. | Diagnóstico microbiológico: serología. |
| Arbovirus (Virus del Dengue, Zika, Chikungunya) | Las manifestaciones clínicas del Dengue, Chikungunya, y Zika son indistinguibles en fases iniciales. Dengue: Exantema maculopapuloso confluente con pequeños islotes de piel normal; al cabo de 2-3 días puede descamar. A veces hay petequias y púrpura. Son característicos el dolor retroorbitario, la cefalea y las artromialgias intensas. Zika: Fiebre, artralgias, conjuntivitis no purulenta con dolor retroocular y cefalea. Puede presentar exantema maculopapular pruriginoso. Chikungunya: Caracterísitico el dolor articular y artritis. Puede acompañarse de exantema maculopapular que afecta a palmas y plantas. | Sospechar en inmigrantes o personas que han viajado a zonas endémicas: Sudeste asiático, África, Caribe, Sudamérica y Centroamérica. Si la persona ha abandonado la zona endémica hace más de 14 días pueden descartarse estas enfermedades, ya que tienen un periodo de incubación menor de 2 semanas. La infección congénita por virus Zika puede causar microcefalia y atrofia cerebral con alteraciones neurológicas y oculares. Diagnóstico microbiológico: serología. |
Algoritmo Diagnóstico de Fiebre y Exantema en Niños
Exantemas de Etiología Bacteriana
| Agentes | Cuadros clínicos asociados | Comentarios y diagnóstico |
|---|---|---|
| Neisseria meningitidis | Enfermedad meningocócica. En más de la mitad de los casos se manifiesta con fiebre y exantema. En más del 50% de los casos el exantema es petequial, pero puede ser maculoso o maculopapuloso sobre todo al comienzo. | La localización de las petequias por debajo de la línea intermamilar aumenta el riesgo de infección meningocócica. Un 10-25% de los pacientes con infección meningocócica tienen artralgias intensas, sobre todo en extremidades inferiores. La mayoría de las infecciones meningocócicas ocurren en los meses de noviembre a marzo. Es necesario observar, durante 4-6 horas, a todos los lactantes con fiebre y exantemas maculosos de pocas horas de evolución. La taquicardia desproporcionada para la fiebre, los pies y manos fríos y el relleno capilar > 2 segundos son signos de alerta. Diagnóstico microbiológico: aislamiento de la bacteria en sangre, LCR u otros sitios estériles, PCR. |
| Streptococcus pyogenes | Escarlatina: fiebre alta, escalofríos, odinofagia, cefalea, malestar y dolor abdominal. Faringitis exudativa o no, con lengua "en frambuesa" y a veces, petequias en paladar (enantema). El exantema típico es rojo, punteado fino, que "se palpa más que se ve". Es típica la intensificación en pliegues, donde aparece como líneas transversales purpúricas (signo de Pastia). Unos 7 días después del comienzo se inicia la descamación. Infecciones invasoras (miositis, fascitis necrotizante, bacteriemia, sepsis, neumonía con o si derrame, shock tóxico estreptocócico). | Ocurre, sobre todo, en niños escolares. Clásicamente se ha asociado como factor de riesgo la infección previa por varicela, y debería sospecharse cuando persiste fiebre alta después de 48 horas del comienzo del exantema variceloso o cuando después de haber desaparecido, la fiebre reaparece. A veces, en las infecciones invasoras estreptocócicas aparece un rash escarlatiniforme que ayuda al diagnóstico. El shock tóxico estreptocócico se caracteriza por un rash escarlatiniforme, eritema y edema de las palmas y plantas, enrojecimiento de la mucosa oral con lengua en frambuesa e inyección conjuntival. Siempre hay hipotensión o hipotensión ortostática. Otros signos o síntomas son: fiebre, vómitos, diarrea, cefalea, faringitis y mialgias. El cuadro progresa rápidamente a shock con fallo multiorgánico. Diagnóstico microbiológico: cultivo faríngeo y test rápido de detección de antígeno estreptocócico; aislamiento del Streptococcus pyogenes en sangre o en los tejidos infectados. Diagnóstico: criterios clínicos; la etiología se demuestra por aislamiento del Streptococcus pyogenes en hemocultivo o en otras fuentes de infección. |
| Staphylococcus aureus | Shock tóxico estafilocócico (clínica similar al shock tóxico estreptocócico). Escarlatina estafilocócica. | Muy raramente se encuentra S. aureus en el hemocultivo. La bacteria se encuentra en heridas o es un colonizador que ante determinadas situaciones produce la toxina causante del shock tóxico. Diagnóstico: por criterios clínicos. |
| Mycoplasma pneumoniae | Cualquier tipo de exantema: maculoso, maculopapuloso, vesiculoso, urticarial, eritema exudativo multiforme y otros. Manifestaciones respiratorias de vías altas o bajas. | Son más frecuentes en escolares o adolescentes. Diagnóstico: serología y PCR. |
Otras Entidades
| Agentes / Entidades | Cuadros clínicos asociados | Comentarios |
|---|---|---|
| Rickettsia conorii | Fiebre botonosa mediterránea | El exantema aparece, sobre todo, en extremidades, afectando incluso a palmas y plantas, es elevado (botonoso), se palpa fácilmente, y eritematoso. En un 70% de los casos aparece la mordedura de la garrapata como una pápula con vesiculación central, o como una costra (mancha negra) cuando está más evolucionada. Diagnóstico: serología. |
| Borrelia burgdorferi | Enfermedad de Lyme | El exantema característico es el eritema migrans (placa rojiza con crecimiento centrífugo y blanqueamiento central progresivo). |
Es importante recordar que la presencia de artralgias en un niño con fiebre y exantema, sobre todo si éste tiene un componente petequial, debe hacer pensar en una infección meningocócica.
tags: #estomatitis #vesicular #enteroviral #con #exantema