La extracción quirúrgica de terceros molares es una intervención muy frecuente que está suscitando cada vez más controversia. Dado que se suele tratar de una intervención programada asociada a una serie de complicaciones conocidas, en la información preoperatoria al paciente hay que cumplir unos requisitos relativamente estrictos.
En este artículo de revisión se abordan las indicaciones, el diagnóstico, los procedimientos y las posibles complicaciones de la extracción quirúrgica de terceros molares.
Descubre cómo se hace una extracción de muela en Top Dental
Introducción
La erupción o la retención de terceros molares (cordales o «muelas del juicio») es un factor importante a tener en cuenta por el odontólogo o el ortodoncista en el momento de planificar el tratamiento. La extracción de los terceros molares es una de las intervenciones más frecuentes en la cirugía odontológica.
Las indicaciones para la extracción de terceros molares sintomáticos son inequívocas, pero la extracción sistemática de dientes asintomáticos está generando una gran controversia. Los gastos de estas intervenciones soportadas por el sistema sanitario público han llevado a la exigencia de disponer de una evidencia suficiente a favor de su conservación o, al contrario, de su extracción.
Comparados con la dentición restante los terceros molares (dentes sapientes) se caracterizan por una gran variabilidad en relación con la erupción, el desarrollo, la morfología coronaria y radicular y también la posición. Cronológicamente, son los últimos dientes en erupcionar en la cavidad oral y su función original es la de soporte de los segundos molares.
La erupción se produce por término medio entre 5 y 7 años después de la calcificación inicial que tiene lugar entre los 7 y los 12 años de edad. Con una probabilidad situada entre el 9 y el 20%, los terceros molares constituyen los dientes permanentes que presentan situaciones de agenesia con mayor frecuencia. Al mismo tiempo son los dientes con mayor incidencia de retención en la dentadura humana. Más del 80% de la población europea occidental presenta uno o más terceros molares retenidos.
Posturas y Guías
Una guía S2k elaborada sobre una base interdisciplinaria sustituyó a partir de 2006 las anteriores posturas científicas de la Sociedad Alemana de Odontología, Medicina oral y maxilofacial (DGZMK) y de la Sociedad Alemana de Ortodoncia (DGKFO). En la tabla 1 se de-tallan las indicaciones establecidas en esta guía para la extracción y las consideraciones a favor o en contra de la conservación o de la extracción.
La redacción de la guía alemana interdisciplinaria fue motivada por el hecho de que el National Institute of Clinical Evidence y la Scottish Intercollegiate Guidelines Network no hallaran en su «evaluación de los beneficios y los riesgos» de la intervención evidencias suficientes a favor de la extracción de dientes asintomáticos. Se argumentó también que las posibles complicaciones de la extracción de terceros molares, incluso teniendo en cuenta la posible existencia de procesos patológicos, hacen que no esté justificada la extracción puramente profiláctica.
Una revisión sistemática llevada a cabo por el Cochrane Review Group obtuvo resultados similares. Las causas son, entre otras, un sesgo de publicación evidente, concretamente por el hecho de que las complicaciones de la extracción de terceros molares han sido objeto de un mayor número de publicaciones y por la mayor dificultad de traducir en datos científicos las consecuencias a largo plazo de su conservación.
La guía interdisciplinaria de consenso S2k permite ahora al odontólogo sopesar las posibles consecuencias tardías de conservar los terceros molares frente a las eventuales complicaciones quirúrgicas en el momento de establecer la indicación para la extracción quirúrgica de terceros molares asintomáticos.
Necesidad de la Extracción
Las indicaciones para la extracción de dientes sintomáticos están recogidas en la tabla 1 y, por lo demás, no se pretende seguir insistiendo aquí sobre este tema. Un asunto más complejo es evaluar los beneficios y los riesgos de la extracción quirúrgica profiláctica para evitar posibles patologías asociadas a los terceros molares (fig. 1). Entre los argumentos a favor se encuentran evitar eventuales pérdidas de jornadas laborales y mejorar la calidad de vida.
Existen además indicios de un aumento de la morbilidad postextracción de terceros molares a edades avanzadas. Por otro lado se pudo mostrar que con el paso del tiempo los terceros molares parcial o totalmente retenidos pueden experimentar cambios favorables en relación con la angulación y la posición vertical.
Los factores de riesgo de complicaciones postoperatorias incluyen, además de la edad, el tabaquismo, el sexo, el uso de anticonceptivos orales, la experiencia del cirujano, la presencia de patologías asociadas a los molares y las impactaciones profundas (fig. 2).
Por principio se ha de considerar que la extracción de los terceros molares asintomáticos es una intervención programada que tiene unas exigencias específicas de información preoperatoria al paciente. Incluir al paciente en el proceso de toma de decisiones de una intervención programada de extracción de terceros molares es la única manera factible, aunque exigente en términos de tiempo, de manejar las dos alternativas de tratamiento.
Llegado ese momento es importante que el odontólogo documente adecuadamente el procedimiento seguido para informar al paciente sobre las opciones de tratamiento.
Se estima que aproximadamente un 1-2% de los terceros molares retenidos desarrollarán patologías como quistes y tumores odontógenos o fracturas mandibulares. Sin embargo, no se puede hacer una predicción fiable de los casos que evolucionarán de forma patológica. Por esa razón es difícil defender la justificación indiscriminada de la extracción de terceros molares asintomáticos.
En un promedio del 25% de los pacientes con terceros molares erupcionados asintomáticos se pudo medir en al menos un punto una profundidad de bolsa superior a 5mm con pérdida de inserción. El 66% de los pacientes mostró una profundidad de bolsa superior a 4mm en al menos uno de los terceros molares.
Después de un período de observación de aproximadamente 2 años, el 25% de los pacientes mostró un empeoramiento evidente de la situación periodontal, lo que sugiere una predisposición de estos pacientes a desarrollar una periodontitis. Según Dodson y Richardson, en pacientes con bolsas periodontales previas o con pérdidas de inserción, se observa una mejoría o al menos un estancamiento de la situación periodontal después de la extracción de terceros molares.
En clara contradicción con lo anterior, se constató que la extracción de terceros molares asintomáticos en pacientes con un periodonto sano puede incrementar el riesgo periodontal local. En un estudio clínico, una tercera parte de los pacientes con terceros molares erupcionados presentaba lesiones de caries en al menos uno de los terceros molares.
En resumen, desde una perspectiva periodontal y conservadora no se puede recomendar la extracción sistemática e indiscriminada de los terceros molares. Por consiguiente resulta imprescindible una evaluación personalizada de las distintas alternativas de tratamiento en la que el paciente debe participar activamente.
En algunos casos concretos las dificultades de acceso para la higiene y la presencia de patologías periodontales pueden ser los factores decisivos que hagan decantar la decisión a favor de la extracción «profiláctica» de los terceros molares.
La supuesta relación causal entre la erupción de los terceros molares y un apiñamiento a la larga del sector anterior es un argumento que se utilizaba con frecuencia para justificar la extracción de los terceros molares y que actualmente se considera insostenible. Si bien los correspondientes estudios son intachables desde el punto de vista metodológico, a la luz de los conocimientos actuales se considera que este argumento por sí solo no justifica la extracción de los terceros molares.
Diagnóstico Preoperatorio
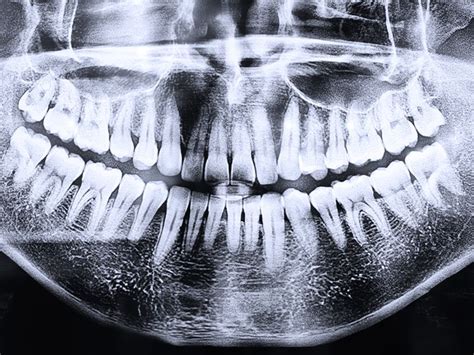
El diagnóstico radiológico es, junto con la exploración clínica, una prueba absolutamente esencial. En la mayoría de los casos, sobre todo en ausencia de una relación directa entre las raíces y el conducto dentario inferior, una ortopantomografía (OPG) y/o una radiografía intraoral serán suficientes para obtener la información necesaria.
De no conseguir información concluyente con estas imágenes se puede recurrir a técnicas de imagen tridimensionales como la tomografía volumétrica digital (TVD) o la tomografía computarizada (TC). Dado que no se ha demostrado un beneficio terapéutico claro con la obtención de imágenes tridimensionales preoperatorias se recomienda no incluir estos procedimientos de forma sistemática en los estudios diagnósticos.
Profilaxis Antibiótica Perioperatoria
La necesidad de realizar una profilaxis antibiótica perioperatoria en la extracción de terceros molares se ha convertido en objeto de un intenso debate y los resultados contradictorios de los trabajos de revisión más recientes no contribuyen precisamente a aclarar la situación.
En un metaanálisis reciente de gran calidad, Ren y Malmström consiguieron hallar evidencias de que el uso de una profilaxis antibiótica disminuye significativamente el riesgo de desarrollo de una alveolitis seca y también la frecuencia de infecciones de la herida quirúrgica. Se dedujo que la administración preventiva del antibiótico antes de la intervención (¡!) era un factor crucial.
Sin embargo, no se observaron diferencias significativas entre la administración de una dosis única o un tratamiento durante 3 a 5 días. En general, para la profilaxis se recomienda administrar penicilina V o amoxicilina, y clindamicina en caso de alergia.
Anestesia
Para la extracción de terceros molares inferiores se utiliza preferentemente la anestesia de conducción del nervio dentario inferior, del nervio bucal y del nervio lingual y también la anestesia por infiltración (sobre todo para facilitar la hemostasia local). Para las intervenciones en el maxilar, se utiliza preferentemente la anestesia de conducción del nervio palatino mayor así como la anestesia por infiltración que es más efectiva en esta localización que en la mandíbula debido al menor grosor de la cortical ósea.
En la bibliografía se encuentran pocos datos sobre procedimientos anestésicos alternativos. En casos aislados puede hacer falta una sedación adicional del paciente, que se realizará siempre teniendo en cuenta las medidas de precaución recomendadas.
Incisión
Se distinguen dos tipos de incisiones: la incisión angular y la incisión lineal. La incisión angular se extiende desde el borde anterior de la rama o desde la tuberosidad maxilar hasta el límite distal del segundo molar. La segunda incisión sigue un trazado oblicuo hasta el fondo del vestíbulo. Para evitar dañar el nervio lingual en esta zona es imprescindible desplazar lateralmente el trazado distal de la incisión.
Incluso en los libros de texto clásicos, las representaciones gráficas de esta incisión de descarga distal suelen situar el trazado excesivamente hacia medial, lo que implica una cercanía innecesaria al nervio lingual. En los casos de impactación profunda, para aumentar el campo de visión quirúrgico o en presencia de contacto entre el diente impactado y el segundo molar se puede ampliar la incisión primaria hasta el límite distal del primer molar.
La incisión lineal se inicia igualmente en la rama anterior o en la tuberosidad maxilar, pero el trazado no llega hasta el periodonto, sino que es marginal. Se pretende evitar de este modo la aparición posterior de bolsas en el segundo molar. Los resultados de estudios comparativos no han permitido deducir ventajas a favor de uno u otro procedimiento, lo que deja la elección de la incisión (también paramarginal frente a marginal) a criterio del odontólogo.
Extracción
En los dientes retenidos se practica una osteotomía del hueso supracoronario hasta la exposición de toda la corona. En los casos en los que el desarrollo de las raíces no se ha completado todavía («germectomía»), la movilidad del diente expuesto en el alvéolo puede dificultar considerablemente la exodoncia.
En casos complicados se recomienda proceder a una odontosección temprana. Generalmente se recomienda colocar un periostótomo en lingual durante la osteotomía para proteger el nervio lingual. Sin embargo, en ninguno de los estudios comparativos realizados se ha podido demostrar la utilidad de esta medida.
Conviene resaltar aquí la importancia de la experiencia del cirujano que dictará en cada momento las medidas más apropiadas para proteger el nervio. Una vez extraído el diente se procede a la remoción del folículo dental y de los posibles fragmentos óseos. Durante la intervención debe prestarse especial atención a evitar la luxación de fragmentos del diente o de la raíz a la cavidad bucal, hacia la región retromaxilar o al suelo de la boca (fig. 3).
Lesiones Nerviosas
La posibilidad de lesión del nervio dentario inferior y del nervio lingual después de la extracción de los terceros molares inferiores forma parte sin duda de las complicaciones de las que es obligatorio informar al paciente antes de la intervención. Estas complicaciones pueden provocar serias molestias al paciente dependiendo de si son pasajeras o permanentes.
Se estima que la incidencia de trastornos de sensibilidad permanentes asociados a una lesión del nervio dentario inferior es de aproximadamente un 1% y de aproximadamente un 0,4% en el caso del nervio lingual. La relación anatómica de las raíces dentarias con el conducto dentario inferior o la tabla lingual es decisiva en este caso.
Hatano et al propusieron la extracción parcial de los terceros molares (coronectomía) para evitar las lesiones nerviosas. Esta intervención consiste en extraer sólo la corona del diente, seccionado en el límite amelocementario, y conservar la raíz in situ. Sin embargo, en este estudio hasta el 4% de los pacientes tuvo que ser sometido a la extracción de los fragmentos radiculares residuales como consecuencia de inflamaciones postoperatorias. Se observó una migración de las raíces en el 30% de los casos. Por estos motivos y de acuerdo con los conocimientos actuales, la coronectomía no puede considerarse un método aceptado.
Si se produce una lesión nerviosa confirmada durante la intervención quirúrgica se recomienda la derivación inmediata a una clínica especializada, dado que una intervención de microcirugía proporciona resultados más favorables en la fase inicial.
| Indicación | Consideraciones a Favor de la Extracción | Consideraciones en Contra de la Extracción |
|---|---|---|
| Infecciones recurrentes | Evitar la propagación de la infección | Riesgos quirúrgicos |
| Caries dental en el segundo molar | Prevenir daño adicional al segundo molar | Posible daño a estructuras adyacentes |
| Dolor persistente | Alivio del dolor | Complicaciones postoperatorias |
| Quistes o tumores odontogénicos | Eliminar la patología | Riesgo de lesión nerviosa |