La periodontitis, también conocida como enfermedad periodontal o piorrea, es una patología de la encía que se caracteriza por inflamación, sangrado y destrucción progresiva del tejido blando que rodea el diente, del ligamento que une el diente al maxilar y, finalmente, del hueso en el que se aloja el órgano dentario.
En España, 1 de cada 3 adultos presenta enfermedad periodontal. Sin embargo, unos sencillos hábitos diarios de cepillado e higiene interdental son muy eficaces, junto a las revisiones periódicas, para prevenir su aparición o, por lo menos, para frenar su evolución y reducir el impacto que conlleva en nuestra salud.
Además es importante saber que la enfermedad periodontal está relacionada con otras patologías sistémicas, como las enfermedades cardiovasculares, la diabetes o el alzheimer. Esto significa que la salud de nuestras encías excede lo meramente local y tiene repercusiones en nuestra salud general.
👉 PERIODONTITIS o PIORREA: Tratamiento eficaz para CURAR tus ENCÍAS 👄
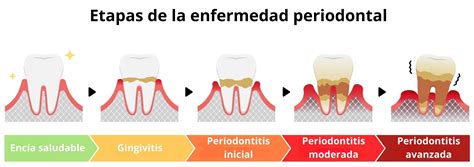
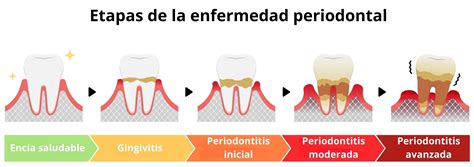
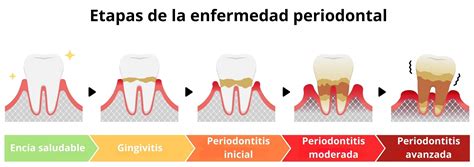
Fases de la Enfermedad Periodontal
La enfermedad periodontal se clasifica desde el punto de vista científico-académico en un complejo sistema de diversos estadios y etapas atendiendo a factores diagnósticos, factores locales, evolutivos, piezas afectadas, etc. Sin embargo, desde una perspectiva más sencilla, podemos dividir las fases de la periodontitis en:
- Gingivitis: El desarrollo de la enfermedad periodontal siempre va precedido de una fase de inflamación del tejido blando (gingiva), causado por la presencia de placa bacteriana. Si se prolonga en el tiempo, evoluciona hacia la destrucción del tejido duro (el hueso alveolar), especialmente en las personas que tienen algún tipo de susceptibilidad o predisposición genética. La gingivitis, con un tratamiento adecuado, es totalmente reversible.
- Periodontitis inicial: Si el acumulo de placa y el ataque de las bacterias persiste, la irritación e inflamación crónica producirá la destrucción, generalmente irreversible, del hueso que soporta el diente. En esta etapa, aparecen las bolsas periodontales y aumenta el surco de la encía. Llegados a este punto, se hace necesario seguir un tratamiento profesional. Tener unos buenos hábitos de higiene domésticos es fundamental, pero no suficiente, para evitar la progresión de la enfermedad.
- Periodontitis moderada: Cuando no se consigue frenar la enfermedad periodontal inicial, esta seguirá su curso. La encía se va retrayendo y las bacterias llegan a destruir un tercio del hueso que soporta el diente. El tratamiento se hace cada vez más complicado, pudiendo precisar medidas quirúrgicas que aseguren la eliminación de las bacterias y factores locales implicados.
- Periodontitis avanzada: En esta fase de la enfermedad periodontal se ha producido una pérdida del nivel de inserción de más de la mitad de la superficie radicular. El diente puede adquirir movilidad e inestabilidad e, incluso, se puede producir la caída espontánea del mismo.
Síntomas de la Enfermedad Periodontal
Fase Inicial
En los momentos iniciales de la enfermedad periodontal, los síntomas pueden ser muy sutiles. Suelen ser silentes, especialmente en los pacientes fumadores, en los que los efectos sobre la vascularización local del tabaco hacen que se inicie la enfermedad de forma inadvertida.
En la fase inicial, los síntomas de la periodontitis normalmente son pocos y se pueden revertir si se diagnostican y se tratan de manera temprana, de aquí la importancia de acudir al dentista con regularidad. Inflamación y cambio de color en las encías. Ocasionalmente puede aparecer sensibilidad dentinaria (molestias al tomar cosas frías, calientes, dulces o ácidas).
Fase Moderada y Avanzada
Una vez que ya se ha iniciado la periodontitis, el signo más importante es objetivado por el odontólogo al explorar la encía del paciente con un instrumento calibrado en milímetros que mide la profundidad del surco de la encía sobre el diente. Esto se conoce como sondaje periodontal o medición de la profundidad de sondaje.
Una encía sana mide habitualmente no más de 3 milímetros. Si el sondaje nos da una medida superior, quiere decir que la encía está inflamada o bien que la inserción de la encía se ha desplazado verticalmente como consecuencia de una pérdida de tejido óseo. Esta situación, que caracteriza el paso de una gingivitis a una periodontitis, se confirma con radiografías, que nos corroboran si ha habido o no destrucción del hueso.
Raíz del diente descubierta. En la fases moderadas y avanzadas suelen verse dientes con mayor exposición de la corona clínica, provocada por la pérdida periférica del tejido. Uno de los más importantes es el tabaquismo, que se asocia a un riesgo de 2 a 7 veces mayor, y además oculta los síntomas en la fase inicial.
La predisposición genética y procesos sistémicos como la diabetes, la obesidad y el estrés están también relacionados con la enfermedad periodontal. De hecho, pueden agravar su evolución, además de producir una pobre respuesta del tratamiento en muchos casos.
La susceptibilidad a experimentar un avance o una reactivación o recaída en la enfermedad no desaparece. Es fundamental concienciarse de la necesidad de realizar revisiones frecuentes y visitas de mantenimiento de por vida para evitar la recidiva de la enfermedad y asegurar su inactividad.
Tratamiento de la Enfermedad Periodontal
Las opciones de tratamiento son:
- Higiene rigurosa: Ante una gingivitis, lo primero será instruir al paciente en una técnica de cepillado correcta e instaurar hábitos saludables. En la fase de gingivitis, se pueden utilizar colutorios y geles específicos. La higiene profesional que elimine toda la placa y sarro presente puede ayudar a la resolución de los casos más rebeldes.
- Raspado y alisado radicular: Cuando tenemos ya una periodontitis inicial, o nos encontramos en la fase de mantenimiento, disponemos del tratamiento de raspado y alisado radicular, que consiste en la eliminación de todas las bacterias de la superficie radicular con anestesia local (especialmente a nivel subgingival). Esto puede completarse con medidas antimicrobianas (antibióticos) específicas.
- Cirugía periodontal: Si en la evolución de la enfermedad aparecen brotes y mayores pérdidas de inserción, o es una enfermedad periodontal moderada-avanzada, el tratamiento con raspado y alisado pude ser insuficiente y debe complementarse con técnicas quirúrgicas que, en ocasiones, pueden incluso proporcionar regeneración de algunos de los tejidos perdidos.
Consejos de Higiene Bucodental
La higiene bucal es la piedra angular del tratamiento de las afecciones de la encía. Ya sea a nivel profesional o de autocuidado diario en casa, es imprescindible para el éxito de cualquier tratamiento periodontal.
- Técnica de cepillado correcta: Debe realizarse el cepillado y limpieza del surco gingival con técnicas específicas. La técnica de BASS, que introduce las cerdas del cepillo en la encía, inclinando a 45 grados el cabezal, es especialmente útil. En Internet podemos encontrar distintos tutoriales que muestran cómo hacerlo.
- Tres veces al día: Es recomendable cepillarse los dientes tres veces diarias después de las comidas principales. Son imprescindibles la matutina, tras el desayuno, y la nocturna, antes de irse a dormir. Deben evitarse los cepillos de cerdas duras. Son ineficaces para la remoción de placa y agresivos para el tejido blando, pudiendo causar retracciones de encía.
- Utilizar pastas de dientes específicas: Son coadyuvantes para mantener la salud periodontal.
- Cepillo eléctrico: Puede ayudar a los pacientes periodontales más perezosos, o con dificultades específicas de higiene (problemas motores, pacientes especiales, etc.), aunque no es lo fundamental.
- Higiene interdental: El cepillado estándar no es suficiente para el control de la placa dental que se acumula entre los dientes. Para complementarlo tenemos herramientas como el hilo dental, los cepillos interdentales y los irrigadores dentales, especialmente útiles para las personas que llevan implantes dentales.
- Vida sana: Es importante para el cuidado de las encías llevar una vida sana, con una alimentación equilibrada, evitar el estrés en lo posible, no fumar e instaurar hábitos como el deporte.
¿Te sangran las encías cuando te pasas el hilo dental? Esta puede ser una señal de alerta a la hora de padecer una enfermedad periodontal. Precisamente en este post queremos contarte cuáles son los factores de riesgo que aumentan la probabilidad de sufrir esta patología.
Factores de Riesgo de la Enfermedad Periodontal
Una de las posibles causas de la enfermedad periodontal es llevar a cabo una rutina de higiene oral deficiente. El cepillado irregular, la falta de uso de hilo dental y la ausencia de visitas al dentista pueden dar lugar a una mayor acumulación de placa bacteriana.
Además de la falta de higiene, el tabaco se considera otro de los factores de riesgo importantes para desarrollar una enfermedad periodontal. La nicotina interfiere negativamente en la salud de las encías, haciéndolas más vulnerables a infecciones. Asimismo, el consumo excesivo de alcohol puede incrementar el riesgo de periodontitis.
Diversas enfermedades, especialmente aquellas que afectan al sistema inmunológico, pueden favorecer el riesgo de enfermedad periodontal. Por otro lado, el consumo de ciertos medicamentos también influye negativamente en la salud de las encías.
Algunas personas pueden estar genéticamente más predispuestas a padecer una enfermedad periodontal. Si tienes familiares que hayan sufrido esta patología, puede que tengas un mayor riesgo de desarrollarla.
En resumen, aunque en algunos casos no podamos evitar la enfermedad periodontal, lo cierto es que existen bastantes factores de riesgo que sí podemos controlar. Llevar a cabo una higiene oral adecuada, una alimentación rica en nutrientes, un estilo de vida saludable y acudir periódicamente al dentista son las claves para reducir significativamente la probabilidad de sufrir este tipo de patologías.
Impacto de la Enfermedad Periodontal en la Salud General
Las enfermedades periodontales tienen consecuencias individuales y generales para la salud humana. Muchos de los síntomas individuales como el sangrado, el mal aliento, la retracción de las encías, la movilidad de las piezas dentales, el dolor y la caída eventual del diente, pueden afectar enormemente la calidad de vida de los pacientes y causar incomodidad y ansiedad.
El sangrado de las encías es habitual en todas las fases, y es posible que los pacientes también experimenten dolor y sensibilidad debido a la inflamación gingival. Esto podría afectar al disfrute de determinados alimentos y dificultar una higiene oral adecuada.
A medida que la enfermedad periodontal avanza, las encías se retraen y dejan expuesta la dentina de la raíz. En consecuencia, junto con la periodontitis aparece la hipersensibilidad dentinaria y las caries radiculares, que empeoran aún más la calidad de vida y exigen un tratamiento más invasivo.
La periodontitis crea bolsas entre las piezas dentales y las encías que pueden resultar difíciles de limpiar. Los alimentos y las bacterias pueden quedarse atrapados ahí, lo que genera mayor acumulación de placa y halitosis o mal aliento. Esto puede ocasionar al paciente unos niveles considerables de vergüenza y ansiedad.
La enfermedad periodontal avanzada puede ocasionar la caída de piezas dentales, lo que también puede resultar perturbador para los pacientes. Si la pieza dental es visible, su ausencia podría menoscabar la confianza y la autoestima del paciente.
Desde el punto de vista de la salud sistémica, la inflamación persistente de los tejidos periodontales podría contribuir al aumento del riesgo de enfermedad cardiovascular, nefropatía crónica y artritis reumatoide, y afectar negativamente al control de la diabetes y el desenlace del embarazo.
Enfermedades Sistémicas y Periodontitis
La clasificación de las enfermedades periodontales ha evolucionado a lo largo de las décadas. En el World Workshop de 1999, se modificó la asignación de periodontitis como manifestación de enfermedades sistémicas.
Dentro de las enfermedades sistémicas que pueden afectar al periodonto, se pueden encontrar tres grupos: alteraciones hematológicas, alteraciones genéticas y un grupo de enfermedades que no pueden ser especificadas de otra manera.
Alteraciones Hematológicas
Neutropenia Cuantitativa: Existe un déficit en la cantidad de neutrófilos circulantes en sangre, con lo que se produce un aumento importante de la susceptibilidad a las infecciones.
Leucemia Cuantitativa: La leucemia es un trastorno hematológico maligno con proliferación anormal y desarrollo de leucocitos y sus precursores en sangre y médula ósea.
Alteraciones Genéticas
Neutropenia Familiar y Cíclica: La neutropenia cíclica se transmite siguiendo un patrón autosómico dominante. Es una enfermedad que cursa con un déficit de neutrófilos.
Síndrome de Down: El SD es una enfermedad hereditaria resultado de la trisomía del cromosoma 21. Este síndrome es causa retraso mental de distintos grados.
Síndrome de Deficiencia de Adhesión Leucocitaria: Rara enfermedad autosómica recesiva en la cuál, los neutrófilos son incapaces de adherirse a la superficie del endotelio debido a una alteración de las integrinas y/o selectinas.
Hiperqueratosis Palmo-Plantar (Síndrome de Papillon-Lefévre): Raro trastorno congénito (1/4.000.000) que afecta a la piel de las palmas y plantas desde la edad de 2-4 años, dando lugar a una hiperqueratosis en los mismos.
Síndrome de Chediak-Higashi: Enfermedad autosómica recesiva en la que hay presencia de gránulos lisosomiales gigantes en el interior de granulocitos, monocitos y linfocitos.
Síndrome de Histiocitosis: Antiguamente se conocía como histiocitosis X, aunque actualmente se le ha decidido llamar histiocitosis de células de Langerhans.
Síndrome de Almacenaje de Glucógeno: Alteración autosómica recesiva muy rara.
Agranulocitosis Genética Infantil: Patología autosómica recesiva muy rara, cuyo cuadro incluye la ausencia completa de granulocitos periféricos y aumento de monocitos, basófilos y eosinóf...
Factores Genéticos y Enfermedad Periodontal
Hoy en día y tras numerosos estudios epidemiológicos, se acepta el concepto de la existencia de determinados factores de riesgo que van a modular la susceptibilidad o resistencia del hospedador a padecer enfermedad periodontal, por lo tanto, en el desarrollo van a intervenir varias causas considerándose dicha patología de etiología multifactorial.
En general, se considera que hay suficiente base científica a favor de la presencia de factores genéticos en la aparición de periodontitis agresivas. En las periodontitis crónicas, en cambio, la evidencia de la participación genética es menos manifiesta.
Numerosos estudios ponen en evidencia que existe una asociación entre las periodontitis y una variación genética de determinados genes (polimorfismos) que codifican diferentes citoquinas proinflamatorias y mediadores involucrados en la etiopatogénia de la enfermedad periodontal como la IL-1,IL- 4, IL-10,TNF, PGE2.
El fenotipo HLA (Human Leukocite Antigen), también ha sido investigado como posible factor de resistencia y susceptibilidad de la enfermedad periodontal así como los polimorfismos del gen de la vitamina D, del receptor fMLP , del receptor FcIIIb de los neutrófilos, del receptor FcgRII y de la N-acetyltransferasa (NAT2).
En el caso de la mayoría de las enfermedades infecciosas como la enfermedad periodontal, se conoce que la presencia de microorganismos no siempre va acompañada por los signos o síntomas característicos de este trastorno. Así, el germen por si sólo no es suficiente para causar una presencia patológica sino que el desarrollo de la enfermedad puede depender de otros factores.
tags: #factores #sistemicos #de #la #enfermedad #periodontal