La recesión gingival es una condición periodontal en la cual el margen de la encía se desplaza en dirección apical (hacia la raíz del diente) con respecto a su posición normal en la unión cemento-esmalte, dejando expuesta parte de la superficie radicular al medio bucal. En otras palabras, el tejido gingival que normalmente cubre la base de la corona dental se retrae, descubriendo la raíz del diente.
La recesión gingival tiene relevancia tanto estética como funcional. Suele manifestarse en forma de “dientes más largos” por la exposición radicular, pudiendo generar preocupación cosmética en el paciente. Además, las raíces expuestas son vulnerables a la caries radicular y a la abrasión, y frecuentemente producen sensibilidad dental al frío, calor o tacto.
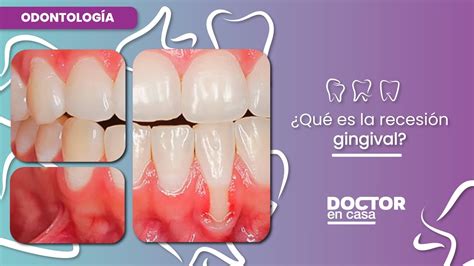
Es un hallazgo común que aumenta con la edad: se estima que es prevalente en adultos mayores (prácticamente todos los mayores de 50 años presentan al menos un sitio con recesión), aunque no forma parte del envejecimiento normal inevitable. Puede aparecer incluso en adolescentes o adultos jóvenes si existen factores predisponentes. De hecho, estudios epidemiológicos indican que la recesión gingival es común en poblaciones de mediana edad y se incrementa significativamente después de la quinta década de vida, lo que llevó a proponer que podría estar vinculada al envejecimiento, aunque no se considera un proceso estrictamente fisiológico.
Anatomía de la Recesión Gingival
Anatómicamente, la recesión gingival involucra varios componentes del periodonto. La encía marginal (o libre) es la porción de encía que rodea al diente y normalmente termina a nivel de la unión cemento-esmalte (UCE), que es el límite entre la corona y la raíz dental. Por debajo de este borde se encuentra la encía adherida (insertada) unida firmemente al hueso subyacente, la cual termina en la unión mucogingival (línea que separa la encía queratinizada de la mucosa alveolar móvil).
En condiciones saludables, la encía cubre la raíz del diente hasta la UCE y existe una franja de encía queratinizada adherida. En la recesión gingival, el margen de la encía migra apicalmente por debajo de la UCE, dejando descubierta la superficie radicular. Si la retracción es leve, todavía puede quedar encía adherida cubriendo parte de la raíz; pero si la recesión supera la unión mucogingival, la mucosa oral móvil pasa a estar directamente contra la raíz dental, sin encía adherida remanente en esa zona.
La magnitud de la recesión se mide clínicamente en milímetros, desde la UCE hasta el nuevo margen gingival apical. Es importante distinguir que la pérdida de inserción clínica total de un diente incluye tanto la recesión (encía perdida) como la profundidad de sondaje periodontal (despegamiento interno alrededor del diente).
Clasificación de la Recesión Gingival
La recesión gingival puede presentarse de forma localizada (afectando a uno o pocos dientes) o generalizada en toda la boca, dependiendo de la distribución de los factores causales. Asimismo, la morfología del defecto puede variar: hay recesiones estrechas y alargadas en forma de “V”, y otras más amplias en forma de “U” que exponen una zona radicular más ancha.
Estas características morfológicas clásicamente se describieron con la clasificación de Sullivan y Atkins, que tipificó las recesiones en cuatro categorías descriptivas: superficial-estrecha, superficial-ancha, profunda-estrecha y profunda-ancha.
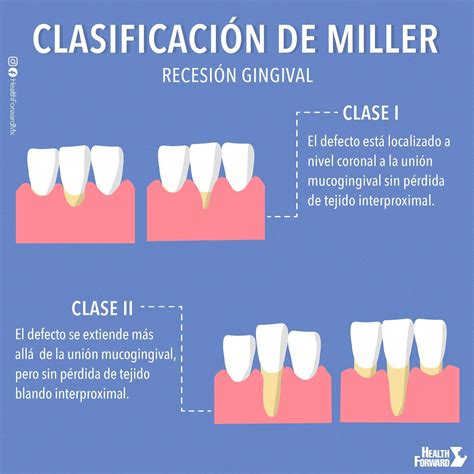
Más utilizada en la práctica clínica es la clasificación de Miller (1985), que categoriza la recesión marginal en cuatro clases según su extensión y la condición del tejido interproximal:
- Clase I de Miller: La recesión no se extiende hasta la unión mucogingival y no hay pérdida ósea ni de papila interdental asociada.
- Clase II de Miller: Describe una recesión que sí supera la unión mucogingival pero sin afectación interproximal (los tejidos de las papilas siguen intactos en altura).
- Clase III de Miller: Implica una recesión que sobrepasa la unión mucogingival con pérdida de inserción o de altura ósea interdental adyacente al diente afectado; aunque parte de la papila aún puede cubrir la raíz, hay una merma interproximal que limita el potencial de recubrimiento completo.
- Clase IV de Miller: Corresponde a una recesión extensa más allá de la línea mucogingival con destrucción ósea y de tejidos blandos interdentales severa, dejando espacios interproximales abiertos.
En años recientes, con el avance en el entendimiento de estos defectos, se han propuesto sistemas de clasificación más integrales. Una de ellas enfatiza la condición del tejido interproximal para definir el tipo de recesión, dado que la presencia de pérdida ósea entre dientes es determinante en los resultados estéticos. En 2011, Cairo y cols. introdujeron una clasificación por Tipos de Recesión (RT):
- RT1: Corresponde a recesiones sin pérdida de inserción interproximal (equivalente a Miller I o II en un sentido amplio).
- RT2: Abarca recesiones donde ya existe pérdida de inserción/baja de altura interproximal, pero en grado igual o menor que la pérdida de inserción en la cara vestibular expuesta.
- RT3: Implica que la pérdida de inserción interproximal es mayor que la vestibular, reflejando destrucción periodontal más avanzada en la zona interdentaria.
Este sistema ha demostrado ser más preciso y reproducible para describir defectos complejos y predecir la posibilidad de cubrir la raíz expuesta.
Junto con esta nueva clasificación, la periodoncia contemporánea ha introducido el concepto de “fenotipo periodontal” (antes denominado biotipo gingival) para describir las características del grosor gingival y la morfología ósea del paciente, ya que un fenotipo fino vs. grueso influye tanto en la predisposición a desarrollar recesión como en la elección de la técnica de tratamiento.
RECESIÓN de ENCÍAS - CAUSAS y TRATAMIENTO de la retracción gingival ©
Etiología de la Recesión Gingival
Bajo la recesión gingival subyacen mecanismos biológicos relacionados con la salud periodontal, la respuesta inflamatoria y factores mecánicos. Un principio fundamental es que la encía está estrechamente ligada al hueso alveolar subyacente: en condiciones normales, el margen gingival suele ubicarse aproximadamente a 1-2 mm por encima de la cresta ósea, manteniendo el llamado espacio biológico de inserción (epitelio de unión más tejido conectivo insertado al diente). Si ocurre una pérdida ósea o de inserción periodontal (como en la periodontitis), la encía tiende con el tiempo a migrar para restablecer ese espacio biológico, dando lugar a recesión.
Por ello, la recesión gingival puede considerarse un signo clínico de pérdida de inserción periodontal y con frecuencia se asocia a enfermedad periodontal avanzada. De hecho, la gingivitis (inflamación superficial de la encía) por sí sola suele manifestarse con sangrado e inflamación sin desplazamiento del margen; pero cuando la inflamación progresa a periodontitis e involucra destrucción del ligamento periodontal y hueso de soporte, el tejido gingival pierde apoyo y tiende a retraerse apicalmente.
En fases activas de periodontitis puede no apreciarse inmediatamente la recesión debido a la presencia de inflamación y edema (la encía inflamada puede permanecer alta a pesar de la pérdida ósea subyacente). Sin embargo, tras el tratamiento periodontal o al resolverse la inflamación, es común observar recesión post-terapéutica como resultado de la reducción del edema y la adaptación de la encía a un nivel de inserción ahora más apical.
Por lo tanto, existe una componente inflamatoria-crónica: la placa bacteriana induce una respuesta inmune en la encía; si esta inflamación persiste, las fibras colágenas del tejido periodontal se destruyen y el epitelio de la bolsa periodontal se prolonga apicalmente. En encías de grosor muy delgado, el proceso inflamatorio puede generar perforación del tejido conectivo, uniendo el epitelio del surco con el epitelio oral externo y sustituyendo áreas de conectivo por epitelio, lo que debilita la encía marginal y facilita su retracción. Una vez ocurrida la pérdida de inserción, la encía se reposiciona más abajo, exponiendo la raíz.
No obstante, la recesión gingival no siempre implica periodontitis activa; puede presentarse en sitios con encías clínicamente sanas pero que han sufrido microtraumas repetidos o presentan condiciones anatómicas desfavorables.
Factores No Inflamatorios
Uno de los mecanismos no inflamatorios más comunes es el trauma por cepillado dental. El cepillado vigoroso con técnica inadecuada (p. ej., movimientos horizontales bruscos) o con cepillos de cerdas duras puede erosionar gradualmente el margen gingival o provocar su inflamación crónica leve, llevando con el tiempo a recesión mecánica. Aunque la literatura científica no es totalmente concluyente respecto a la asociación entre cepillado y recesión -una revisión sistemática no halló evidencia firme de que el cepillado por sí solo cause recesión generalizada- sí se ha observado que ciertos hábitos aumentan el riesgo: por ejemplo, el uso prolongado de cepillos duros y la técnica horizontal se han correlacionado con mayor prevalencia de recesiones localizadas. En la práctica clínica, es común encontrar recesión en pacientes con muy buena higiene oral pero que aplican fuerza excesiva al cepillarse, especialmente en sectores anteriores o caninos donde la curvatura radicular puede predisponer a lesiones de cepillado.
Los factores anatómicos y genéticos también juegan un papel crucial en la etiopatogenia de la recesión gingival. Individuos con un biotipo gingival fino (encías delgadas y festoneadas, con tabla ósea vestibular delgada) tienen mayor tendencia a la recesión, dado que un grosor menor de encía tolera peor la agresión de la placa o del cepillado. En encías delgadas, frente a una inflamación, es más probable que ocurra recesión que formación de bolsa periodontal, a diferencia de los biotipos gruesos donde la encía resistente tiende a formar bolsas antes que retraerse. Asimismo, la cantidad de encía queratinizada insertada importa: por años se consideró que una banda de encía queratinizada insuficiente (menor a 2 mm) predisponía a la recesión; si bien estudios posteriores han demostrado que es posible mantener la salud periodontal con encías muy reducidas siempre que haya excelente higiene, una encía insertada mínima puede ser menos resistente a la fricción y a la inflamación.
La presencia de dehiscencias óseas (defectos en la pared ósea vestibular del diente) es otro factor predisponente importante: si la raíz dental carece de cobertura ósea en su porción coronal debido a la anatomía, la encía sobre esa área está sostenida solo por tejido conectivo; cualquier inflamación o trauma en dicha zona sin soporte óseo tenderá a producir recesión rápidamente. Este es el caso típico de dientes mal posicionados hacia fuera del arco (posición muy vestibular) o con prominencia radicular: la tabla ósea facial es muy delgada o inexistente, y la encía, delicada y vulnerable, puede retraerse ante mínimos insultos.
Un frenillo insertado alto cerca del margen gingival también puede contribuir: la tracción constante de un frenillo muscular (por ejemplo, el frenillo labial mandibular) tira de la encía marginal hacia abajo, especialmente si la encía adherida es escasa, favoreciendo la recesión en la zona de inserción del frenillo.
Factores Sistémicos y Ambientales
Entre los factores sistémicos y ambientales, destaca el tabaquismo. Fumar no solo altera la respuesta inflamatoria periodontal y retrasa la cicatrización, sino que la nicotina causa vasoconstricción de los capilares gingivales, pudiendo enmascarar el sangrado pero contribuyendo silenciosamente a la degradación tisular. Los fumadores presentan más recesiones gingivales en promedio, y además el tabaco compromete el éxito de las terapias de recubrimiento radicular.
El consumo de tabaco sin humo (tabaco de mascar) causa un daño químico-crónico directo en la encía donde se coloca, provocando recesión localizada en el vestíbulo en contacto con el tabaco. Factores nutricionales como la deficiencia de vitamina C (escorbuto) históricamente se asocian a encías ulceradas y retracción gingival, debido a la alteración en la síntesis de colágeno. Algunas enfermedades sistémicas (diabetes no controlada, inmunosupresión) pueden agravar la inflamación periodontal y la destrucción de tejidos de soporte, aumentando el riesgo de recesión. Incluso ciertos casos raros, como secuelas de gingivitis necrosante severa (p. ej., angina de Vincent o GUNA), cursan con pérdida abrupta de encía y papilas que dejan secuelas permanentes de recesión.
En resumen, la recesión gingival es una condición de etiología multifactorial: típicamente resulta de la combinación de inflamación crónica por placa bacteriana (gingivitis/periodontitis) y microtraumas mecánicos repetidos, sobre un sustrato anatómico susceptible (encía fina, poca inserción, dehiscencias) potenciado por hábitos o condiciones sistémicas adversas.
Diagnóstico de la Recesión Gingival
La identificación de la recesión gingival se realiza mediante examen clínico periodontal. El dentista o periodoncista inspecciona visualmente la línea gingival de cada diente, detectando áreas donde la raíz esté expuesta. Se utiliza una sonda periodontal milimetrada para medir la distancia desde la unión cemento-esmalte hasta el margen gingival en los sitios afectados, cuantificando en milímetros la recesión. Es importante registrar también la profundidad de sondaje periodontal en esos dientes para evaluar si existe bolsa periodontal adicional o solo retracción; este conjunto de mediciones permite calcular la pérdida de inserción clínica total.
Durante la evaluación se anotan otros hallazgos relevantes, como la presencia de placa bacteriana o cálculo en la raíz expuesta, el grosor de la encía circundante (biotipo gingival), la posición del diente en el arco (si está malposicionado o en versión que explique la recesión) y la inserción de frenillos adyacentes. Con estos datos, el clínico puede determinar la causa probable (por ejemplo, recesión asociada a cepillado traumático en caninos con encía fina, versus recesión generalizada por periodontitis) y clasificar la severidad de cada caso. Las clasificaciones antes descritas (Miller, Cairo) forman parte del diagnóstico periodontal: por ejemplo, registrar una recesión Clase I de Miller en el canino superior derecho, de 3 mm de altura, ancho estrecho, fenotipo delgado.
Tratamiento de la Recesión Gingival
Ante un diagnóstico de recesión gingival, el primer paso es abordar los factores etiológicos. Si la recesión está asociada a inflamación periodontal activa, se instaura un tratamiento periodontal básico: profilaxis y raspado radicular para eliminar placa bacteriana, cálculo y toxinas de la superficie dental, promoviendo la salud de la encía. El control riguroso de la placa es fundamental; se refuerzan las instrucciones de higiene oral con el paciente, enseñando una técnica de cepillado suave (por ejemplo, técnica de Bass modificada u otra indicada según el caso) y uso adecuado de hilo dental o cepillos interproximales, a fin de evitar traumatismos adicionales. En casos donde el cepillado agresivo fue identificado...
tags: #fenotipo #periodontal #delgado