La interpretación radiográfica en odontología es una herramienta fundamental para el diagnóstico y planificación del tratamiento. Permite visualizar estructuras internas que no son accesibles al examen clínico directo, como las fisuras dentales y las lesiones periapicales. Este artículo aborda los aspectos clave de la interpretación radiográfica, desde la anatomía normal hasta la identificación de patologías.
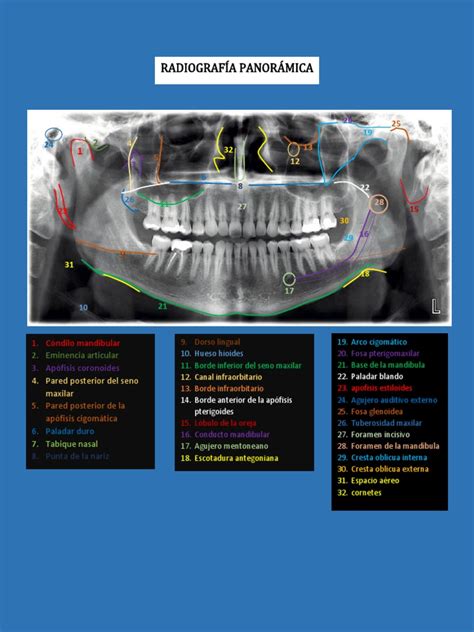
Anatomía Radiográfica Normal
El conocimiento de las estructuras anatómicas es la base de cualquier interpretación radiográfica. Las radiografías ponen de manifiesto aquellos tejidos que implican una cierta absorción de los rayos X cuando estos los atraviesan. En el área de trabajo odonto - estomatológico es de total importancia conocer todos aquellos detalles anatómicos que estén relacionados con los huesos del cráneo y de la cara.
La densidad de las estructuras que son atravesadas por los rayos X determina la apariencia de las mismas en la imagen radiográfica. De esta forma, podemos distinguir estructuras radiopacas y radiolúcidas.
Componentes Dentales
Los dientes están formados por:
- Esmalte: El tejido más denso del cuerpo humano, radiopaco.
- Dentina: Tejido menos denso que el esmalte, también radiopaco.
- Cemento.
- Complejo pulpar: Compuesto por la cámara y los conductos radiculares, radiolúcido. En su interior, pueden observarse en algunas ocasiones la presencia de cálculos denominados pulpolitos.
Entre la raíz del diente y el hueso alveolar se encuentra otra estructura radiolúcida, el ligamento periodontal, que sirve de soporte y almohadillado al primero y que presenta una anchura diferente en sus distintas localizaciones, así como en función de la edad del paciente. Rodeando el ligamento periodontal a modo de línea radiopaca, se encuentra la lámina dura, falsa estructura que no tiene representación anatómica propiamente dicha y que corresponde al efecto que la pared del alveolo produce al ser atravesada por los rayos X de forma tangencial. Esta pared, a su vez, se encuentra perforada por los conductos de Volkmann.
El límite externo de la lámina dura se continúa con el trabeculado del hueso esponjoso del maxilar. Los extremos libres se unen en forma de pico, meseta o bisel, dependiendo de la distancia entre los dos alveolos.
Estructura Ósea
Los huesos del organismo siguen un concepto arquitectónico funcional que establece la distribución, forma y anchura de la cortical y de la esponjosa en función de las fuerzas que tienen que soportar.
- Cortical: Se observa en la radiografía como una sombra radiopaca en mayor o menor grado, sin estructura.
- Esponjosa: Produce una imagen estructural al estar compuesta por trabéculas y cavidades medulares. Por otra parte, las trabéculas óseas pueden encontrarse más o menos separadas y ser más o menos numerosas, lo que conlleva a diferentes conformaciones.
En la mandíbula, la conformación de las trabéculas es menos homogénea, combinándose zonas como la apófisis alveolar en que se observa una imagen de malla fina, con otras como el cuerpo o el ángulo, donde la retícula presenta una arquitectura más grande y distribuida de forma horizontal. En algunas ocasiones, en la zona del cuerpo mandibular comprendida entre la localización de los agujeros mentonianos y los molares, pueden observarse áreas pequeñas de una gran densidad y contorno irregular, que se corresponden a condensaciones idiopáticas.
Lesiones Periapicales
Las lesiones periapicales, resultado de la necrosis de la pulpa dental, son las patologías que más frecuentemente ocurren encontradas en el hueso alveolar. La exposición de la pulpa dental a las bacterias y sus productos, actuando como antígenos, podría producir respuestas inflamatorias inespecíficas así como reacciones inmunológicas específicas en los tejidos perirradiculares y causar la lesión periapical. La periodontitis apical está usualmente producida por una infección intrarradicular.
El tratamiento consiste en la eliminación de los agentes infecciosos mediante el tratamiento del canal radicular, permitiendo la cicatrización de la lesión. Sin embargo, cuando la infección no es eliminada completamente, la lesión periapical permanece, siendo considerada un fallo del tratamiento.
Incluso cuando el canal es limpiado y obturado correctamente, es posible que la periodontitis periapical persista, observándose una imagen radiotransparente que debería ser asintomática. Esto es debido al complejo sistema de canales radiculares, con canales accesorios, ramificaciones y anastomosis, a los que no se puede acceder, limpiarlos o obturarlos mediante las técnicas convencionales.
Más allá, factores extrarradiculares como la actinomicosis periapical, extraña reacción del cuerpo a una sobreobturación, otros materiales extraños o cristales de colesterol endógenos pueden interferir con la cicatrización post-tratamiento de la periodontitis apical. Cuando nos encontramos con una lesión periapical que persiste después del tratamiento del canal radicular, incluso cuando sea asintomática, el dentista debería considerar entre el retratamiento del canal, cirugía periapical o la extracción del diente afectado.
Un estudio histológico puede ser usado para medir los síntomas clínicos y los signos radiográficos contra la naturaleza de las posibles alteraciones del tejido perirradicular; y confirmar el diagnóstico de periodontitis periapical y distinguirla de una lesión no inflamatoria.
Etiología de la Periodontitis Apical Asintomática
Seis posibles factores biológicos han sido descritos como causantes de una periodontitis apical asintomática a continuación del tratamiento del canal radicular:
- Persistencia de la infección intrarradicular.
- Infección extrarradicular (principalmente actinomicosis).
- Extraña reacción del cuerpo relacionada con el material de obturación.
- La acumulación de cristales de colesterol endógenos que irritan el tejido periapical.
- Lesiones quísticas verdaderas.
- Tejido de cicatrización.
La principal causa de la periodontitis apical es la persistencia de microorganismos en el sistema de canales radiculares. Los microorganismos encontrados en estos casos fueron predominantemente gram positivos (cocos, bacilos y filamentos, tales como Actinomyces, Enterococcus y Propionibacterium). Molander et al. (4) llevaron a cabo estudios microbiológicos y de microscopía electrónica que demostraron la presencia de hongos en las raíces de los dientes con lesiones periapicales, principalmente Cándida albicans.
La actinomicosis periapical extrarradicular es una infección granulomatosa crónica, causada por especies de los tipos Actinomyces y Propionibacterium, con A. israelí, siendo la especie más frecuentemente aislada. Estos microorganismos están capacitados para construir colonias cohesionadas y así escapar los mecanismos de defensa del cuerpo; estableciéndose de este modo así mismos en el tejido periapical.
Entre las causas no microbiológicas se encuentran reacciones de cuerpo extraño a material de obturación intrarradicular extravasado del canal radicular al periápice, produciendo una lesión radiotransparente asintomática. El material de obturación más frecuentemente usado es la gutapercha; las puntas extravasadas están asociadas con lesiones periapicales ya que ellas inducen una respuesta localizada intensa en el tejido, caracterizada por macrófagos y células gigantes multinucleadas.
Otros materiales que pueden inducir este tipo de reacción son puntas de papel, amalgama de plata, selladores de endodoncia y sales de calcio derivadas del hidróxido de calcio extravasado. La incidencia de cristales de colesterol en las lesiones periapicales varía entre el dieciocho y el cuarenta y cuatro por ciento de todas las lesiones, ellos están rodeados por macrófagos y células gigantes multinucleadas que están incapacitados para degradar los cristales y actúan como mediadores, incrementando la inflamación y la reabsorción de hueso.
Los quistes verdaderos y el tejido de cicatrización son las otras dos patologías que podrían ser asociadas con una radiotransparencia periapical.
Proceso Inflamatorio en la Periodontitis Periapical
La periodontitis periapical es la inflamación y destrucción del tejido periapical causada por agentes responsables de la infección pulpar. Cuando la infección alcanza el periápice una flora mixta predominantemente anaerobia se establece; en respuesta, el huésped libera mecanismos de defensa, en forma de varios tipos celulares, mensajeros intercelulares y anticuerpos. Los factores microbiológicos y el mecanismo de defensa del huésped interaccionan, destruyendo una gran cantidad de tejido periapical y dando lugar a los diferentes tipos de lesión periapical.
La primera respuesta a nivel vascular es una rápida vasoconstricción, seguida casi inmediatamente por una vasodilatación, dando lugar a una acumulación de glóbulos rojos en el centro del vaso, y a una migración de leucocitos a las áreas periféricas, adhiriéndose a las paredes vasculares. Esto provoca la formación de pequeñas fisuras en el endotelio del vaso, induciendo una extravasación de plasma hacia el tejido conectivo; se produce un edema, el cual aumenta la presión local y comprime las terminaciones nerviosas causando dolor.
La consecuencia final del proceso inflamatorio es un infiltrado que contiene linfocitos, macrófagos y células plasmáticas. En la fase aguda de la inflamación, un exudado se produce como respuesta a la agresión de la pulpa y el tejido periapical, con predominio de neutrófilos polimorfonucleares. Una vez que la inflamación ha alcanzado la etapa crónica, el huésped responde con una proliferación de células nuevas, vasos y fibras, en un intento de reparar la lesión, resultando en la formación de un tejido nuevo, conocido como tejido de granulación.
El intento del huésped para regenerar y reparar el tejido dañado está comprometido por la presencia de contaminación bacteriana, esto se convierte en un proceso crónico a menos que un tratamiento clínico adecuado para eliminar los agentes infecciosos se lleve a cabo.
Tipos de Lesiones Periapicales Crónicas
Después de la fase aguda, la lesión periapical podría reaparecer, dando lugar a una de las tres formas crónicas: periodontitis periapical crónica (granuloma periapical), quiste radicular o tejido de cicatrización.
Periodontitis Periapical Crónica (Granuloma Periapical)
La periodontitis periapical crónica (granuloma periapical) es una masa localizada de tejido inflamatorio crónico, con infiltrado inflamatorio agudo que contiene macrófagos y células polimorfonucleares; y infiltrado inflamatorio crónico que contiene linfocitos B y T. La prevalencia de granuloma apical, observado en las diferentes series, varía entre el 9,3% y el 87,1%.
En la periodontitis periapical crónica, es común encontrar nidos de epitelio, formado por restos celulares epiteliales de Malassez, que tienen una capacidad latente para crecer. Leonardi et al. (7), examinados diecisiete granulomas periapicales, encontraron restos celulares epiteliales de Malassez asociados con células inflamatorias o hebras epiteliales en diez. Las células epiteliales están normalmente ordenadas en capas formando pequeñas islas, hebras y/o trabéculas de varios grosores.
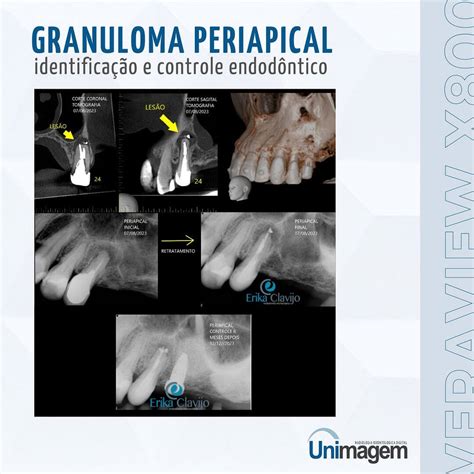
Quiste Radicular
Son quistes que derivan de los restos epiteliales del ligamento periodontal (restos de Malassez) que inician su actividad al ser estimulados por un proceso inflamatorio, generalmente después de una necrosis pulpar.
Se desarrollan cuando se produce inflamación pulpar en la región periapical o lateral radiculares, o bien tras la formación de un granuloma apical o lateral. Cuando en un granuloma existen restos epiteliales de Malassez y estos son estimulados por un proceso inflamatorio, se inicia su proliferación hasta lograr delimitar una cavidad quística epitelial. Es el quiste más frecuente de los maxilares, representan más del 50%. Se desarrollan sobre todo en la dentición permanente, en los dientes temporales son muy infrecuentes, ya que suponen solamente del 0,5 al 3,3% del total de los quistes radiculares.
Según Mass et al. (8) es posible que la prevalencia de los quistes en dientes deciduos sea mayor que la documentada, porque generalmente se resuelven después de la extracción del diente. Además las infecciones pulpares y radiculares de los dientes primarios tienden a drenar más rápidamente, mediante un trayecto fistuloso o a través de la encía, causando menos síntomas lo que implica que muchas veces no sean tratados ni diagnosticados.
Los resultados obtenidos con las técnicas tintoriales convencionales parecen confirmar la hipótesis patogénica de que los restos epiteliales de Malassez proliferan ante un estímulo inflamatorio, desarrollándose posteriormente un quiste radicular. Para la OMS (1) son más frecuentes en los hombres que en las mujeres.
🦷Como analizar una Radiografía periapical⚕️
Fisuras Labiopalatinas y su Análisis Cefalométrico
El grupo Complutense de investigación 920202, en colaboración con varios facultativos de ocho hospitales diferentes de toda España, ha publicado un estudio que analiza la morfología craneofacial de 83 pacientes adultos que nacieron con distintos tipos de fisuras labiopalatinas.
El trabajo, publicado en la revista Scientific Reports, concluye que las características y el tipo de fisura parecen ser los principales factores determinantes de las alteraciones del crecimiento craneofacial a largo plazo. En cualquier caso, se necesitan más investigaciones de tipo prospectivo para delinear claramente los efectos de los diferentes tratamientos en los pacientes fisurados.
Impacto en el Desarrollo Craneofacial
La investigación pone de relieve las «importantes alteraciones del crecimiento descritas en pacientes fisurados». Para tratar de examinar la morfología y las dimensiones craneofaciales y palatinas, los pacientes fueron clasificados en cuatro grupos en función de su tipo de fisura:
- Solo labiales (n = 6).
- Fisuras de labio y paladar de un solo lado (n = 37).
- Fisuras de labio y paladar bilaterales (n = 16).
- Fisuras palatinas aisladas (n = 24).
Los resultados se analizaron estadísticamente. Mostraron alteraciones craneofaciales en todos los grupos salvo en el que estaba formado exclusivamente por fisuras labiales aisladas. Las alteraciones observadas en el paladar, el maxilar y la mandíbula afectaban directamente a la apariencia facial.
Desde hace más de dos décadas, el grupo Complutense de investigación 920202 trabaja con el reto de mejorar la calidad de vida de los bebés con fisura palatina.
Causas y Tratamiento de las Fisuras
La boca y la cara comienzan a formarse en las primeras semanas del desarrollo intrauterino. Cuando el embrión apenas mide 2-3 milímetros, en la cabeza crecen varias prominencias que se fusionan entre sí para formar la nariz, los labios, las mejillas o el paladar como si de un puzle se tratase. Si esto fracasa pueden producirse distintos tipos de fisuras o hendiduras, siendo las más habituales las que afectan al labio (labio leporino) o al paladar (paladar hendido), cuya incidencia global se estima en 1 de cada 700 recién nacidos.
Aproximadamente un 40% de todas las fisuras orofaciales involucra únicamente al paladar. Esto significa que el techo de la boca no se cierra dentro del útero y, al nacimiento, aparece fisurado.
Las fisuras suelen corregirse quirúrgicamente a temprana edad, pero los pacientes a menudo precisan varias cirugías y tratamientos intensivos de logopedia y ortodoncia. Las fisuras pueden aparecer en cualquier mamífero y se cree que han existido siempre. Por ello, el ser humano lleva siglos tratando de explicar sus porqués. Actualmente, las fisuras son consideradas defectos complejos en los que no se terminan de comprender bien sus causas.
Entre los factores ambientales se han señalado numerosas sustancias tóxicas (tabaco, drogas, alcohol, etc.), carencias alimentarias y algunos fármacos. También distintas circunstancias relacionadas con la salud de los progenitores.
Los trabajos de investigación del grupo Complutense 920202 han contribuido a demostrar el papel crucial que juega el factor de crecimiento transformador beta 3 (TGF-β3) en el cierre del paladar. Además, varios investigadores de este grupo, en colaboración con otros profesores de la Universidad CEU-San Pablo, han contribuido también a perfilar la importancia del ácido fólico (vitamina del grupo B) en la alimentación de las madres gestantes para la prevención de las fisuras y otras malformaciones craneofaciales.
Análisis Cefalométrico de Pacientes con Fisuras Labiopalatinas
Se trazaron y evaluaron los valores cefalométricos de 26 cefalometrías laterales y 26 cefalometrías posteroanteriores de pacientes adultos portadores de fisuras labiopalatinas con edad mayor de 18 años que terminaron su tratamiento ortopédico, ortodóncico y quirúrgico durante la infancia y la adolescencia desde el año de 1969 hasta 1985. Estas radiografías se tomaron entre el año de 1995 al 2002. Se analizaron los siguientes valores cefalométricos:
Mediciones Cefalométricas Laterales
- Ángulo SNA
- Ángulo SNB
- Ángulo ANB
- Ángulo Go-Gn-SN
- Profundidad facial
- Eje facial
- Cono facial
- Ángulo del plano mandibular
- Profundidad maxilar
- Plano palatino
- Deflexión craneal
- Longitud craneal anterior
- Altura facial posterior
- Posición de la rama
- Localización del porión
- Arco mandibular
- Longitud del cuerpo
- Convexidad facial
- Altura facial inferior
- Posición del molar superior
- Protrusión del incisivo inferior
- Protrusión del incisivo superior
- Inclinación del incisivo inferior
- Inclinación del incisivo superior
- Overjet o sobremordida horizontal
- Overbite o sobremordida vertical
Mediciones Cefalométricas Posteroanteriores
- Ángulo interincisivo
- Inclinación del plano oclusal
- Anchura intermolar
- Anchura intercanina
- Línea media de la dentadura
- Anchura maxilomandibular
- Anchura nasal
- Anchura maxilar
- Anchura mandibular
- Anchura facial
- Línea media dentaria a línea media maxilomandibular
- Inclinación del plano oclusal
- Relación molar a ambos maxilares
- Línea media maxilomandibular
Resultados del Análisis Cefalométrico
De los 26 pacientes que recibieron tratamiento ortopédico, ortodóncico y quirúrgico durante su infancia y adolescencia, 13 fueron de sexo masculino y 13 de sexo femenino, con un rango de edad entre los 19 años 7 meses y 39 años y promedio de 29 años un mes, ocho presentaban fisura labiopalatina completa unilateral derecha, 12 fisura labiopalatina completa unilateral izquierda y 6 presentaban fisura completa bilateral.
Al final del tratamiento 15 de los 26 pacientes presentaban un patrón de crecimiento normal o mesofacial, con un eje facial adecuado (57.69%, promedio 88.61°) y un ángulo de plano mandibular normal (55.17%, promedio 26.42°) y 11 pacientes presentaban patrón de crecimiento dolicofacial por la disminución del eje facial (42.30%, promedio 80.8°) y el ángulo del plano mandibular abierto (41.38%, promedio 36.62°). En 18 pacientes presentaron retrusión maxilar (promedio de profundidad maxilar 82.83°) y en ocho su posición fue adecuada (promedio de profundidad maxilar 89.56°). La longitud craneal anterior fue normal en la mayoría de los pacientes (51.72%, promedio de 73.2mm).
La mayoría de los pacientes (93.10%, promedio de altura maxilar 64.69°) mostraron crecimiento vertical excesivo del complejo nasomaxilar y el 82.76% (promedio de plano palatino 10.55°) de los pacientes presentaron rotación de la parte posterior de este complejo en sentido contrario a las manecillas del reloj. Sin embargo, este aumento de la dimensión vertical no afectó la altura del tercio inferior por lo que el 57.69% (promedio 49°) de los pacientes presentaron altura facial inferior adecuada. En nueve de los 26 pacientes se encontró la altura facial inferior aumentada (34.61%, promedio 54.5°). El 57.69% (promedio de ANB es -1°) de los pacientes presentó relación maxilomandibular clase III esquelética como consecuencia de la retrusión maxilar predominante.
| Parámetro | Porcentaje | Promedio |
|---|---|---|
| Patrón de Crecimiento Mesofacial | 57.69% | Eje Facial: 88.61° |
| Patrón de Crecimiento Dolicofacial | 42.30% | Eje Facial: 80.8° |
| Retrusión Maxilar | 69.23% | Profundidad Maxilar: 82.83° |
| Crecimiento Vertical Excesivo del Complejo Nasomaxilar | 93.10% | Altura Maxilar: 64.69mm |
| Relación Maxilomandibular Clase III | 57.69% | ANB: -1° |
tags: #fisura #dental #radiografia