La presencia de pus en la encía es un signo claro de que existe algún tipo de problemática de salud bucal. Es importante entender por qué se acumula el pus en la encía y cuáles son las causas más comunes.
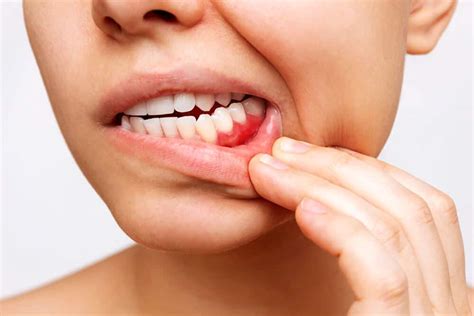
Causas Comunes de la Acumulación de Pus
En primer lugar, es importante entender qué es el pus y por qué se acumula en la encía. El pus es una acumulación de glóbulos blancos, bacterias y tejido muerto que se forma como respuesta a una infección.
Periodontitis
La causa más común de la acumulación de pus en la encía es la periodontitis. En el caso de la enfermedad periodontal, esta provoca que la encía se separe del diente, creando bolsas periodontales.
En estas bolsas, se acumulan placa y sarro, causando una infección continua. La presencia de “bolsas” con cálculo, sarro y bacterias origina un exudado inflamatorio en su interior cuyo orificio de drenaje se puede cerrar.
Abscesos Dentales
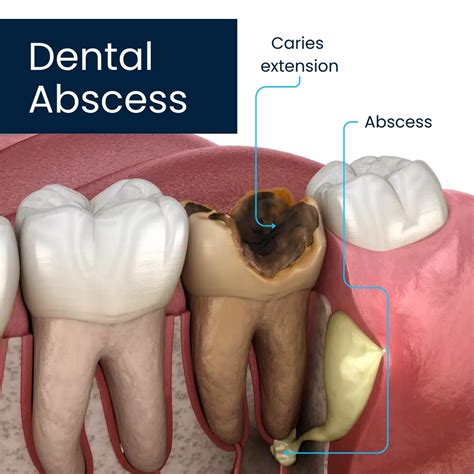
Otra causa común de la presencia de pus en la encía son los abscesos dentales. El absceso dental es una pequeña bolsa de pus que crece alrededor de un diente o encía causado por una infección bacteriana del diente.
En este caso, la infección se localiza en el diente o en el tejido que lo rodea. Si la caries no se trata, puede progresar hasta llegar a afectar el nervio del diente. Cuando esto sucede, las bacterias pueden llegar al tejido que rodea el diente, creando un absceso dental.
Un absceso dental (comúnmente conocido como flemón) es la acumulación de pus y bacterias causada por una infección bacteriana alrededor de un diente.
Los motivos por los que aparece un absceso dental son diversos. Caries que no han sido tratadas, una pieza dental fracturada o una enfermedad periodontal son algunas de las principales causas. Sin embargo, entran en juego otros factores según el tipo de absceso que se produzca.
Los abscesos gingivales, por ejemplo, suelen venir derivados de una infección en el espacio interproximal, entre el diente y la encía, a causa de quedar atrapados restos de alimentos. Por otro lado, un absceso dental o periapical suele originarse cuando las bacterias invaden la parte más profunda de la pieza dental, por medio de una grieta o caries, y se extienden hasta la raíz.
Además de las causas mencionadas, existen otros factores que pueden contribuir a la formación de abscesos dentales:
- Las fisuras y fracturas dentales.
- El empaquetamiento de comida.
- La erupción de las “muelas del juicio”.
😲😱 Absceso dental: Causas y tratamiento | ¿Cómo desinflamar Absceso Dental? | Infecciones dentales
Síntomas Asociados
Es importante estar atento a los síntomas que pueden indicar la presencia de un absceso dental. ¿Sientes algunos de estos síntomas? ¿Tienes un flemón dental?
El dolor intenso y constante en nuestra boca o dientes siempre es una señal de alerta. Este será uno de los primeros síntomas. Además, vendrá acompañado por lo general de sensibilidad dental, fiebre e hinchazón en la zona afectada.
Otros de los signos que nos advertirán de la presencia de un absceso dental será el mal sabor de boca y la aparición de un bulto o fístula en el área de la infección que en algunos casos puede llegar a supurar. Un bulto rojo e hinchado.
¿Has notado un dolor intenso en tus encías, como si algo estuviera presionando desde dentro, y al mirarte al espejo ves una hinchazón rojiza?. Imagina una bolsita de pus escondida entre tu encía y el diente, como un globo que se infla poco a poco y presiona todo a su alrededor. Eso es, básicamente, un absceso periodontal.
Si experimentas dos o más de estos síntomas, ¡no esperes! El absceso periodontal no surge de la nada. Detrás de él hay factores que, en muchos casos, podrías prevenir con cuidados básicos.
Tratamientos Disponibles
El tratamiento dependerá de la causa subyacente y la gravedad de la lesión. Una vez determinado que se trata de un absceso dental es necesario poner tratamiento para eliminar la infección.
Enfermedad de las Encías
En el caso de la enfermedad de las encías, el tratamiento puede incluir la limpieza profunda de los dientes y las raíces, conocida como raspado y alisado radicular.
Abscesos Dentales
Con los abscesos dentales, el tratamiento puede variar. En algunos casos, podemos realizar un drenaje del pus para aliviar el dolor y reducir la presión. También, realizar un tratamiento endodóntico, también conocido como endodoncia, tratamiento de conductos del diente, con el objetivo de limpiar el nervio infectado y obturarlo.
Este tratamiento quirúrgico se trata de hacer una pequeña incisión en el absceso dental para que drene el pus y después limpiar la zona con solución salina. En casos más extremos donde el diente se ha visto afectado negativamente y no se pueda salvar, lo recomendable es extraer la pieza dental y drenar el absceso hasta eliminar la infección.
El tratamiento puede incluir drenaje del pus, limpieza profunda, endodoncia, cirugía periodontal o extracción del diente.
Medidas Adicionales
- Para aliviar de forma temporal los síntomas, te recomendamos enjuagarte la boca con agua tibia y sal para ayudar a reducir la inflamación.
- Una buena manera de reducir la inflamación y el dolor es colocar una bolsa de hielo en la zona afectada. También se puede tomar un antiinflamatorio para aliviar el dolor.
- Antibióticos.
Cuándo Buscar Ayuda Urgente
Si tienes fiebre e hinchazón en el rostro, dificultad al tragar o respirar y no puedes localizar al dentista, acude a un hospital de urgencias.
Prevención
Es imprescindible tener en cuenta la importancia de tratar a tiempo un absceso dental. En caso contrario, la infección podría extenderse y conllevar severas complicaciones.
La mejor forma de prevenir un absceso dental es realizar revisiones periódicas en el odontólogo. Por ello, cuidar tu higiene bucal así como mantener una dieta equilibrada son aspectos fundamentales para tener una buena salud dental, tanto en adultos como en niños.
Asimismo, te aconsejamos realizar revisiones dentales periódicas en las que comprobar el buen estado de tus dientes y encías.
Complicaciones de un Absceso Dental No Tratado
A menudo subestimamos un pequeño rasguño, pero nunca debemos hacer lo mismo cuando se trata de un dolor de muelas o un absceso dental. Si tienes un dolor de muelas punzante, nunca debes dudar en acudir al dentista, sobre todo si las encías ya están inflamadas. Una infección de la raíz del diente no tratada puede propagar la infección por todo el cuerpo y provocar problemas de salud más graves e incluso costarle la vida.
Ignorar un absceso dental puede causar la propagación de la infección a la mandíbula, cuello o incluso al resto del cuerpo. Conozca más sobre la gravedad de un absceso dental no tratada comprobando las causas y cómo se extiende por todo el cuerpo.
Efectos de la Propagación de la Infección
Una vez que las bacterias causantes de la enfermedad de un absceso dental entran en el torrente sanguíneo, pueden surgir varias condiciones de salud. Nuestro cuerpo reacciona de forma diferente cuando es atacado por bacterias y virus. Mientras que algunas personas sanas pueden salir indemnes de las infecciones dentales no tratadas, otros pacientes pueden sufrir las siguientes afecciones:
- Infección ósea: El primer objetivo de las bacterias cerca del diente infectado son los huesos que lo rodean, incluido el hueso de la mandíbula. La infección ósea u osteomielitis es la inflamación de la médula ósea o del hueso debido a la infección bacteriana que corrió por el torrente sanguíneo.
- Infección de los vasos sanguíneos de los senos paranasales: La trombosis del seno cavernoso es una infección de los vasos sanguíneos de los senos paranasales que da lugar a un coágulo de sangre en la base del cerebro.
- Infección de la piel y la grasa o celulitis: La celulitis es la infección de la capa interna de la piel junto a la grasa. La celulitis puede producirse en la cara, el pecho o el ano.
- Absceso parafaríngeo: El absceso parafaríngeo es la infección que se encuentra en la parte profunda del cuello, cerca del hueso hioides o del hueso cercano a la manzana de Adán.
- Sepsis o infección de la sangre: El efecto más letal de una infección de la raíz del diente no tratada es la sepsis. Se produce cuando la infección bacteriana se ha extendido por todo el torrente sanguíneo y el sistema inmunitario desencadena una inflamación en todo el sistema que puede romper los órganos y bloquear las arterias.
Higiene Bucal Diaria
La higiene bucal deficiente, una dieta alta en alimentos azucarados y carbohidratos refinados son condiciones que pueden llevar a un paciente a tener una infección bucal. Es fundamental mantener una buena higiene bucal diaria, que incluya:
- Cepillado dental adecuado.
- Uso de hilo dental.
- Irrigador bucal.

Gingivitis y su Relación con el Sangrado de Encías
Cuando de repente descubres unas marcas rojas tras morder una jugosa manzana, te sobresaltas: te sangran las encías. El término técnico para la inflamación de las encías es gingivitis. Se trata de una infección de las encías por gérmenes de la cavidad bucal.
Desarrollo de la Gingivitis
Así es como se desarrolla normalmente la inflamación de las encías: Si los dientes y los espacios interdentales no se limpian a fondo y con regularidad, se acumula placa, sobre todo en la línea de las encías. Las bacterias y otros gérmenes pueden propagarse y multiplicarse maravillosamente en esta placa. A continuación, atacan las encías.
La gingivitis aguda no es peligrosa y suele curarse al cabo de unos días. De hecho, es muy frecuente. Sin embargo, no debe tomarse la gingivitis a la ligera. Si no se trata y se convierte en una inflamación crónica de las encías, puede tener graves consecuencias. Las bacterias pueden seguir propagándose. Se forman bolsas en las encías en las que las bacterias pueden asentarse aún más fácilmente. Las encías se retraen y dejan al descubierto los cuellos de los dientes.
Bolsas Periodontales
Una bolsa periodontal se produce cuando las encías ya no están bien adheridas a la raíz del diente, sino que se han aflojado. Cuanto más profunda es una bolsa periodontal, más fácil es que las bacterias se instalen en ella y agraven la inflamación.
Los dentistas pueden determinar la profundidad de las bolsas de las encías con una sonda. Si los dientes, las encías y el periodonto están sanos, la sonda tocará el hueso después de sólo uno o dos milímetros. En caso de inflamación aguda de las encías, este valor es de hasta 3,5 milímetros, ya que las encías están inflamadas. En el caso de una periodontitis grave con recesión ósea y de las encías, las bolsas de las encías pueden tener incluso más de 10 milímetros de profundidad.
Gingivitis vs. Periodontitis
La inflamación relativamente inofensiva de las encías, la gingivitis, se confunde a menudo con la periodontitis, mucho más grave. La gran diferencia: En la gingivitis, la inflamación sólo afecta a las encías. En la periodontitis, la inflamación se extiende también a los huesos. No sólo se retraen las encías, sino también los huesos maxilares.
La pérdida de dientes no es la peor consecuencia de la periodontitis. Las bacterias pueden entrar en el torrente sanguíneo a través de las encías y llegar así también al corazón y al cerebro. Como la gingivitis suele ser una infección bacteriana, también es contagiosa y puede transmitirse a través de la saliva.
Signos de Gingivitis
El primer signo suele ser el sangrado de las encías: Cuando te cepillas los dientes, la pasta que escupes no es blanca, sino de color rojizo. Morder una manzana deja un regusto metálico y marcas rojas. Y cuando te limpias entre los dientes, te sale sangre aunque no hayas apretado fuerte con el cepillo interdental ni te hayas resbalado con la seda dental. Si luego observas la zona sangrante, verás que las encías están rojas e inflamadas.
La gingivitis aguda no suele causar dolor y desaparece por sí sola en una o dos semanas si durante este tiempo se presta especial atención a un cuidado dental minucioso. Si no ha desaparecido, los médicos hablan de gingivitis crónica, que también puede causar dolor. La gingivitis no provoca necesariamente el sangrado de las encías.
Factores de Riesgo para la Gingivitis
Pero, ¿cuáles son las causas de la gingivitis? La amarga verdad es que la causa más grave, con diferencia, es un cepillado dental inadecuado. Nuestra cavidad bucal es un auténtico biotopo para innumerables bacterias que se alimentan de restos de comida. Cuantos más restos de comida dejemos en la boca, más rápido se propagarán las bacterias.
Producen una denominada biopelícula que cubre los dientes y la línea de las encías. Las bacterias están bien protegidas de las defensas del sistema inmunitario y pueden multiplicarse a las mil maravillas. Si esta placa no se elimina a fondo dos veces al día con un cepillo de dientes, las bacterias toman el control y segregan productos metabólicos, ácidos y toxinas que atacan las encías.
El surco -un surco de uno a dos milímetros de profundidad en la unión entre el diente y la encía- es especialmente susceptible a este ataque bacteriano. Esto se debe a que el diente no está firmemente unido a las encías en este punto. Si no eliminas la placa con regularidad, los minerales de la saliva se acumulan y la endurecen hasta formar sarro.
Cepillado Dental Correcto
Quien piense que está haciendo algo bueno al lavarse los dientes con todas sus fuerzas, lamentablemente se equivoca. A la hora de cepillarse los dientes correctamente rigen dos principios: a fondo y con suavidad. Si se cepilla con un cepillo duro, se corre el riesgo de herir las encías. Si las bacterias se propagan por la herida, la inflamación de las encías es inevitable. Además, los cepillos duros no pueden eliminar la placa por completo, ya que las cerdas son demasiado rígidas.
Además, los cepillos duros no pueden eliminar la placa por completo, ya que las cerdas son demasiado rígidas. También puedes lesionarte las encías con el hilo dental. Si tiras del hilo por una zona estrecha con demasiada presión, a menudo puedes cortarte accidentalmente las encías con toda la fuerza.
Otros Factores de Riesgo
La inflamación de las encías también puede producirse después de un tratamiento dental importante, como tras una operación de muela del juicio o un tratamiento de conducto, si las bacterias penetran en la herida relativamente grande. Ciertos medicamentos también pueden favorecer la inflamación de las encías.
En casos excepcionales, puede producirse una infección aunque te cepilles bien los dientes. Cuando un virus herpes es la causa de la inflamación de las encías, ésta se vuelve especialmente dolorosa: aparecen pequeñas ampollas o pequeñas llagas amarillas o blancas en el interior de la boca.
Enfermedades Sistémicas y Hormonas
En algunas personas, las encías empiezan a sangrar incluso con una ligera acumulación de placa; otras no tienen problemas de encías ni siquiera con una gran acumulación de sarro. Esto puede deberse a una predisposición hereditaria. Ciertas enfermedades favorecen el desarrollo de la gingivitis. En aproximadamente una cuarta parte de los niños que padecen leucemia, la inflamación de las encías es el primer signo.
Cuando el equilibrio hormonal está alterado, esto repercute en el riego sanguíneo de las encías. La inflamación de las encías es especialmente frecuente durante el embarazo, la pubertad, la menopausia y la menstruación.
Estilo de Vida y Gingivitis
Fumar dificulta la circulación sanguínea. El estrés y la tensión mental afectan a todo el organismo, ya que disminuyen las defensas inmunitarias y facilitan la propagación de la inflamación, lo que también es aplicable a la gingivitis.
Si la boca parece reseca, la gingivitis lo tiene fácil. Esto se debe a que falta el efecto antibacteriano de la saliva, que protege de los gérmenes no sólo los dientes, sino también las encías y la mucosa bucal.
Diagnóstico de la Gingivitis
Si su gingivitis no mejora, debe acudir al dentista al cabo de una semana como máximo para que la revise y prevenir posibles daños consecuentes causados por la periodontitis. Por lo general, su dentista puede reconocer la gingivitis a simple vista. Para comprobar si existe riesgo de periodontitis, el dentista mide el surco -la ranura entre el diente y la encía- con una sonda.
Lo ideal es que este surco tenga menos de tres milímetros de profundidad. El dentista puede solicitar otros exámenes: Una radiografía de la mandíbula muestra si el hueso ya se ha roto por la periodontitis. Un análisis de saliva proporcionará información sobre el tipo de bacterias que causan la inflamación de las encías.
Tratamiento de la Gingivitis
En caso de gingivitis, lo más importante es un cuidado dental exhaustivo. Aunque sea desagradable e incluso pueda sangrar, una limpieza dental a fondo es una prioridad absoluta y el mejor remedio contra la gingivitis bacteriana. La inflamación aguda de las encías desaparecerá por sí sola. Sin embargo, hay algunas cosas importantes que debes tener en cuenta para evitar daños mayores en las encías.
Cepillarse los dientes no debe ser una molestia, aunque se padezca gingivitis. Durante la gingivitis, cepíllate los dientes como de costumbre dos veces al día durante unos tres minutos, idealmente después del desayuno y justo antes de acostarte.
Cepillo Dental para Gingivitis
Si sus encías ya están inflamadas e irritadas, debería utilizar un cepillo especialmente suave. Así evitarás lesiones adicionales en las encías, recesión gingival y dolor al cepillarte los dientes. El hecho es que cuanto más densamente esté cubierto de cerdas el cabezal de un cepillo de dientes, más finas y suaves tendrán que ser.
Evite los dentífricos con agentes blanqueadores agresivos, abrasivos para el esmalte e ingredientes como el SLS (laurilsulfato sódico). Este ingrediente activo es responsable de una fuerte formación de espuma, pero se sospecha que irrita y reseca la mucosa bucal.
Enjuagues Bucales y Limpieza Interdental
A la placa dental le gusta especialmente acumularse entre los dientes. Es el caldo de cultivo ideal para las bacterias, que también atacan desde allí a las encías. Se ha demostrado científicamente que los cepillos interdentales limpian mejor los espacios interdentales que la seda dental.
El estándar de oro para tratar la inflamación de la boca es el principio activo clorhexidina, que en términos sencillos mata todas las bacterias de la cavidad bucal. La clorhexidina está disponible en forma de colutorios, pomadas o geles, que le recomendará su dentista.
Lamentablemente, el cepillado minucioso de los dientes por sí solo no puede eliminar toda la placa bacteriana, sobre todo si no siempre se ha tomado muy en serio la higiene bucal y ya se ha formado sarro. Para que la inflamación de las encías se cure lo antes posible, un dentista debe eliminar la placa dura como una roca que alberga bacterias utilizando un equipo especial.
Agujeros en las Encías
Un agujero en la encía es una apertura o lesión en el tejido de las encías. Puede manifestarse como una pequeña abertura o como una lesión más extensa. Estos agujeros pueden ser dolorosos y, en algunos casos, pueden provocar sangrado. Hay varias causas posibles para la aparición de un agujero en la encía.
Síntomas de Agujeros en las Encías
Los agujeros en las encías pueden presentar varios síntomas, y es importante estar atento a ellos. Si sospechas que tienes un agujero en la encía, es importante acudir a un dentista para un diagnóstico preciso.
Tratamiento de Agujeros en las Encías
En cuanto al tratamiento, dependerá de la causa subyacente y la gravedad de la lesión. Mantener una buena salud bucal no solo es importante para tener una sonrisa bonita, sino también para el bienestar general. Los problemas en las encías, como los agujeros, pueden estar asociados con enfermedades sistémicas, como enfermedades cardíacas y diabetes.
Prevención de Agujeros en las Encías
La prevención es fundamental para evitar los agujeros en las encías:
- Evita el cepillado agresivo: Cepillar los dientes con demasiada fuerza puede dañar las encías.
- No ignores los signos de problemas en las encías: Si notas sangrado, hinchazón o dolor en las encías, no los ignores.
- Visita al dentista de forma regular: Es importante visitar al dentista de forma regular, al menos cada seis meses, incluso si no presentas síntomas evidentes de problemas en las encías.
Conclusión
La salud bucal es fundamental para mantener un bienestar general. Los abscesos dentales y la gingivitis son problemas comunes que pueden causar dolor y complicaciones graves si no se tratan a tiempo. Mantener una buena higiene bucal, visitar al dentista regularmente y seguir las recomendaciones de tratamiento son clave para prevenir y tratar estas afecciones.
| Problema | Causas Comunes | Síntomas | Tratamiento | Prevención |
|---|---|---|---|---|
| Absceso Dental | Caries no tratadas, fracturas dentales, enfermedad periodontal | Dolor intenso, sensibilidad dental, fiebre, hinchazón, mal sabor de boca | Drenaje del pus, endodoncia, extracción dental | Revisiones periódicas, higiene bucal adecuada |
| Gingivitis | Acumulación de placa, higiene oral deficiente, cambios hormonales | Enrojecimiento, hinchazón, sangrado al cepillarse, mal aliento | Limpieza dental profesional, enjuagues bucales antimicrobianos | Cepillado adecuado, uso de hilo dental, dieta equilibrada |