Las lesiones de furca que afectan a dientes multirradiculares pueden ser tratadas desde diferentes enfoques quirúrgicos. Estos enfoques incluyen la plastia, tunelización y radectomía, así como también con raspado y alisado radicular y técnicas regenerativas, con la extracción como última opción, en función del grado de lesión que presenten.
Un cuidadoso diagnóstico es un prerrequisito para un apropiado plan de tratamiento y una adecuada toma de decisiones. La decisión acerca de una modalidad de tratamiento específico en lesiones de furcación asociadas a periodontitis depende de varios factores: edad del paciente, condiciones sistémicas, forma de expresión de la enfermedad periodontal, diente afectado, grado de afectación de la furca y papel del diente implicado en el plan de tratamiento.
Otros factores como la morfología de la raíz y del diente, la relación anatómica y topográfica entre las diferentes raíces, la morfología de la lesión ósea, la inserción periodontal remanente alrededor de cada raíz y su movilidad esperada, así como la experiencia y la habilidad del operador tienen que ser tenidos en consideración.
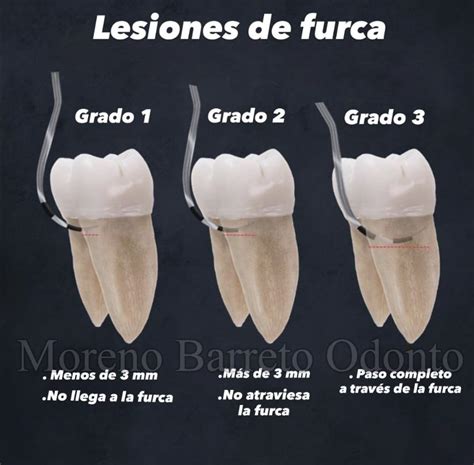
Lesión de Furca.
Terminología Anatómica de la Furca Dental
El complejo radicular es la parte del diente que se localiza apical al límite amelocementario (LAC) y que suele estar cubierto por cemento. Este complejo radicular puede dividirse en dos partes: el tronco y el cono radicular.
El tronco radicular es la región no dividida de la raíz cuya distancia está definida por la separación entre el LAC y la furcación. La unidad morfológica constante del complejo radicular es el cono radicular.
Los diversos conos radiculares pueden separarse a cierto nivel, de tal forma que la furcación es la parte del complejo radicular que se localiza entre los conos radiculares separados o raíces, y el área de transición entre la porción dividida y la no dividida la entrada de la furcación.
El fórnix es el techo de la furcación. El grado de separación es el ángulo de separación entre las dos raíces. Y la divergencia la separación entre las dos raíces, que suele aumentar en dirección apical.
Los conos radiculares pueden aparecer fusionados lo que supone un mayor riesgo de pérdida de inserción en pacientes con enfermedad periodontal. El coeficiente de separación es la longitud de los conos radiculares en relación a la longitud de todo el complejo radicular.
Anatomía y Morfología de la Furca
Es necesario un conocimiento adecuado de la anatomía radicular de los dientes multirradiculares a la hora de realizar un diagnóstico acertado y un apropiado plan de tratamiento de esos dientes. La furcación es "el área anatómica de un diente multirradicular donde las raíces se separan" y una invasión de furca hace referencia a "la resorción patológica del hueso dentro de la furcación".
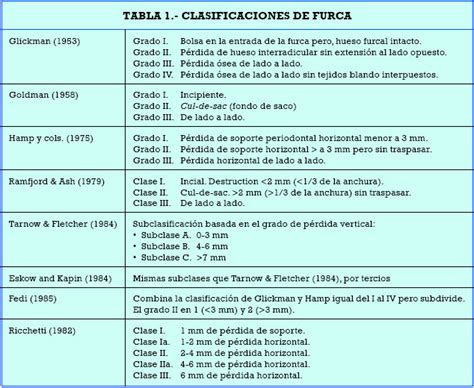
Se han descrito múltiples clasificaciones de las lesiones de furca de acuerdo a la profundidad de sondaje horizontal y vertical. Las clasificaciones más comúnmente utilizadas aparecen en la tabla 1.
292 Tratamiento Regenerativo de la involucración de la Furca con Emdogain
Molares Superiores
El primer molar superior es mayor que el segundo y, a su vez, mayor que el tercero. Suele tener tres raíces: la mesiovestibular, la distovestibular y la palatina.
Entre el 58% y el 49% del todas las furcas presentan una entrada de <0,75 mm de diámetro. La entrada de la furca mesial es más estrecha que las furcas mesial y distal.
El tronco radicular tiene una altura media de 3 mm, siendo 3,5-3,6 mm en mesial, 3,5-4,2 mm en vestibular, y 4,1-4,8 mm en distal. El grado de separación es aproximadamente 2/3 a 3/4 para las raíces vestibulares, y lo mismo nos encontramos para las mesiales y palatinas.
El mayor grado de divergencia lo encontramos entre las raíces vestibulares y palatina y el menor entre las dos raíces vestibulares. Otro factor importante es la presencia de concavidades, que en esta clase de molares suele estar presente en la cara distal de la raíz mesiovestibular con una profundidad media de 0,35 mm.
Entre los primeros y los segundo y terceros molares superiores podemos encontrar algunas diferencias que debemos tener en cuenta. Los segundos molares presentan en muchas ocasiones tres raíces aunque es fácil encontrarnos variantes de dos o incluso una sola raíz. Y estas variantes son más frecuentes incluso para los terceros molares.
El grado de separación y el grado de divergencia son menores en los segundos molares y aun menor para los terceros. Los troncos radiculares cortos son más comunes en vestibular, mientras que los largos son más frecuentes en mesial en ambos molares maxilares.
Aun que en los segundos molares es más común encontrarse troncos radiculares largos que en los primeros molares. Los troncos largos están asociados a raíces cortas.
Molares Inferiores
El primero molar inferior es de mayor tamaño que el segundo y este, a su vez, de mayor tamaño que el tercero. El primer molar mandibular tiene dos raíces claramente separadas, una mesial y otra distal inclinadas a distal.
Ambas raíces tienen forma de "reloj de arena" desde el punto de vista transversal. Estas depresiones presentan una profundidad de 0,5-0,7 mm la mesial y 0,3-0,5 mm la distal.
Estos dientes presentan dos entradas de furca. La lingual está localizada más apical que la vestibular. El tronco radicular es más corto por vestibular (2,8 mm) que por lingual (3,5 mm). Por esto, el fórnix de la furcación está inclinado en sentido vestibulolingual.
El grado de separación varía entre 2/3 y 4/5 y el grado de divergencia suele ser alto. Al igual que ocurría en los molares superiores podemos encontrar ciertas diferencias entre los primeros molares mandibulares y los segundos y terceros.
Aunque segundos y terceros molares inferiores también presentan dos raíces, una mesial y otra distal, el grado de separación disminuye desde el primer molar al segundo y el tercero, mientras que la altura del tronco radicular aumenta del primero al tercer molar. Estos molares tienen un grado de separación máximo de 0,5.
Premolares Superiores
En el 40% de los casos, los premolares superiores presentan dos conos radiculares, una vestibular y otra palatina. La superficie palatina de la raíz mesial tiene en un 60% de los casos una concavidad con una profundidad de 0,5 mm el grado de separación entre las dos raíces es de 0,5 o 0,7 mm y la entrada a la furca se encuentra a 8 mm del LAC.
Otras Variantes
El resto de los dientes de la dentición suelen ser unirradiculares aunque algunas variantes pueden aparecer los primeros premolares inferiores (10%) o segundos premolares (5%) o incluso en caninos mandibulares (5-6%).
Diagnóstico de las Lesiones de Furca
En la literatura nos encontramos con diferentes cifras en cuanto a la incidencia y prevalencia de las furcas. Esto puede ser debido, en parte, a la dificultad para alcanzar un apropiado diagnóstico de la presencia y la severidad de las lesiones de furcación.
Etiología y Factores Contribuyentes
Entre los factores etiológicos asociados con el desarrollo de defectos de furcación podemos encontrar los siguientes:
- Inflamación asociada a placa.
- Trauma oclusal.
- Patología pulpar.
- Fractura radicular vertical.
- Proyecciones de esmalte cervicales.
- Factores nutricionales.
- Factores iatrogénicos.
Clasificación de las lesiones de furca.
Diagnóstico Clínico
Una característica específica de las lesiones de furca es la aparición de una pérdida de inserción horizontal, que indica que la bolsa tiene ahora una extensión lateral. Por tanto, además del nivel de inserción vertical y el sondaje a hueso, en este tipo de lesiones mediremos el nivel de inserción horizontal.
Para el diagnóstico clínico de las lesiones de furca, la sonda periodontal tipo Nabers con incrementos de 3 mm proporciona una información válida y reproducible sobre el grado de invasión de tales furcas. El sondaje periodontal en áreas de furcación supone una serie de limitaciones diagnósticas.
Ross & Thompson, 1980, vieron que el examen clínico sólo detecta lesiones de furca en sólo el 3% de los molares maxilares y el 9% de los mandibulares. La combinación de este examen clínico con el uso de radiografías mejora la detección de furcas en el 65% de los molares superiores, pero sólo un 23% de los inferiores.
Se ha visto que la medidas tomadas en el momento de la cirugía indican que las mediciones clínicas tienden a sobrestimar la verdadera profundidad del defecto. El acuerdo entre el sondaje vertical y horizontal con las medidas intraquirúrgicas es bastante mayor cuando empleamos sondaje a hueso bajo anestesia local.
Este sondaje a hueso muestra un resultado dentro de 2 mm de las mediciones intraquirúrgicas en el 88% de los casos. Los resultados de estudios como el de Mealey et al, 1994, demuestran que el sondaje a hueso bajo anestesia mejora de forma estadísticamente significativa la precisión diagnóstica de las lesiones de furca.
Diagnóstico Radiográfico
El uso de radiografías puede ayudar en el diagnóstico de los defectos de furcas pero son de limitado valor si se usan como una única herramienta diagnóstica. La radiografía es el único medio para determinar de una manera fiable la altura de la cresta ósea alveolar en relación a la longitud radicular.
Además, limitada aunque importante información puede ser extraída de las radiografías como son la anatomía y topografía radicular, número y forma de las raíces, grado de separación, divergencia de las raíces así como estructuras anatómicas y dientes vecinos.
Las radiografías periapicales y las aletas de mordida así como la panorámica son las más usadas para el diagnóstico de la patología periodontal. La comparación de radiografías estandarizadas permite la comparación de los niveles de hueso antes y después del tratamiento. Para ello, la radiografía de substracción digital será cada vez más ampliamente distribuida y aplicada en la práctica diaria.
Ross & Thompson establecieron que en los molares superiores a veces las furcas pueden no ser detectadas debido a la superposición de la raíz palatina. En estos casos proponen la realización de radiografías con una variación de la angulación del haz de rayos que nos permita una mejor visualización del área de la furca.
Las furcas son más frecuentemente encontradas en molares superiores a través de las radiografías, mientras que son más comúnmente encontradas en molares inferiores a través del examen clínico. Hoy en día cada vez es más frecuente la utilización de la tomografía computarizada como herramienta diagnóstica.
En el ámbito que nos ocupa, aunque este tipo de radiografías son mucho más precisas que la periapicales (con tendencia a infraestimar los datos) y la panorámica (que tiende a sobrestimar las imágenes), debido a la mayor radiación aplicada en cada exposición, y los elevados costes, las radiografías 3D son sólo utilizadas en el ámbito hospitalario.
Medidas Intraquirúrgicas
Tras la apertura del defecto, la adecuada eliminación del tejido de granulación y el cuidadoso desbridamiento de las superficies radiculares, la verdadera destrucción de los tejidos periodontales es más visible y, en muchas ocasiones, la decisión sobre el tratamiento definitivo so toma en este momento.
Pontoriero et al, 1989, diagnosticó clínicamente sólo 1 de 42 furca como grado III, y finalmente, en el momento de la cirugía se observó que todas ellas eran furcas "de lado a lado". El adecuado diagnóstico de las lesiones de furca es conseguido con el uso de una combinación de radiografías, sondaje periodontal con una sonda curva o tipo Nabers y sondaje a hueso.
Tratamiento Quirúrgico de las Lesiones de Furca
El tratamiento de un defecto en la región furcal en un diente multirradicular presenta el cumplimiento de dos objetivos:
- Eliminar la inflamación y proporcionar un ambiente que sea mantenible por el paciente y el clínico.
- Cuando sea posible, eliminar el defecto, o mejorar la arquitectura para facilitar el mantenimiento.
Con el fin de tratar estas áreas de difícil manejo, se ha estudiado un amplio rango de modalidades de tratamiento entre las cuales destacan: el desbridamiento mecánico quirúrgico y no quirúrgico, la plastia furcal, la tunelización, la hemisección, la resección radicular y los tratamientos regenerativos.
Según una revisión recientemente publicada (Huynh-Ba, Kuonen y cols., 2009), que analiza estudios con un mínimo de cinco años de seguimiento, la tasa de supervivencia a largo plazo de molares con afectación furcal varía según el tipo tratamiento.
En las lesiones de furcas de grado I el raspado y alisado radicular muestra buenos resultados mantenibles a largo plazo. En los estudios donde se analiza el tratamiento quirúrgico sin afectación dental se observa una gran variabilidad de los resultados con respecto a la tasa de supervivencia resultante de cada uno de ellos. Los valores más bajos son los del estudio de McFall y cols. en 1982 con un 43% y los mayores con un 96% (Svardstrom and Wennstrom, 2000).
Dentro de los estudios que analizan la tunelización, como opción de tratamiento, destacan los estudios de Hamp y cols., 1975 con un 57,1 %, el estudio de Little y cols., 1995, con un 89% y el estudio de Dannewitz y cols., con un 92,9%.
En relación a los estudios en los que se analiza la cirugía periodontal resectiva (resección radicular y/u odontosección) las tasas de supervivencia van de un 57,9% (Dannewitz, Krieger y cols., 2006) hasta un 98,4% (Carnevale, Pontoriero y cols., 1998). En la mayoría de estos estudios se evidencia que la principal causa de pérdida dentaria posterapéutica son las caries, los fracasos endodónticos y las fracturas radiculares.
Por último evaluando la tasa de supervivencia en estudios con un enfoque regenerativo. El estudio de Yukna y Yukna (1997) aborda el tratamiento regenerativo, de furcaciones de grado II mandibulares y maxilares, mediante un colgajo desplazado coronalmente junto con un injerto óseo, obteniendo tras un periodo de 6 años un 100% de supervivencia. En otros estudios el tratamiento de elección es la regeneración tisular guiada (RTG).
Los resultados obtenidos demuestran una tasa de supervivencia de un 100% a 5 años (Eickholz and Hausmann 2002), de un 98,1%, a 5 años en el de Dannewitz y cols. en 2006 y del 83,3% a 10 años en el de Eickholz y cols., 2006. Pese a la relevancia de los resultados encontrados en los estudios de regeneración en molares con afectación furcal, hay que considerar que en estos se utiliza como variable respuesta principal la tasa de supervivencia a medio-largo plazo.
Esta variable no aporta datos precisos en cuanto al tipo de cicatrización, característica de la inserción, grado de regeneración y estado clínico del diente tratado. "La terapia periodontal regenerativa tiene como objetivo, restaurar el aparato de soporte del diente que ha sido perdido por trauma o por enfermedad periodontal".
Definiendo regeneración periodontal verdadera a aquel procedimiento o técnica que conlleve a la formación de nuevo LP, nuevo cemento acelular y nuevo hueso con fibras conectivas insertadas evaluados histológicamente. El abordaje quirúrgico convencional y el raspado y alisado radicular acaban cicatrizando con un epitelio largo de unión.
Actualmente los procedimientos que han sido capaces de demostrar una regeneración periodontal verdadera son los injertos óseos autógenos, la regeneración tisular guiada (Nyman, Lindhe y cols., 1982), y las proteínas de la matriz del esmalte (EMD). El principal objetivo de cualquier tipo de terapia sobre las lesiones de furcación es obtener el cierre completo de las mismas; si esto no resulta posible se procuraría obtener como resultado posterapéutico una lesión más superficial (Sanz and Giovannoli, 2000) dirigiendo nuestros objetivos terapéuticos a obtener un relleno óseo parcial del defecto, ganancia del nivel de inserción clínico y reducción de la profundidad de sondaje.
Regeneración Periodontal en Lesiones Furcales
El objetivo del tratamiento periodontal regenerador es restituir el aparato periodontal perdido (es decir, la neoformación de cemento radicular, del ligamento periodontal, de hueso alveolar y de encía). Clínicamente el tratamiento periodontal regenerador deberá proporcionar una disminución de las profundidades de sondaje, una ganancia de inserción clínica y un relleno óseo radiográficamente apreciable.
Las técnicas aplicadas deben servir en su conjunto para mejorar el pronóstico a largo plazo de dientes con el periodonto destruido y que son clave para la función masticatoria o para la estética. Hoy día se considera demostrado que las técnicas como la regeneración tisular guiada, las proteínas de la matriz del esmalte, algunos materiales de sustitución ósea, los factores de crecimiento o diversas combinaciones de estos materiales promueven la regeneración periodontal y pueden mejorar el pronóstico a largo plazo de los dientes.
La gran cantidad de materiales disponibles en el mercado y la complejidad de los defectos periodontales hacen que no siempre sea fácil para el odontólogo elegir el material más adecuado o la mejor combinación de materiales regeneradores. Por otro lado, los resultados de algunos estudios clínicos muestran que ciertos factores como la selección de los pacientes y de los defectos por tratar, la elección de la técnica quirúrgica y el tratamiento postquirúrgico influyen de forma decisiva en los resultados.
Es cierto que con el tratamiento periodontal convencional, quirúrgico o no, se consigue una reducción de la profundidad de sondaje y una ganancia de inserción clínica, pero histológicamente la curación se caracteriza en la mayoría de los casos por la formación de un epitelio largo de unión y por una regeneración no predecible, es decir, no se produce una restitución completa del hueso alveolar, del cemento radicular ni del ligamento periodontal.
El odontólogo debería ser consciente de que los parámetros clínicos y radiológicos no necesariamente representan un proceso de regeneración demostrable histológicamente. Si se va a utilizar un material de sustitución ósea en el tratamiento periodontal regenerador, su elección debería realizarse en función de criterios biológicos. Es decir, conviene seleccionar materiales cuya capacidad para promover la regeneración periodontal ha sido demostrada en estudios histológicos.
El principio de la «Guided tissue regeneration» o regeneración tisular guiada (RTG) se basa en aislar las células de desarrollo lento del ligamento periodontal y del hueso alveolar de las células del epitelio y del tejido conjuntivo circundante y en la estabilización del coágulo por medio de una barrera mecánica. Se ha demostrado que después de la aplicación de técnicas de RTG con membranas de politetrafluoretileno expandido (PTFE-e) se puede lograr la formación clara de una nueva inserción de tejido conjuntivo y hueso alveolar.
Otros estudios han revelado que los resultados dependen en gran medida de la proporción de ligamento periodontal remanente, de la morfología del defecto, de la técnica quirúrgica y de la infección bacteriana. El tratamiento con RTG y utilización de membranas de PTFE-e suele dar lugar a una ganancia de inserción y de hueso nuevo. Una complicación frecuente en la aplicación de membranas de PTFE-e no reabsorbibles es la exposición de la membrana.
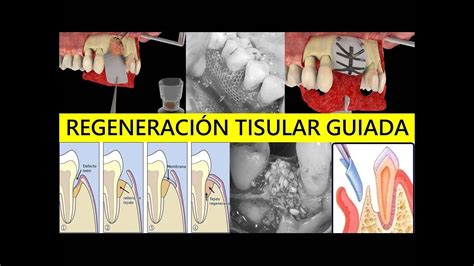
Regeneración tisular guiada (RTG).
En función del grado de exposición puede ser necesario retirar la membrana para evitar infecciones. Cuanto menos tiempo ha permanecido la membrana in situ, menor es el grado de regeneración (permanencia recomendada: de 6 a 8 semanas). Otro inconveniente de las membranas de PTFE-e no reabsorbibles es la necesidad de realizar una segunda intervención quirúrgica para retirar la membrana. Además, existe el riesgo de traumatizar el tejido neoformado bajo la membrana y de afectar negativamente al resultado del tratamiento.
Para evitar estos riesgos se han intentado desarrollar membranas biorreabsorbibles con unas propiedades de barrera comparables a las de las membranas de PTFE-e no reabsorbibles. Los resultados de estudios clínicos y de estudios con animales de experimentación permiten concluir que con las membranas reabsorbibles se pueden obtener ganancias de inserción de tejido conjuntivo y de hueso neoformado similares a las obtenidas con las membranas de PTFE-e no reabsorbibles.
El concepto biológico de las proteínas de la matriz del esmalte se basa en la asunción de que las proteínas que contiene la matriz del esmalte (principalmente la amelogenina) influyen de forma decisiva en la cementogénesis y en la cicatrización periodontal (liberando factores de crecimiento de los fibroblastos periodontales e impidiendo una proliferación epitelial). De acuerdo con los resultados de diversos estudios histológicos en humanos y en animales, la cirugía regeneradora con proteínas de la matriz del esmalte promueve la regeneración periodontal.
Según los últimos datos disponibles, los resultados de la cirugía regeneradora con proteínas de la matriz del esmalte se pueden mantener durante un periodo de hasta 10 años. De acuerdo con los resultados de diversos estudios clínicos experimentales la proporción de la regeneración depende en gran medida del espacio libre que se encuentra bajo el colgajo mucoperióstico.
Un colapso del colgajo mucoperióstico podría limitar el espacio necesario para el proceso de regeneración y afectar negativamente al resultado del tratamiento. Para eludir estos inconvenientes se empezaron a combinar varios tratamientos. Los resultados de algunos estudios clínicos y preclínicos demostraron que la combinación de tratamientos ofrecía más ventajas que la instauración de un solo tratamiento en los defectos sin soporte (como los defectos amplios y supraalveolares o los defectos con ausencia de paredes óseas), en los que es probable que se produzca un colapso del colgajo mucoperióstico.
tags: #furca #dental #definicion