La boca es una parte muy importante del cuerpo, sobre todo las encías, el tejido que rodea los dientes, ya que si no se cuidan de forma correcta puede causar gingivitis. Son la parte más sensible y vulnerable de la boca y están expuestas a muchas bacterias y peligros. Al tratarse de ser una parte de la boca tan sensible incluso cualquier roce puede causar daños como yagas.
La gingivitis es la principal información de la salud de las encías. Se trata de una enfermedad de las mismas, más concretamente, una inflamación de las encías debido a distintas causas que te contaremos a continuación. Hay que tener en cuenta que se trata de una enfermedad inflamatoria periodontal, esto quiere decir que no afecta directamente al diente, aunque en algunos casos puede llegar a periodontitis. La gingivitis es una enfermedad de las encías bastante común, sobre todo en personas que no se cuidan de manera correcta la boca.
La principal causa de la aparición de la gingivitis es la acumulación de bacterias en forma de placa en la línea de las encías provocado por un mal limpiado de dientes, atacándolas y causando una inflamación.

Causas de la Gingivitis
Aunque la causa principal de la gingivitis es, sin lugar a dudas, una higiene bucal insuficiente que permite el acúmulo de placa, existen diversos factores que pueden aumentar significativamente el riesgo de padecerla o agravar su condición.
- Tendencias genéticas: Que puede presentar cada persona.
- Falta de vitaminas: Otra causa bastante común es la falta de vitaminas en el cuerpo. Las vitaminas son muy importantes para ayudar y mejorar la calidad del sistema inmunológico humano.
- Cambios hormonales: Durante el embarazo, sobre todo, es cuando más transformación hay en las hormonas y esto afecta a la aparición de la enfermedad de las encías.
- Características dentales propias.
- Tabaco: Es de todos conocido que las consecuencias del tabaquismo son pésimas para nuestro organismo en general y como no, para las encías también. El tabaco debilita las encías ya que el humo y las sustancias que se encuentran cambia la respuesta del organismo a los ataques de distintas encías.
- Un mal tratamiento por parte del dentista.
La placa es el factor etiológico indispensable. Sin placa, no hay gingivitis. Su acumulación no solo depende de una higiene deficiente, sino también de factores como dientes apiñados (que dificultan la limpieza), bordes de empastes defectuosos o prótesis dentales mal adaptadas, que actúan como refugios ideales para las bacterias.
Factores de Riesgo Modificables
- Tabaco: El tabaquismo es uno de los factores de riesgo más significativos. No solo reduce el flujo sanguíneo en las encías, enmascarando el sangrado (un síntoma clave), sino que también debilita el sistema inmunológico, dificultando la lucha contra la infección.
- Cambios Hormonales: Durante la pubertad, el embarazo, la menstruación o la menopausia, las encías se vuelven más sensibles a la acción irritante de la placa bacteriana, haciendo que la respuesta inflamatoria sea más exagerada. Nuestra boca nos envía señales claras que debemos aprender a interpretar.
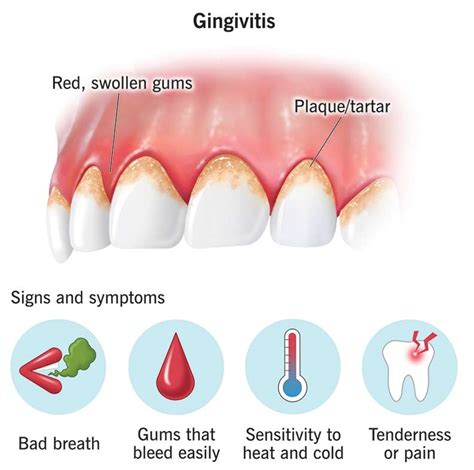
Síntomas de la Gingivitis
La gingivitis no es una condición rara o ajena; de hecho, es una de las enfermedades más prevalentes en el ser humano. Se estima que una gran mayoría de la población experimentará sus síntomas en algún momento de su vida. Pero su commonalidad no la hace menos importante. La gingivitis es la etapa inicial de la enfermedad periodontal, un proceso inflamatorio que afecta a los tejidos que rodean y sostienen los dientes: las encías.
Los síntomas clásicos e inconfundibles son:
- Sangrado de Encías: Es el síntoma más característico. Unas encías sanas no sangran. Si observas sangre al cepillarte o al usar hilo dental, es una señal inequívoca de inflamación activa.
- Encías Rojas e Hinchadas: Las encías saludables tienen un color rosa pálido y una textura similar a la «piel de naranja». Cuando hay gingivitis, se vuelven de un rojo intenso o violáceo, se inflaman y pierden su consistencia firme.
- Sensibilidad o Dolor: Las encías inflamadas pueden ser sensibles al tacto o doler ligeramente, especialmente durante el cepillado.
- Mal Aliento (Halitosis): La acumulación de bacterias y los restos de comida en descomposición en zonas de difícil acceso son una causa frecuente de mal aliento persistente.
- Retracción Gingival: Aunque es más común en la periodontitis, en algunos casos de gingivitis prolongada se puede empezar a notar que los dientes parecen «más largos» debido a una leve recesión de la encía.
Es fundamental destacar que, en sus primeras etapas, la gingivitis puede ser indolora y pasar desapercibida para el ojo inexperto. Un diagnóstico preciso solo puede realizarlo un dentista o un periodoncista (especialista en encías). Mediante una sonda periodontal milimetrada, el profesional mide el espacio entre el diente y la encía (surco gingival). En una encía sana, este surco tiene una profundidad de 1 a 3 milímetros. Si hay sangrado al realizar este sondaje, es un diagnóstico confirmatorio de gingivitis, incluso si el surco aún no se ha profundizado.
👉 PERIODONTITIS o PIORREA: Tratamiento eficaz para CURAR tus ENCÍAS 👄
Gingivitis Ulceronecrosante Aguda (GUNA) y Periodontitis Ulcerosa Necrótica Aguda (PUNA)
Es posible, y bastante normal, que no hayas oído hablar hasta ahora de la gingivitis ulceronecrosante aguda (GUNA) y la Periodontitis Ulcerosa Necrótica Aguda (PUNA) pero, desde Centro Dental Torres, pensamos que es importante que las conozcas, ¡aunque no queremos alarmarte! Al contrario, esta información siempre va a jugar en tu beneficio.
La GUNA y PUNA dental son dos patologías que, si bien requieren atención urgente, cuentan con un tratamiento perfectamente definido que resulta muy eficaz para tratarlas. Por otro lado, has de saber que se dan en unas circunstancias bastante concretas y, muy habitualmente, en momentos determinados de la vida, como la adolescencia y la juventud.
¿Qué es la GUNA Dental?
La gingivitis ulceronecrosante aguda es una enfermedad de las encías que aparece de forma aguda, provocada por fusobacterias que suelen vivir en la cavidad oral y que, en ocasiones, provoca infecciones oportunistas.
Por ponerte un ejemplo bastante gráfico, es frecuente verla en personas jóvenes durante sus épocas de exámenes, por ejemplo, ya que suele aparecer en momentos en los que el organismo sufre una disminución de defensas. Precisamente por aparecer de forma aguda, es importante que conozcas sus síntomas para acudir cuanto antes a cualquiera de nuestros centros y así poner manos a la obra con el tratamiento más adecuado para ti.
Tipos de Gingivitis Ulceronecrosante
Existen diversos tipos de GUNA:
- Primaria: Es aquella que aparece ante situaciones de estrés, una incorrecta higiene dental o asociada a factores de riesgo como el tabaquismo.
- Secundaria: Está asociada a enfermedades que debilitan el sistema inmunológico, lo que facilita su aparición.
- Recurrente: Es posible que, tras el tratamiento y desaparición de la enfermedad, la GUNA reaparezca. Esto ocurre si los factores de riesgo de padecerla se mantienen (tabaquismo, higiene bucodental, sistema inmunitario debilitado, etc.).
Causas de la GUNA
Más que de causas concretas, podemos hablar de factores de riesgo que pueden conducir a la aparición de la enfermedad, como una deficiente higiene oral, la presencia de gingivitis así como de placa bacteriana o sarro, el tabaquismo (ten en cuenta que el humo del tabaco altera la flora bacteriana de la boca), un estado de malnutrición (ya que esto contribuye a debilitar las defensas del organismo frente a las infecciones) o estar inmunodeprimido. A todo ello, podemos añadir los estados de estrés prolongado, como hemos indicado antes.
Sabemos que los síntomas de la GUNA pueden ser muy alarmantes y las causas, en muchos casos, algo difusas. Por ejemplo, es fácil que estés pasando por un periodo de estrés y coincida con la sensación de molestias en las encías e incluso con algo de sangrado al cepillarte los dientes. Esto no quiere decir que estés ante un caso de GUNA o PUNA, de manera que lo primero es permanecer tranquillo (como sabes, a menudo la explicación más sencilla es la correcta) pero sí te recomendamos consultar en seguida con nosotros, para no dejar pasar esos síntomas y determinar a qué se deben exactamente.
En el caso de que se trate de GUNA o PUNA, el diagnóstico precoz es fundamental para lograr que el tratamiento haga su máximo efecto en el menor plazo de tiempo.
¿Qué personas pueden padecer este tipo de gingivitis?
Aunque la GUNA puede aparecer en cualquier momento de la vida, lo habitual es encontrarla en adolescentes y jóvenes. Además, aquellas personas que padecen enfermedades como diabetes, VIH o leucemia, entre otras, es más probable que desarrollen la patología.
¿Cómo saber si padezco gingivitis ulceronecrotizante aguda?
Aunque la GUNA puede tener síntomas comunes a otras enfermedades bucodentales, conviene prestar atención el caso de experimentar dolor intenso y duradero en las encías (síntoma poco frecuente en otras afecciones periodontales y gingivales) o la presencia de una membrana blanquecina sobre la encía, que puede causar sangrado al intentar retirarla.
Nunca recomendamos, sin embargo, que te autodiagnostiques esta ni ninguna otra patología bucodental. Déjanoslo a nosotros, ya que es la forma correcta y más fiable de saber exactamente qué te ocurre, y de recibir el tratamiento adecuado.
¿Cuál es el tratamiento de la GUNA dental?
El tratamiento para la GUNA consiste en evitar que la necrosis del tejido gingival se extienda y en la eliminación de la placa bacteriana y el sarro, bajo anestesia local. Son frecuentes los enjuagues de clorhexidina y la toma de antibióticos específicos para estos casos, así como un seguimiento continuado para observar el progreso de la recuperación de la enfermedad, desde la perspectiva de la periodoncia.
¿Cómo prevenir su aparición?
Lo que te vamos a contar no es nuevo, pero sí muy importante. Puedes prevenir la gran mayoría de las molestias y enfermedades bucodentales a través de unos buenos hábitos de higiene mientras acudes a las revisiones periódicas con tu dentista, para mantener tu boca sana y esa bonita sonrisa que te encanta lucir. Además, mantener un estilo de vida saludable mediante una dieta equilibrada, controlar el estrés lo máximo posible (puedes aprender técnicas de relajación para conseguirlo) o dejar el tabaco, sin duda, te ayudarán a prevenir patologías, ya no sólo en la boca, sino en todo tu organismo. En resumen: la mejor prevención es cuidarte mucho.

Leucemia Aguda y Afectación Oral
Las enfermedades hematológicas, entre ellas la leucemia aguda, pueden manifestarse al diagnóstico con afectación a nivel oral. Las leucemias agudas suponen casi el 10 % de todas las neoplasias. En adultos es más frecuente la leucemia aguda mieloide.
Los síntomas son secundarios a las citopenias, así como a la infiltración de diferentes órganos. Since these are aggressive malignancies, early diagnosis is key to establishing a treatment as soon as possible.
La gingivitis es la inflamación de la encía por acúmulo de placa dental, sin afectación de la estructura de sujeción del diente, que produce sangrado al cepillado. La progresión de la inflamación gingival que afecta a las estructuras de soporte del diente se denomina periodonditis, con afectación de hasta un 30% de los adultos.
Caso Clínico
La paciente acude a consulta de su médico de familia, tras ausencia de mejoría de infección odontogénica y presentar fiebre termometrada diaria en domicilio de hasta 38,5 ºC de diez días de evolución. Esta era de predominio vespertino y mostraba respuesta moderada a antitérmicos. Así mismo, presentaba hematomas espontáneos y refería astenia progresiva durante la última semana.
A la exploración física, se observaba importante inflamación gingival generalizada con puntos hemorrágicos y hematomas bilaterales localizados en los miembros inferiores, situándose los de mayor tamaño en la cara interior de ambos muslos. En cuanto a la auscultación cardiopulmonar, presentaba taquicardia a 110 latidos por minuto sin soplos y sin ruidos patológicos sobreañadidos.
Ante la sintomatología de la paciente y la presencia de datos de alarma (fiebre de larga evolución y ausencia de respuesta al tratamiento antibiótico de infección odontogénica), su médico de familia decidió derivar al Servicio de Urgencias Hospitalarias, donde se extrajo una analítica, en la que destacan GPT de 205 U/l, LDH 1159 U/l y un hemograma con hemoglobina (Hb) de 7,8 g/dl, plaquetas de 27.000/µl, leucocitos de 108.400/µl (5.400 neutrófilos/µl, linfocitos 3.680/µl, monocitos 6.740/µl y 90% de células no identificadas).
En la extensión de sangre periférica (Figura 1) se observó un 31 % de blastos y un 61 % de monocitos de aspecto maduro. En el estudio de médula ósea se confirmó el diagnóstico de leucemia aguda mieloblástica (LAM) subtipo M4, según la clasificación French-American-British (FAB) de la leucemia aguda, y se inició tratamiento específico con quimioterapia de inducción según protocolo PETHEMA LMA 2010, consistente en idarrubicina y citarabina.
Tras completar los siete días de tratamiento de inducción, la paciente presentó pancitopenia post-quimioterapia (hemoglobina 7 g/dl, plaquetas 16.000/µl, leucocitos 340/µl (180 neutrófilos/µl), con necesidad de transfusiones de plaquetas y hemoglobina diariamente. En la bioquímica destacaba una LDH de 424 U/l, bilirrubina total de 1,7 mg/dl (bilirrubina directa (1,5 mg/dl), GPT 100 U/l, GGT 819 U/l, FA 370 U/l y PCR 242 mg/l. Actualmente la paciente se encuentra en fase de recuperación de la aplasia post-quimioterapia.
La leucemia aguda es una enfermedad maligna de la célula madre hematopoyética, que se caracteriza por la acumulación en médula ósea y sangre periférica de células malignas, que originan un fallo medular y pueden infiltrar otros órganos. Las leucemias agudas suponen casi el 10% de todas las enfermedades neoplásicas, con una incidencia aproximada de 2-3 casos por cada 100.000 habitantes/año2. La leucemia mieloblástica aguda es más frecuente en adultos. Se trata de una de las principales urgencias hematológicas, ya que si no se comienza tratamiento rápidamente presentan una alta mortalidad.
Figura 1 Imágenes del microscopio óptico de dos campos de la extensión de sangre periférica en urgencias. Se observan células grandes, con núcleo grande y amplio citoplasma, agranular, algunas de ellas con vacuolas en el mismo, de aspecto monocitoide.
Manifestaciones Clínicas de la Leucemia Aguda Mieloblástica
La afectación oral puede ser una manifestación de distintas enfermedades hematológicas, entre ellas la leucemia aguda mieloide3. En el caso de las leucemias agudas, es frecuente la hipertrofia gingival, sobre todo en la leucemia aguda con componente monocitoide (leucemia aguda monoblástica y mielomonocítica -M4 y M5 de la FAB-) por infiltración2.
Según el subtipo y la clasificación pronóstica (teniendo en cuenta variables como la edad, la citogenética y diversas alteraciones moleculares), tras la inducción a la remisión con quimioterapia, deberá realizarse un trasplante autólogo de progenitores hematopoyéticos o, más frecuentemente, un trasplante alogénico de progenitores hematopoyéticos.
| Manifestación | Descripción |
|---|---|
| Hipertrofia gingival | Agrandamiento de las encías, especialmente en leucemias con componente monocitoide. |
| Sangrado gingival | Inflamación y sangrado de las encías. |
| Infecciones orales | Mayor susceptibilidad a infecciones bacterianas, virales y fúngicas. |
| Úlceras orales | Aparición de úlceras dolorosas en la mucosa oral. |
Tratamiento y Prevención de la Gingivitis
El tratamiento de la gingivitis se centra en un objetivo claro: eliminar la causa, es decir, la placa bacteriana y el sarro (placa calcificada), y controlar la inflamación.
Fase 1: Tratamiento Profesional (En la Clínica Dental)
El pilar del tratamiento es la profilaxis profesional, comúnmente conocida como «limpieza dental». Este procedimiento, realizado por un higienista dental o un dentista, incluye:
- Raspado y Alisado Radicular: Se utiliza instrumental manual (curetas) y/o ultrasonido para eliminar meticulosamente la placa y el sarro adheridos por encima y por debajo de la línea de la encía. El alisado de la raíz del diente deja una superficie lisa que dificulta la nueva adhesión de la placa.
- Pulido: Con una pasta abrasiva y cepillos especiales, se eliminan las manchas superficiales y se deja la superficie del diente lisa y brillante.
En la gran mayoría de los casos, una limpieza profesional exhaustiva, seguida de una correcta higiene en casa, es suficiente para revertir completamente la gingivitis en una o dos semanas.
Fase 2: Mantenimiento y Prevención (En Casa)
El éxito a largo plazo depende exclusivamente del paciente. El tratamiento profesional no sirve de nada si no se mantiene.
- Cepillado Efectivo: Cepillarse al menos dos veces al día durante dos minutos, prestando especial atención al surco gingival. La técnica es más importante que la fuerza.
- Limpieza Interproximal: El uso diario de hilo dental o cepillos interdentales es no negociable. Es la única forma de eliminar la placa entre los dientes, donde el cepillo no llega.
- Enjuagues Bucales Antisépticos: Pueden ser un coadyuvante útil, prescritos por el dentista, para controlar temporalmente las bacterias, pero nunca sustituyen al cepillado y al hilo dental.
- Revisiones Periódicas: Visitar al dentista cada 6 o 12 meses para una revisión y una limpieza de mantenimiento es esencial para prevenir la recurrencia.

tags: #gingivitis #asociada #a #la #leucemia