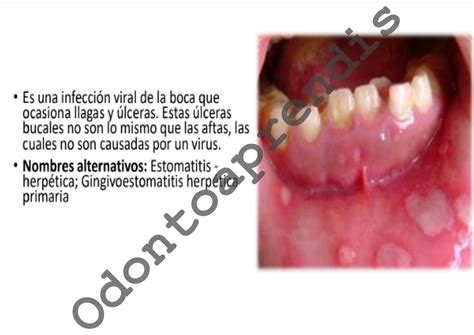
La gingivoestomatitis herpética es una infección que afecta a la boca y a las encías, provocando en ellas úlceras e hinchazón, y puede ser bastante dolorosa e incómoda. Guarda especial interés por su frecuencia la primoinfección por el virus herpes simple 1 (VHS-1). Más del 90% de los casos de GHP son debidos al virus herpes simplex tipo I (VHS-I) y ocasionalmente al virus herpes simplex tipo II (VHS-II). Ambos virus producen manifestaciones clínicas similares.
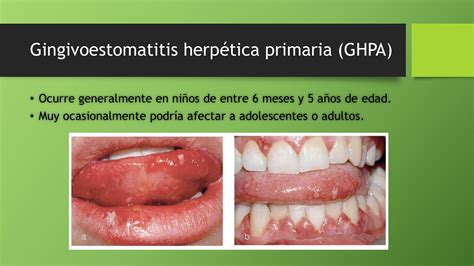
La gingivoestomatitis herpética es una dolencia muy común entre los niños y niñas que tuvieron algún tipo de contacto con el virus o bacteria que la provoca. Clínicamente, esta enfermedad puede aparecer a partir de los 5 meses hasta los 5 años de edad.
Desde smysecret.com, por supuesto, te animamos a buscar atención médica para este tipo de patologías. Se entiende por estomatitis la inflamación de la mucosa que aparece en cualquiera de las estructuras de la boca. Puede afectar a la lengua, las encías, el paladar, la cara interna de las mejillas, los labios e, incluso, a la garganta, generando dolor y molestias, que dificultan los actos de masticar, tragar, hablar e incluso bostezar.
Como sabes, la integridad de las mucosas orales facilita las funciones respiratoria y digestiva. En ciertas ocasiones, la causa de la estomatitis es desconocida, y en otros casos, es la expresión de algún tipo de deficiencia o de alguna infección.
Causas y Transmisión
Tal y como lo hemos comentado a lo largo del artículo, este virus es sumamente contagioso. Como es bien sabido, esta afección es bastante contagiosa y existen dos maneras en las que los mas peques pueden contagiarse. En el caso de la gingivoestomatitis herpética, la trasmisión es por contacto directo y el proceso puede durar hasta 14 días.
La infección se adquiere por contacto estrecho de la mucosa oral con saliva infectada o lesiones periorales. Tienen como único reservorio el hombre y se transmiten principalmente a través del contacto estrecho con secreciones orales (VHS-1) o genitales (VHS-2) entre un huésped susceptible y una persona infectada con o sin lesiones visibles.
Tras la primoinfección, los virus Herpes simplex 1 y 2 permanecen en estado de latencia de por vida, pudiendo reactivarse posteriormente gracias a su capacidad de cronificarse en los ganglios sensitivos. El sitio donde permanece latente el VHS-1 es el ganglio trigeminal, mientras que el VHS-2 tiene tropismo por los ganglios sensitivos sacros, si bien pueden afectar cualquier ganglio sensitivo, según el sitio de la infección primaria.
Durante dicho periodo de latencia puede reactivarse de modo asintomático y, ocasionalmente, con síntomas clínicos, que pueden ser graves, sobre todo en pacientes inmunodeprimidos.
Estas reactivaciones son la consecuencia del transporte axonal anterógrado a la mucosa inervada, con replicación viral subsiguiente al epitelio y eliminación del virus. La frecuencia y gravedad de las reactivaciones depende de muchos factores, incluidos la inmunodeficiencia, traumatismos, estrés, infecciones intercurrentes, cambios hormonales o la exposición a la luz solar. Habitualmente, la reactivación es precedida de síntomas prodrómicos.
En la infancia son mucho más comunes las infecciones por VHS-1 que por VHS-2. La infección por VHS-2 aparece habitualmente con el inicio de relaciones sexuales; la excepción es el herpes neonatal, producido con más frecuencia por VHS-2. Las primoinfecciones tienen una expresividad clínica variable, habitualmente más floridas que las reactivaciones, aunque suelen ser asintomáticas.
Síntomas
Uno de los síntomas más frecuentes es que el niño presenta fiebre bastante alta llegando hasta los 40 grados. En general son procesos autolimitados, pero producen un dolor y unas molestias intensos que conllevan la reducción de la ingesta de sólidos y líquidos por parte del paciente. Las lesiones (que pueden variar en su número) son primero vesiculares y luego ulcerosas, provocando en ambos estadios un intenso dolor que lleva al rechazo de la ingesta, lo que en algunos casos puede provocar deshidratación.
Las fases clínicas de este tipo de primoinfección herpética se dividen en pródromo viral, la cual cursa con malestar, irritabilidad y fiebre alta, de hasta 40ºC. A los 3 o 5 días aparece una gingivitis de tipo difuso, donde las encías se observan enrojecidas y tumefactas, también pueden presentar sangramiento, ser dolorosas y que el niño presente una perdida del apetito.
Posteriormente, aparecen vesículas en la mucosa bucal, en el paladar, en la lengua y en las encías. Estas en poco tiempo dejan de ser úlceras dolorosas que impiden la alimentación. Están recubiertas por una membrana de un color gris-amarillenta. Por último, debido al dolor anteriormente mencionado, el peque puede rechazar todo tipo de alimentos.
Cuando la infección es sintomática, la presentación suele ser abrupta, con fiebre, escalofríos, malestar general, síntomas gripales, faringitis, y adenopatías cervicales. Los síntomas principales más frecuentes son disfagia (dolor de garganta) o dolor bucal o sensación ardiente bucal.
Tras un corto período, aparece una erupción vesicular en grupos de breve duración que es seguida por úlceras superficiales dolorosas circunscritas por un halo rojizo. Las lesiones pueden presentarse virtualmente en cualquier área de la mucosa oral y en ocasiones en la zona perioral de la piel. En algunos casos, puede observarse también una gingivitis inflamatoria. Otros síntomas habituales en la primoinfección herpética son la halitosis, babeo excesivo e hipersalivación.
En niños en edad escolar, adolescentes y adultos, la primoinfección puede cursar como faringitis indistinguible clínicamente de otras. Los niños de 1 a 4 años de edad tienen mayor incidencia de primoinfección por VHS-1 sintomática, manifestándose en forma de gingivoestomatitis herpética, presentando de forma súbita, y tras un periodo de incubación de 6-8 días, fiebre, irritabilidad, enantema ulceroso que afecta las encías y la mucosa oral y lesiones vesiculares periorales dolorosas, que en ocasiones pueden extenderse a los labios y mejillas, territorio correspondiente al dermatoma trigeminal, sialorrea, adenopatías submandibulares y anorexia intensa, que puede dar lugar a la deshidratación o pérdida de peso importante. En estos casos la duración de los síntomas se extiende entre 10-14 días.
Diagnóstico
El diagnóstico de esta enfermedad debe ser principalmente de tipo clínico, aunque para su confirmación se requieren pruebas de la laboratorio. Al elaborar la historia clínica, el odontólogo interroga al paciente acerca de algunos antecedentes relevantes. Entre ellos figuran el consumo de medicamentos, las posibles alergias, el contacto con personas infectadas y el régimen de alimentación. También indaga acerca de los síntomas y su duración.
La revisión de la boca suele ser suficiente para localizar e identificar las lesiones. Sin embargo, en los casos de estomatitis herpética, conviene que te realicen algunas pruebas para confirmar la presencia del virus. La prueba más importante es la citología exfoliativa, la cual consiste en realizar un frotis del contenido vesicular.
Después del primer contacto, la mayoría de los casos se vuelven seropositivos. La seroprevalencia de anticuerpos VHS-I en pacientes varía en las diferentes áreas geográficas. En la población europea, la seropositividad aumenta de un 17% a un 30% en los pacientes de 1 a 5 años de edad a un 60% a 85% en los pacientes de 18 a 24 años de edad.
Tratamiento
Existen dos tratamientos para esta infección: uno consiste en el suministro de medicamentos y el otro no implica procedimiento médico. El tratamiento de la gingivoestomatitis herpética únicamente se proporcionará en caso que el proceso sea sintomático, ya que en ocasiones hay una gran afectación del estado general. En estos casos el tratamiento es farmacológico con analgésicos, antipiréticos y anestésico tópico en forma de gel. Se recomienda ingerir abundantes líquidos.
El punto clave para conseguir el control del dolor y garantizar la ingesta es la analgesia local con preparados tópicos. En este sentido, la lidocaína viscosa al 2% es la más extendida, aunque algunos autores no consideran que tenga un efecto superior al placebo. Además, hay detractores de su uso por los problemas que se pueden ocasionar por la ingesta del producto en niños muy pequeños y por las posibles mordeduras en una boca anestesiada. Los analgésicos sistémicos habituales (paracetamol, ibuprofeno) pueden ser útiles para controlar otros síntomas asociados, como la fiebre, pero parecen tener poco efecto en el control del dolor ocasionado por las lesiones orales.
En segundo lugar, debes asegurarte de poder suministrarle al pequeño bebidas para impedir la desecación, esto puede ser zumos, agua, o si se considera pertinente, es posible suministrarle suero, que puede ser conseguido fácilmente en cualquier farmacia. Las medicinas que debes proporcionar serán utilizadas para diferentes dolencias como, por ejemplo, para el dolor que causa en las encías. Estos tipos de fármacos se pueden administrar por tres días mientras esté presente el dolor. Si el dolor se prolonga más, aunque no es común, puedes seguir tomándola.
Esta enfermedad tiene una importancia pediátrica autolimitada ya que las úlceras se curan entre los 8 y 10 días sin dejar ningún tipo de cicatriz. Existe un riesgo de afectación neurológica central, la encefalitis, por lo que se debe vigilar los signos de rigidez de la nuca para poder prevenir la aparición de esta afectación.
Gingivoestomatitis en niños: Todo lo que necesitas saber sobre ampollas bucales
El uso de antivirales por vía oral como es el Aciclovir se reserva para casos más graves con numerosas lesiones orales que imposibiliten la ingesta de líquidos con riesgo de deshidratación, sobre todos aquellos que requieran ingreso. El aciclovir es el fármaco de elección, cuyo inicio precoz (primeras 48 horas) puede reducir la duración de la sintomatología y acortar el tiempo de eliminación del virus de 5-10 días a 1-4 días.
En adolescentes, puede optarse por comprimidos de su prodroga, el valaciclovir (500-1000 mg cada 12 horas), o bien famciclovir (autorizado en España para mayores de 18 años) como prodroga del penciclovir, que mejoran la biodisponibilidad del aciclovir y permiten intervalos de administración más largos.
En la mayoría de los casos de gingivoestomatitis el tratamiento inicial será sólo sintomático, considerándose la terapia antiviral oral o IV en casos con importante afectación de mucosa oral o del estado general. En inmunodeprimidos está siempre indicado el tratamiento antiviral sistémico y, habitualmente, el ingreso hospitalario.
El tratamiento de elección es trifluridina tópica al 1 o al 2% en queratoconjuntivitis. En queratitis herpética superficial y estromal o profunda, habitualmente se asocia aciclovir oral.
Se debe prestar especial atención en los niños a la hidratación ofreciéndoles líquidos de forma fraccionada, fríos o a temperatura ambiente. Evitar los alimentos ácidos, salados o ricos en especias. Se pueden calmar las molestias con paracetamol o ibuprofeno por vía oral. Si se sospecha infección por hongos, la aplicación tópica o enjuagues con nistatina cuatro veces al día suele ser eficaz. No es necesario el tratamiento con aciclovir en la infección leve, de evolución limitada en niños inmunocompetentes.
Prevención
Tal y como lo hemos comentado a lo largo del artículo, este virus es sumamente contagioso por lo que resulta imposible realizar una previsión que pueda ser eficaz al cien por cien. Cuida las maneras en las que tú peque bebe agua, zumos u otros líquidos. Mejorar la higiene bucal es esencial para impedir que se infecten las lesiones. Solicitar una limpieza profesional de las prótesis dentales.
Las infecciones orales por virus herpes simple son frecuentes en los niños escolarizados. La mayoría de estas infecciones son asintomáticas, con excreción del virus en la saliva en ausencia de enfermedad clínica. Los niños con gingivoestomatitis por virus herpes simple que no tienen control de las secreciones orales deben ser excluidos de la guardería mientras presente sintomatología.
Tanto el VHS-1 como el VHS-2 pueden causar herpes orolabial como genital, pero si la primoinfección orolabial es causada por el VHS-2 o la primoinfección genital es causada por el VHS-1, las recurrencias son menos frecuentes así como su transmisibilidad. La infección previa por VHS-1 reduce el riesgo de contraer VHS-2 en un 50% de los casos, a su vez la primoinfección genital por VHS-2 es más leve en personas con anticuerpos para VHS-1.
La profilaxis con aciclovir puede ser efectiva en pacientes con recurrencias de herpes labial, genital y ocular.
Complicaciones
Una complicación frecuente de la primoinfección herpética es la deshidratación debida a las dificultades de alimentación y bebida. Otras complicaciones son la parálisis de Bell, viremia, afectación ocular, esofagitis herpética y meningoencefalitis.
Tabla de Tratamiento Farmacológico Empírico según Edad y Formas Clínicas
| Edad | Formas clínicas | Tratamiento ambulatorio | Tratamiento hospitalario |
|---|---|---|---|
| 0-4 semanas | Herpes neonatal | Terapia supresora 300mg/m2/dosis vía oral/8h y durante un mínimo de 6 meses | Aciclovir, vía IV, 60 mg/kg/día, en 3 dosis, durante 2-3 semanas |
| 1-6 meses | Recurrencia de herpes neonatal | Terapia supresora 300mg/m2/dosis vía oral/8h y durante un mínimo de 6 meses. En caso de recurrencias, valorar según las manifestaciones clínicas. | Valoración individual. Aciclovir, vía IV, 15-30 mg/kg/día, en 3 dosis, durante 2-3 días; seguido de VO (60 mg/kg/día, en 4 dosis), hasta completar 5-7 días |
| 6 meses a 14 años | Herpes orolabial, facial | Habitualmente no indicado | Valoración individual. Aciclovir, vía IV, 15-30 mg/kg/día, en 3 dosis, durante 2-3 días; seguido de VO (60 mg/kg/día, en 4 dosis), hasta completar 5-7 días |
| Cualquier edad | Niños inmuno-comprometidos Infección mucocutánea limitada | No indicado | Aciclovir, IV, 15-30 mg/kg/día, en 3 dosis, durante 7-10 días |
tags: #gingivoestomatitis #herpetica #causas