Tener un diente infectado duele, asusta y genera incertidumbre sobre el tratamiento adecuado. Te explicaré qué hacemos los dentistas cuando hay una infección dental y necesitas una endodoncia (también llamada tratamiento de conducto). Te contaré mis experiencias, consejos prácticos y recomendaciones para que sepas exactamente qué esperar y cómo cuidarte en esta situación.
Antibióticos usados en Endodoncia 💊 🦷
¿Qué es una Endodoncia?
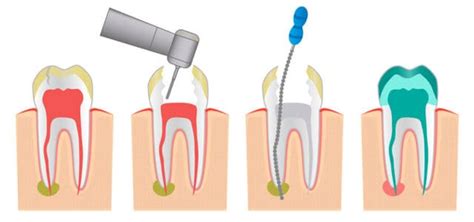
Una endodoncia es un procedimiento dental cuyo objetivo es salvar un diente eliminando la infección de su interior. Consiste en extirpar la pulpa dental (el nervio y tejido blando dentro del diente) cuando ésta está dañada o infectada, limpiar y desinfectar los conductos radiculares, y sellarlos herméticamente. A este tratamiento también se le conoce como tratamiento de conducto radicular o simplemente “tratamiento de conducto”.
Causas Comunes para Necesitar una Endodoncia
- Caries profunda o pulpitis: Cuando una caries avanza tanto que alcanza la pulpa, causando inflamación irreversible y mucho dolor.
- Traumatismo dental: Un golpe fuerte puede dañar o necrosar el nervio de un diente sano.
- Desgaste o fractura que expone el nervio: En ocasiones, un desgaste severo (por bruxismo, por ejemplo) o una fractura del diente pueden dejar al descubierto la pulpa, que entonces es muy vulnerable a infecciones.
La endodoncia “mata el nervio” de un diente enfermo para eliminar el dolor y la infección, permitiendo conservar el diente en boca en lugar de extraerlo.
Infección Dental Activa Antes de la Endodoncia
Cuando existe una infección dental activa antes del tratamiento (por ejemplo un flemón o absceso lleno de pus), la situación se vuelve un poco más compleja pero no insalvable.
Signos de una Infección Dental Activa
- Dolor e inflamación intensos: Un diente con infección activa suele provocar dolor punzante, hinchazón de la encía o incluso de la cara (cachete hinchado), mal sabor de boca y a veces algo de fiebre o malestar general.
- El cuerpo está luchando contra las bacterias en el diente, por eso duele y se inflama.
- Dificultad para anestesiar: Cuando hay mucha infección, el tejido alrededor del diente está muy ácido e inflamado, y puede costar más que la anestesia haga efecto completo.
En la práctica, esto significa que al paciente podría dolerle más el procedimiento si no controlamos primero la infección. Como dentista, es algo que valoro: si veo un gran absceso, a veces prefiero desinflamar un poco la zona antes de la endodoncia, para poder trabajar sin causar dolor.
Riesgos de No Manejar la Infección Correctamente
- Hacer un tratamiento de conducto con una infección severa conlleva algunos retos.
- Por ejemplo, puede resultar más difícil eliminar por completo todas las bacterias en un solo paso.
- También existe el riesgo de que la infección se propague por los tejidos vecinos si la presión de pus es muy grande.
Y no hay que olvidar que un diente infectado suele estar más débil estructuralmente (la infección y la caries lo han “comido”), por lo que es más frágil hasta que lo restauramos. Lo importante aquí es entender que infección activa no significa que no podamos tratarte, solo significa que debemos tomar precauciones adicionales.
¿Endodoncia con Infección? ¿Cuándo es Apropiado?
Cada caso es único: a veces la infección es pequeña y localizada, y otras veces es extensa. Vamos al grano: sí, se puede hacer una endodoncia aunque haya infección, y de hecho a menudo es lo más recomendable. La razón es sencilla: la endodoncia es el tratamiento indicado para eliminar esa infección dentro del diente. Ahora bien, la clave está en cómo y cuándo realizarla. ¿Hay que esperar un poco o se hace de inmediato?
Infecciones Controladas o Moderadas - Tratamiento Inmediato
Si tu diente tiene infección pero no presentas un gran flemón externo ni síntomas sistémicos serios, por lo general podemos hacer la endodoncia sin demoras. Al anestesiar y abrir el diente, incluso es probable que el pus interno drene y sientas alivio inmediato. Al “matar el nervio” y limpiar, estamos removiendo la fuente del problema, por lo que tu cuerpo podrá empezar a curarse. En estos casos, no es necesario esperar; al contrario, cuanto antes intervinimos, mejor, porque evitamos que la infección se agrave.
Esto concuerda con las recomendaciones actuales: por ejemplo, la Asociación Dental Americana (ADA) aconseja priorizar el tratamiento dental (pulpotomía, endodoncia, drenaje…) por encima de solo dar antibióticos, siempre que sea posible, para resolver el dolor e infección de forma definitiva.
Infecciones Agudas Severas - Pretratamiento y Endodoncia Diferida
Si llegas a la consulta con un absceso muy grande, mucho dolor, incapacidad de abrir bien la boca por inflamación o incluso fiebre, es posible que no podamos completar la endodoncia en esa misma cita. ¿Por qué? Por las razones que antes comenté: la anestesia podría no funcionar al 100%, y forzar el tratamiento en esas condiciones sería muy incómodo e incluso arriesgado.
En estos casos extremos, no es que “no se pueda hacer”, sino que preferimos estabilizar primero la infección. Normalmente te recetamos un antibiótico adecuado (y antinflamatorios para el dolor), por unos días (típicamente de 5 a 7 días, según el caso). Este tratamiento previo ayuda a reducir la carga bacteriana y la inflamación. A veces también realizamos un drenaje del absceso: o bien abrimos el diente para que salga el pus por el conducto radicular, o realizamos una pequeña incisión en la encía si el flemón es externo. Con eso, alivianamos la presión y mejoramos tu confort. Una vez que la zona no esté tan inflamada y dolorida (por ejemplo, tras unos días de medicación), procedemos con la endodoncia completa.
No hay una regla fija para todos. En muchos casos se hace la endodoncia directamente aunque haya infección, y en otros conviene esperar 48-72 horas con medicación antes de realizarla. Lo que nunca hacemos es “esperar sin más, sin tratamiento”, ya que una infección dental no desaparece sola y postergar demasiado podría conllevar complicaciones (propagación de la infección, pérdida del diente, etc.). Por eso, confía en tu dentista: evaluaremos tu caso y escogeremos la mejor opción para ti.
Tratamientos y Cuidados Especiales Antes de la Endodoncia
Cuando hay infección presente, solemos implementar algunos tratamientos previos o cuidados especiales antes (o al inicio) de la endodoncia. Como comenté, si la infección es importante recetamos antibióticos para ayudar a controlar la situación. Es importante destacar que no siempre son imprescindibles; si la infección es local y se puede drenar con el propio tratamiento de conducto, a veces podemos evitar el uso de antibiótico. Pero si hay mucha hinchazón, flemón o riesgo de que la infección se extienda, el antibiótico te dará un margen de alivio y seguridad.
Ojo: si te prescriben antibióticos, tómalos exactamente como te indique el odontólogo y completa todos los días de tratamiento, incluso si mejoras antes. Así nos aseguramos de eliminar a las bacterias más resistentes y evitamos recaídas. Junto al antibiótico, casi siempre indicamos medicamentos para el dolor y la inflamación (por ejemplo ibuprofeno, metamizol o paracetamol, según cada paciente). Estos fármacos te van a ayudar a encontrarte mejor mientras esperamos el momento de hacer la endodoncia o durante los primeros días del tratamiento. Sigue las pautas de tu dentista en cuanto a dosis y horarios.
Si se aprecia un acúmulo de pus visible (un flemón grande en la encía, por ejemplo), el dentista podría realizar un pequeño corte en la encía para drenar ese absceso. Es un procedimiento sencillo con anestesia local: se libera el pus y con ello baja rápidamente la presión y el dolor. En muchas ocasiones, sin embargo, aprovechamos la misma endodoncia para drenar por dentro: es decir, abrimos el diente infectado, y por el orificio del conducto dejamos salir todo el exudado purulento (pus) acumulado. ¡Créeme, eso alivia muchísimo al paciente en el momento!
Después, aplicamos un desinfectante dentro del diente. ¿Y qué puedes hacer tú en casa mientras llega el día de la endodoncia o mientras el antibiótico hace efecto? Ahí van algunos cuidados útiles:
- Mantén una buena higiene oral, cepillando con suavidad la zona afectada (si duele mucho, haz enjuagues suaves con agua tibia y sal o con colutorio antiséptico, pero no dejes de limpiar los alrededores para que no acumule más placa).
- Evita masticar por el lado del diente enfermo y toma alimentos blandos y templados (ni muy calientes ni muy fríos) para no desencadenar más dolor.
- También es recomendable dormir con la cabeza ligeramente elevada (una almohada extra) si tienes mucha inflamación, ya que así disminuye la presión en la zona del absceso.
- No apliques calor externo en la cara aunque te lo sugieran “remedios caseros”: el calor dilata los vasos y podría empeorar la propagación de la infección; es preferible poner paños fríos en el área inflamada de la mejilla para aliviar.
Ejemplos de Casos Clínicos
Para ilustrar todo lo anterior, déjame compartirte un par de casos (muy comunes) que suelo ver en la clínica.
Caso 1: Infección Aguda con Absceso Grande
María, una paciente de 35 años, llegó a mí con un dolor insoportable en una muela superior desde hacía varios días. Tenía la mejilla visiblemente hinchada (un “flemón” del tamaño de una nuez) y ya había comenzado a tomar antibiótico que le dio su médico de cabecera porque tenía también un poco de fiebre. Al examinarla, vi que la muela en cuestión tenía una caries enorme que había llegado al nervio y causado un absceso importante. En este caso, decidimos actuar en dos fases: primero, aliviar la infección y luego completar la endodoncia. Le reforcé el tratamiento antibiótico adecuado para la bacteria dental, le receté un antiinflamatorio potente para el dolor y procedimos a drenar el absceso en la misma consulta. Para ello, realicé una pequeña apertura en la muela: en cuanto abrí el conducto, salió bastante pus, lo que inmediatamente redujo la presión y el dolor de María (¡ella misma suspiró de alivio en el sillón!). Lavé bien el conducto con soluciones desinfectantes, coloqué un medicamento dentro del diente y lo cerré provisionalmente. A los dos días, María regresó ya sin dolor y con la hinchazón casi desaparecida. Pudimos entonces completar la endodoncia: limpié a fondo todos los conductos de la muela, retirando tejido necrótico y bacterias, y sellamos el sistema de conductos. Finalmente colocamos un empaste provisional. María salió contenta porque conservó su muela y la infección se resolvió sin complicaciones. Unas semanas después, le pusimos la corona definitiva a esa muela para reforzarla. Este caso muestra que, aunque había infección, pudimos hacer la endodoncia con éxito tras unos cuidados previos.
Caso 2: Dolor Intenso pero sin Flemón Visible (Tratamiento Inmediato)
Juan, de Forty’s (unos cuarenta y tantos años), acudió aquejado de un dolor agudo en un premolar que le despertó por la noche. No tenía inflamación facial ni flemón en la encía, pero el diente estaba muy sensible al tacto y el dolor era constante: síntomas claros de una pulpitis/infección dentro del diente. Al revisar, detecté una caries profunda cerca del nervio. En su caso, decidimos realizar la endodoncia en ese mismo día. Le administré anestesia (en una zona sin tanta infección la anestesia hizo efecto correctamente) y comenzamos el tratamiento de conducto con infección presente. Al abrir la cámara pulpar, encontramos tejido pulpar necrótico con un poco de pus en el interior del diente - esto confirmó que había infección aunque externamente no hubiese mucha hinchazón. Realicé la limpieza y desinfección de los conductos cuidadosamente; dado que había contenido purulento, preferí hacer la endodoncia en dos sesiones para asegurar la desinfección. Así que, tras la primera sesión, dejé un medicamento desinfectante dentro del diente de Juan y lo cerré temporalmente. Él se fue a casa ya sin dolor (el alivio suele ser inmediato al quitar el nervio enfermo) y con instrucciones de tomar un analgésico suave solo si lo necesitaba. A la semana siguiente, Juan volvió sin ninguna molestia - señal de que la infección estaba controlada. Procedimos a llenar y sellar definitivamente los conductos y colocamos una reconstrucción con perno y corona, ya que el diente había perdido mucha estructura. Juan recuperó la función de su premolar y, gracias a haber actuado rápido, evitamos tener que extraerlo o tomar antibióticos innecesariamente.
Como ves en estos ejemplos, cada paciente requirió un enfoque ligeramente distinto, pero en ambos la endodoncia fue la solución para curar el diente infectado. En uno hubo que esperar un par de días entre fases, y en el otro se hizo prácticamente de inmediato. La experiencia y criterio profesional nos guían para decidir lo mejor en cada situación.
Cuidados Posteriores a la Endodoncia
Una vez que ya te han realizado la endodoncia en un diente que estaba infectado, es importante seguir algunos cuidados durante el posoperatorio para garantizar la curación completa y evitar recaídas.
- Termina tu medicación: Si el dentista te indicó un curso de antibiótico debido a la infección, asegúrate de completar todos los días de toma aunque ya te encuentres bien. Esto remata cualquier bacteria residual que pudiera quedar y previene que la infección rebrote.
- Higiene escrupulosa: Continúa cepillándote los dientes con normalidad, poniendo especial cuidado en la zona tratada. Puede que al principio esté algo sensible; si es así, usa un cepillo de cerdas suaves y haz enjuagues suaves con agua tibia y sal o con un colutorio antibacteriano (tu dentista te podrá recomendar alguno, por ejemplo con clorhexidina).
- Evita masticar cosas duras: Tras una endodoncia, especialmente si hubo mucha infección, el diente puede estar algo “débil” hasta que se restaure definitivamente. Evita morder alimentos duros o pegajosos con esa pieza por unas semanas. Si te colocaron un empaste provisional, ten aún más precaución porque ese material temporal es menos resistente.
- Lo ideal es que, una vez pasada la fase aguda, tu dentista coloque una reconstrucción definitiva o corona en ese diente. Así quedará sellado y fortalecido, reduciendo riesgo de fractura o reinfección. ¡No olvides programar esa cita de reconstrucción final! Es la culminación del tratamiento.
- Acude a tus controles: Tras una endodoncia, solemos citar al paciente a una revisión. En esa visita verificamos que todo esté bien: evaluamos los síntomas (lo normal es que ya no haya dolor intenso, solo quizás una ligera sensibilidad al morder que irá desapareciendo), y a veces tomamos radiografías de control para confirmar que la infección en el hueso está sanando correctamente.
Señales de Alarma
Aunque la gran mayoría de endodoncias con infección curan sin problema, debo decirte las señales por las que deberías contactarnos de inmediato tras el tratamiento: si notas que la inflamación vuelve o empeora pasados unos días, si el dolor fuerte regresa de repente, si tienes fiebre alta o malestar general, o si supuras pus de la encía nuevamente. Cualquiera de estos síntomas podría indicar que la infección persiste o que hay alguna complicación inusual (por ejemplo, una fisura en la raíz, una reinfección por filtración, etc.). En tal caso, te evaluaremos y tomaremos las medidas necesarias.
El Uso Racional de Antibióticos en Endodoncia
La literatura científica muestra que existe un uso irracional de antibióticos en el área de la Odontología. Se estima que los odontólogos prescriben cerca del 10% de los antibióticos, por razones profilácticas o terapéuticas. Y diversos estudios sugieren que el 30-50% de los antibióticos recetados son innecesarios o no se prescriben de manera óptima. La salud dental también contribuye a esta resistencia.
En endodoncia, los antibióticos se usan ampliamente, tanto a nivel local como vía sistémica. A nivel local, se utilizan medicamentos intracanales, irrigadores que contienen antibióticos, puntas de gutapercha y selladores medicados, entre otros. Debe lograrse un desbridamiento completo del conducto radicular infectado y el drenaje de los tejidos blandos y duros involucrados. Eso es suficiente.
Se ha visto que administrar antibióticos colateralmente no es efectivo para prevenir o resolver los signos y síntomas de las infecciones endodónticas. Pero, desafortunadamente, aún se recetan antibióticos para las infecciones endodónticas, como los abscesos periapicales y la pulpitis irreversible, que solo requieren medidas operativas.
Cuándo Están Indicados los Antibióticos
Los antibióticos solo deberían administrarse conjuntamente en pacientes con manifestaciones sistémicas (fiebre, linfoadenopatías, celulitis, etc.) o, de manera profiláctica, en casos especiales de riesgo. Los casos de riesgo incluyen pacientes inmunodeprimidos, con enfermedades congénitas cardíacas o con historial de endocarditis infecciosa. También se consideran en este grupo aquellos pacientes en los que se les ha implantado una prótesis articular en los dos años previos.
La Asociación Española de Endodoncia (AEDE) ha propuesto una serie de recomendaciones a tener en cuenta con respecto al uso de antibióticos en endodoncia. AEDE advierte que esto puede contribuir al desarrollo de cepas bacterianas resistentes.
Recomendaciones de la AEDE
Cuando la inflamación es localizada y discreta y no existe compromiso sistémico, el objetivo principal del tratamiento endodóntico es lograr el drenaje, sin ser necesarios los antibióticos. El tratamiento antibiótico sólo está indicado en los siguientes casos:
- Pacientes inmunodeprimidos
- Absceso apical agudo con sintomatología sistémica (fiebre, adenopatías…)
- Absceso apical agudo que progresa y se expande, como es el caso de las celulitis cérvico-faciales
- Reimplante de dientes avulsionados
El antibiótico de elección es la amoxicilina, con / sin ácido clavulánico, y la clindamicina en pacientes alérgicos a las penicilinas. La mejoría clínica debe ser la guía para la duración del tratamiento (3-5 días), y cuando exista evidencia de que los signos y síntomas han remitido, el tratamiento antibiótico debe interrumpirse.
Profilaxis Antibiótica en Endodoncia
Respecto a la profilaxis antibiótica en endodoncia, debe considerarse en los siguientes casos:
- Pacientes inmunodeprimidos
- Pacientes con riesgo de desarrollar endocarditis bacteriana
- Pacientes portadores de prótesis articulares
- Pacientes oncológicos sometidos a radioterapia
- Pacientes en tratamiento con bisfosfonatos por vía intravenosa
Factores que Contribuyen a la Resistencia Antibiótica
Diversos factores causan la prescripción excesiva de antibióticos en tratamientos endodónticos. Estos incluyen el efecto placebo (muchos pacientes perciben mejoría tras recibirlos) y la prescripción de antibióticos para retrasar la visita de un paciente angustiado sin cita programada. También se prescriben por la extendida creencia de evitar la propagación de la infección (especialmente en abcesos apicales agudos) o para reducir el dolor postendodóntico. En otros casos, se hace con la idea de mejorar la curación periapical y el resultado del tratamiento.
Consejos para Reducir el Uso Irracional de Antibióticos
Aquí tenemos una serie de consejos útiles para reducir el uso irracional de los antibióticos:
- Prescribirlos sólo en indicaciones definidas, minimizando los de amplio espectro y utilizando tratamientos más cortos que permitan al paciente el cumplimiento.
- Responsabilizarse a la hora de recetar: Evitar recetas basadas en prácticas antiguas no basadas en la evidencia, en la demanda del paciente o la conveniencia (como retrasar una cita).
- Educar al paciente para que cumpla por completo la duración planificada de la terapia. Del mismo modo, debe informarse sobre el dolor postendodóntico anticipado y especificar analgésicos para controlarlo. Esto aumentará la fe de los pacientes en su dentista y el umbral del dolor que acepten.
Por otra parte, el problema no puede reducirse sin restricciones legales o normativas en su uso, que eviten la venta sin receta y programas educativos para la población. Especialmente, la administración pública debe desarrollar un programa de atención primaria de salud dental que aborde este problema global.
| Situación Clínica | Recomendación de Antibióticos |
|---|---|
| Inflamación localizada y discreta sin compromiso sistémico | No necesarios; priorizar el drenaje |
| Absceso apical agudo con síntomas sistémicos (fiebre, adenopatías) | Indicado |
| Absceso apical agudo que se expande (celulitis cérvico-faciales) | Indicado |
| Reimplante de dientes avulsionados | Indicado |
| Pacientes inmunodeprimidos | Considerar profilaxis |
| Riesgo de endocarditis bacteriana | Considerar profilaxis |
| Portadores de prótesis articulares | Considerar profilaxis |
| Pacientes oncológicos sometidos a radioterapia | Considerar profilaxis |
| Tratamiento con bisfosfonatos por vía intravenosa | Considerar profilaxis |