Las heridas por asta de toro en la región orofacial representan un desafío significativo debido a la complejidad anatómica y funcional de la zona. Este artículo explora los diferentes aspectos del tratamiento de estas lesiones, así como síndromes excepcionales que pueden surgir como consecuencia de traumatismos y procedimientos médicos invasivos.
Heridas por Asta de Toro: Un Caso Histórico
Se recoge en un tratado de Medicina y Cirugía editado en Amberes en 1574. Lo escribieron al alimón los frexnenses y amigos Benito Arias Montano y el cirujano Francisco Arceo, en realidad, Francisco Vázquez de Arcos. Según se nos dice, el cuerno había entrado por debajo del mentón y había salido entre el ojo izquierdo y la nariz, dice el texto que diez dedos o pulgadas. Naturalmente había hecho un orificio de entrada bajo la barba y otro al atravesar el paladar que se manifestaba al exterior. En su trayectoria, el cuerno había desmenuzado el hueso. Sus trozos se fueron soltando durante la cura.
Creemos que la cogida tuvo lugar durante un festejo de toros en el área de Fregenal de la Sierra o de Llerena, ambas en la actual provincia de Badajoz. Si los autores no citan la población ni la ocasión en que sucedió es porque estaban prohibidos los festejos taurinos por disposiciones papales y sinodales. Aun así Arias Montano no pierde la ocasión para asegurar que entre las reses las había que salían rebeldes, es decir, bravas, aptas para el toreo, porque indica también que se las podía manejas “arte”, es decir, con destreza , habilidad o, literalmente con arte.
El texto que hemos traducido del original latino y adaptado para esta ocasión describe primero una herida por arma blanca en la cara de un paciente, que sucedió en Fregenal de la Sierra, y a continuación la herida por asta de toro. Un simple tapón de corcho envuelto en lino sirvió de prótesis ocasional para tapar el agujero del paladar de modo que el paciente pudiera comer, beber y hablar. Se le mandó que se lo quitara por noche para no hacer más grande el agujero alque se adaptaba con precisión.
“Curamos a un individuo en Fregenal de la Sierra al que le habían herido la cara con un arma entre la nariz y las cejas hasta los labios y la nariz y la mandíbula superior y sus dientes se caían sobre la barbilla. Cuando nos llamaron, la nariz y la mandíbula las encontramos frías y casi muertas, de forma que la aguja con mucha dificultad pudo penetrar en ella. Cosimos toda la zona para que los huesos de la mandíbula superior uniesen por dentro. Para ello le pusimos una venda de dos dedos de ancha, dándole la vuelta a la frente, de forma que tuviera en la parte inferior un borde al que se pudieran coser hilos; a esa venda le cosimos otras dos: una de la frente a la nuca, otra de oreja a oreja, en forma de cruz, más estrechas éstas ciertamente, con el único fin de que sujetasen a la primera. Cuando todo esto estuvo preparado, enhebramos un hilo largo a una aguja y tiramos ese hilo desde la venda que daba la vuelta de la oreja a la frente; lo pasamos entre el primer diente molar y el canino, y lo llevamos de nuevo hasta la venda que rodeaba la frente; luego de nuevo en dirección a los dientes desde esta zona y, atando de este modo, unimos la mandíbula con la nariz y los demás huesos que lo precisaban. Después cosimos la piel con la aguja. Del mismo modo curamos a un individuo al que había cogido un toro, metiéndole el cuerno bajo el mentón, que le salió por la mejilla entre el ojo izquierdo y la nariz. La punta del cuerno le salió más de diez dedos. Suturamos con aguja los puntos de entrada y salida. Ligamos la mandíbula como se ha dicho en la curación anterior. Al interior de la boca, mandamos lavar repetidamente el hueso mismo con una cocción de cebada, de rosa, de flores de granado, mezclando también miel de rosas colada. Y así, en un período brevísimo de tiempo se curó, aunque se fueron desprendiendo los huesos que había desmenuzado el cuerno en su trayectoria, dejando un agujero en el paladar, por el que podía entrar un dedo pulgar. Una vez que todo sanó y creció la piel, tapamos ese agujero con un pequeño tapón de corcho cubierto de lino y bien ajustado y así se logró que pudiera hablar y comer y beber adecuadamente.
Este relato histórico ofrece una visión de los desafíos y soluciones en el tratamiento de heridas faciales complejas siglos atrás.
Síndrome de Melkersson-Rosenthal (SMR)
El Síndrome de Melkersson Rosenthal (SMR) es una patología rara y de origen desconocido, caracterizado por tres signos clínicos: inflamación labial y/o facial recurrente, lengua fisurada y parálisis facial. Siendo frecuentes las exacerbaciones de la enfermedad, así como su recidiva. La tumefacción orofacial se caracteriza por labios inflamados y fisurados y de una coloración rojo parduzca. Sin embargo, la aparición de la triada clásica del SMR es infrecuente, pues aparece aproximadamente entre el 25- 40% de los casos, presentando generalmente formas oligosintomáticas o monosintomáticas de la enfermedad, siendo la queilitis granulomatosa, la forma monosintomática más común.
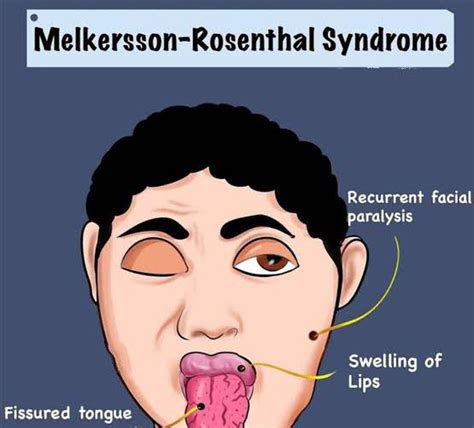
Manifestación del Síndrome de Melkersson-Rosenthal.
Queilitis Granulomatosa (QG)
La queilitis granulomatosa (QG) fue descrita por Miescher en 1945, caracterizada por la aparición de una tumefacción labial recurrente que responde a una reacción inespecífica granulomatosa en uno o ambos labios, el cual puede llegar a ser persistente. Regularmente se produce aumento de tamaño del labio inferior, uniformemente tumefacto, que puede asociarse con otras tumefacciones intraorales, especialmente de paladar y suelo de la boca. Además del problema estético, el labio agrandado y desfigurado suele producir dificultades al paciente al comer, beber y hablar. Completa el diagnóstico de SMR el hallazgo histológico de granulomas tipo sarcoide no caseificantes, sin embargo su aparición no es constante, pero su ausencia no excluye el diagnóstico de SMR si están presentes otros signos. Las manifestaciones clínicas de este síndrome se manifiestan en el 50% de los casos después de los 20 años de edad y una predilección por las mujeres.
Tratamiento del SMR
El tratamiento de esta patología es controversial, ya que no está completamente dilucidado su mecanismo etiopatogénico. Se han probado distintos tratamientos con resultados variables, desde el uso de corticoides sistémicos e intralesionales solos o combinados con otros fármacos para aumentar su efectividad y en casos residuales se ha recurrido a un tratamiento quirúrgico, con algunos reportes de recidiva.
Caso Clínico: Tratamiento de QG asociada a Lengua Fisurada
Se presenta una paciente de género femenino de 24 años de edad que consulta al Servicio de Cirugía Maxilofacial del Complejo Hospitalario San José en octubre de 2006, derivado del Servicio de Dermatología del mismo centro con diagnóstico de SMR por presentar aumento de volumen del labio inferior que no ha presentado respuesta al tratamiento con corticoides intralesionales y orales. La paciente relata que este aumento de volumen en el labio inferior data del año 2004, el cual fue biopsiado el mismo año siendo diagnosticado histopatológicamente como una QG asociada a un SMR.
El tratamiento inicial consistió en infiltraciones intralesionales realizadas en el servicio de dermatología con betametasona 4 mg y toma de prednisona 0,5 mg sin resultados positivos. En su anamnesis relata antecedentes mórbidos de epilepsia en tratamiento, retraso mental leve, hipotiroidismo, resistencia a la insulina y alergia al yodo. Los fármacos que utiliza en forma habitual son Levotiroxina 100 mg 1 comp/día, Carbamazepina 200 mg 1,5 comp/día, Metformina 850 mg 1 comp/día.
En su examen físico se observa un gran aumento de volumen del labio inferior el cual está evertido, asociada a una lengua depapilada y presencia de surcos transversales en dorso lingual compatible con lengua fisurada así como una discreta macroglosia. El tratamiento consistió en 3 infiltraciones intralesionales en el labio inferior de 1 ml de Kenacort®-A 40 mg (Triamcinolona acetónido) diluida en 1 ml de lidocaína al 2% con el objetivo de controlar el dolor post infiltración, con intervalos de una semana. Se controló a la paciente durante tres meses donde se evidencio una marcada reducción del tamaño del labio inferior pero sin lograr todavía un tamaño estético, por lo tanto se realizó una cuarta infiltración sin observarse mejoras.
Luego se programo una queiloplastía de reducción del labio inferior bajo anestesia general para mejorar la estética labial de la paciente, con buenos resultados que fueron controlados al mes post operatorio.
Discusión sobre el Tratamiento del SMR
La etiología del SMR es desconocida, aunque en la actualidad se barajan tres posibles orígenes de la enfermedad: el infeccioso, el inmunológico desencadenado por alergia o intolerancia a algunos alimentos, y un posible origen genético. Por esta razón los tratamientos también han sido diversos, se han usado numerosos fármacos tanto locales como sistémicos: antibióticos sistémicos, salazosulfapiridina, radioterapia, corticoides tópicos, intralesionales y sistémicos, fármacos antileprosos, asociados, en muchos casos a una queiloplastía labial para alcanzar mejores resultados, sin embargo, los resultados no siempre han sido satisfactorios.
El uso de esteroides ha demostrado buenos resultados en la mejoría de la mayoría de estos pacientes. Para este caso se aplico Acetónido de Triamcinolona, que es un corticoesteroide dotado de potente y duradera acción antiinflamatoria, hormonal y metabólica. A pesar de que la Triamcinolona misma es aproximadamente 1 a 2 veces más potente que la prednisona en modelos animales de inflamación, el derivado denominado Acetónido de Triamcinolona es más potente aún, siendo aproximadamente, 8 veces más potente que la Prednisona.
Dentro de las precauciones que se tienen presentes con este fármaco, tienen que ver con su prolongada duración y potencia, describiéndose supresión adrenal total con la simple infiltración intramuscular de entre 60 a 100 mg de acetónido de triamcinolona entre las 24 a 48 horas post infiltración, función que se recupera en forma progresiva a los 30 a 40 días. Por esta razón es que se instauró una terapia de infiltración máxima de 40 mg de acetónido de triamcinolona, una vez a la semana por tres semanas.
Los resultados fueron aceptables pero no óptimos por lo que se realizó una nueva infiltración intralesional a los tres meses con el mismo fármaco, sin embargo no se observó una mayor reducción labial por lo que se planificó y realizó una queiloplastía de reducción. Es importante en el tratamiento de estos pacientes un trabajo multidisciplinario, ya que no existe una terapia estandarizada, debido a que no existe claridad en la literatura respecto a los mecanismos etiopatogénicos, con reportes de casos y series de casos con tratamientos con resultados variables.
Los pacientes que sufren un SMR probablemente deban enfrentarse a la recurrencia de sus síntomas durante una gran parte de sus vidas, ya que las alternativas de tratamiento no suelen ser definitivas.
Síndrome de Tapia
El alto número de pacientes que ha precisado de ingreso en Unidades de Cuidados Intensivos (UCI) debido a la infección por SARS-CoV-2, junto con la necesidad de intubación orotraqueal, ventilación mecánica y sesiones de pronación, ha puesto de manifiesto síndromes excepcionales descritos previamente. Este es el caso del síndrome de Tapia, descrito por primera vez en 1904 a raíz de herida por asta de toro, caracterizándose por la afectación de los nervios vago (X) e hipogloso (XII) y que ha sido descrito como consecuencia del manejo invasivo de la vía aérea.
Presentamos el caso de un varón de 50 años con un ingreso en la UCI por síndrome de distrés respiratorio (SDRA) secundario a neumonía por SARS-CoV-2. Como antecedentes destacaba diabetes mellitus tipo II, otitis media aguda con mastoiditis, parálisis facial periférica izquierda sin secuelas y síndrome de Tolosa-Hunt. Tras ventilación mecánica prolongada se realizó traqueostomía a los 21 días de la intubación. Durante su estancia en UCI, presentó una tromboflebitis del seno cavernoso a raíz de una sinusitis del seno esfenoidal izquierdo.
El paciente recibió tratamiento corticoideo, antibiótico, anticoagulante y drenaje endoscópico del seno esfenoidal, tras lo cual desapareció la fiebre y los síntomas oculares. El paciente permaneció en UCI 49 días, siendo dado de alta a nuestra Unidad de Cuidados Respiratorios Intermedios (UCRI) para progresar en el destete. A su llegada a la UCRI se objetivó desviación de la lengua hacia la izquierda, disartria y caída del velo del paladar, sin alteración del resto de pares craneales. Presentó problemas de deglución necesitando de nutrición por sonda nasogástrica y mal manejo de secreciones respiratorias.
Se realizó una broncoscopia visualizándose parálisis en abducción de la cuerda vocal izquierda. Ante la afectación de pares craneales bajos se contactó con Neurología, detectándose una paresia periférica del hipogloso izquierdo consistente en una caída del velo del paladar izquierdo, motilidad del mentón disminuida ipsilateralmente, reflejo nauseoso conservado y sin alteraciones en la sensibilidad del trigémino.
Tras la exploración neurológica y ante el antecedente de intubación prolongada concluyeron que se trataba de un síndrome de Tapia. Nuestro paciente no requirió maniobras de decúbito prono, pero sí intubación orotraqueal. Por tanto, el desencadenante más plausible sería el efecto compresivo del balón del tubo orotraqueal. En nuestro caso no consideramos que el drenaje del seno esfenoidal guarde relación con el síndrome de Tapia dadas las implicaciones anatómicas que conlleva.
A pesar de la rehabilitación fonodeglutoria y haber recibido tratamiento corticoideo durante las primeras semanas, la evolución ha sido tórpida. Actualmente, el paciente presenta buen manejo de secreciones y ha completado el proceso de destete ventilatorio manteniéndose en respiración espontánea con FiO2 0,21. Sin embargo, persiste desviación izquierda de la lengua, parálisis de la cuerda vocal izquierda, disfagia y disartria.
El síndrome de Tapia es una entidad infrecuente, siendo complicado calcular su prevalencia e incidencia dado que en la literatura sólo existen reportes de casos o series de casos. Puede tener un origen periférico extracraneal debido a la lesión a nivel cervical del nervio hipogloso y la rama laríngea recurrente del nervio vago, o bien un origen central por lesión bulbar del núcleo ambiguo, el núcleo del nervio hipogloso y el tracto piramidal. La afectación central puede darse por hemorragia, isquemia u otras lesiones. La causa más frecuente de este síndrome es un traumatismo externo a nivel periférico. Habitualmente la lesión ocurre en el espacio laterofaríngeo donde el nervio hipogloso contacta con el ganglio nodoso del nervio vago.
La clínica y la etiología de este síndrome se explica por la localización de los nervios afectados. Ambos pares craneales tienen su origen en el bulbo raquídeo. El nervio vago (X) abandona el cráneo por el foramen yugular junto con los pares craneales IX y XI y el nervio hipogloso lo hace a través del conducto del hipogloso. Una vez atraviesan estas estructuras llegan al espacio laterofaríngeo o retroestiloideo, en el cual el nervio vago formará parte del paquete vasculonervioso del cuello junto con la arteria carótida interna y la vena yugular interna, dando lugar a esta altura al ganglio inferior o nudoso de cuyo borde inferior nace el nervio laríngeo superior. Por su parte, en el espacio laterofaríngeo el nervio hipogloso discurre por la cara anterior de la apófisis transversa de la primera vértebra cervical (C1) descendiendo posterior a la arteria carótida interna. A continuación, cambia de dirección haciéndose más anterior y pasa sobre el hioides para inervar a los músculos de la lengua.
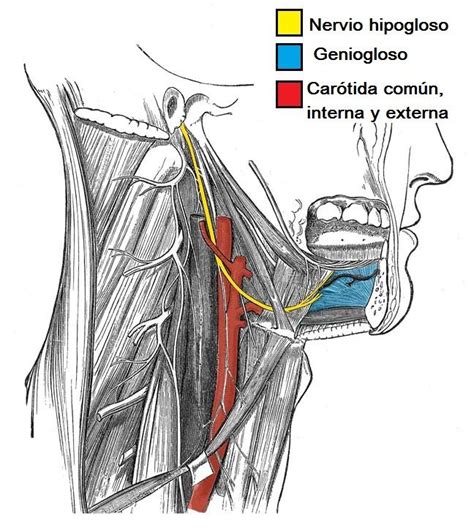
Anatomía del Nervio Hipogloso y Vago.
Hay descritos casos de neuroapraxia de los pares X y XII secundarios al efecto compresivo que ocasiona el balón de intubación en la laringe, así como la flexión excesiva de la cabeza durante los procedimientos anestésicos y las maniobras de decúbito prono. Según Cariati et al., una exploración física meticulosa y una endoscopia en la que se objetive la parálisis de la cuerda vocal ipsilateral son suficientes para llegar al diagnóstico de síndrome de Tapia, evitando la realización de otras pruebas de imagen. Es fundamental en el tratamiento el inicio precoz de rehabilitación fonodeglutoria. Aún sin evidencia científica, hay autores que utilizan corticoides durante 10-14 días, así como vitaminas del grupo B durante tres meses.
Puede ser útil la colocación de una sonda para alimentación durante la recuperación de la deglución para disminuir el riesgo de aspiración.
Tabla Comparativa de Síndromes
| Síndrome | Causas | Síntomas | Tratamiento |
|---|---|---|---|
| Melkersson-Rosenthal | Desconocida (infecciosa, inmunológica, genética) | Edema facial/labial, lengua fisurada, parálisis facial | Corticoides, queiloplastía |
| Tapia | Traumatismo, intubación prolongada | Afectación de nervios vago e hipogloso, disartria, disfagia | Rehabilitación fonodeglutoria, corticoides |
El conocimiento de estos síndromes y sus posibles tratamientos es crucial para abordar las complicaciones derivadas de traumatismos y procedimientos médicos en la región orofacial.