Un periodoncista es un dentista que se especializa en la prevención, diagnóstico y tratamiento de la enfermedad periodontal y en la colocación de implantes dentales. Los periodoncistas también son expertos en el tratamiento de la inflamación oral. Se requiere un aprendizaje adicional especializado en estas áreas que dura tres años adicionales después del grado en odontología.
Un periodoncista debe ser capaz de tratar con casos de enfermedad periodontal más problemáticos, como por ejemplo casos complicados de periodontitis o pacientes con una historia clínica compleja. Los tratamientos que deben ofrecer ocupan un amplio rango, como por ejemplo el curetaje dental o raspado y alisado radicular (en el que se limpia la parte infectada de la raíz) o el desbridamiento de la superficie radicular (eliminación de tejido dañado). Los pacientes con problemas graves en las encías también son tratados por periodoncistas que utilizan diferentes procedimientos quirúrgicos.
Durante la primera visita, el especialista normalmente revisa la historia médica y clínica del paciente. Es de extremada importancia saber si el paciente está tomando algún medicamento o está bajo algún tratamiento por alguna afectación que pudiera interferir con el cuidado periodontal, como por ejemplo alguna enfermedad cardíaca, diabetes o embarazo. A continuación, revisa el estado de las encías del paciente, valorando si existe recesión del margen gingival. Observa cuál es la oclusión del paciente y comprueba la movilidad de cada uno de los dientes. Con una sonda periodontal determinará la medida de las bolsas periodontales insertándola entre la superficie dental y la encía libre.
La periodontitis es una infección crónica que afecta las encías y el hueso que soporta los dientes. Diferentes tipos de bacterias y el mismo sistema inmunitario rompen el hueso y el tejido conectivo que sirven de sostén para el diente, conllevando complicaciones como movilidad del diente o incluso su pérdida. Como en muchas otras enfermedades, cuanto antes sea detectada la periodontitis, antes se podrá tratar y mejor será el pronóstico. Para detectar este tipo de complicaciones, lo antes posible es importante acudir a una clínica odontológica donde el periodoncista realizará un diagnóstico adecuado. El tratamiento que se emplea tiene como objetivo interrumpir el progreso de la enfermedad para evitar más daños o pérdidas dentales.
Para tratar la enfermedad periodontal, el periodoncista organizará el tratamiento en dos fases. En la fase básica del tratamiento o primera fase, se eliminarán las bacterias de las bolsas periodontales mediante tratamientos como el raspado o alisado radicular (llamado también incorrectamente curetaje). De este modo, se eliminará el agente causante de la enfermedad acompañado del uso de antibióticos. En casos más complicados, donde la enfermedad está más avanzada o es más agresiva, es necesario realizar una segunda fase del tratamiento. La cirugía periodontal consiste en acceder a las bolsas periodontales profundas y puede complementarse con otras técnicas como las técnicas de regeneración de hueso.
Una vez realizada esta fase del tratamiento, es necesario controlar la enfermedad y pasaremos a una fase de mantenimiento que permite un control de la periodontitis a largo plazo. El periodoncista debe encargarse de seguir unas actuaciones protocolizadas en cada visita del paciente. En primer lugar, debe verificar la situación clínica diente por diente. A continuación, hay que valorar la higiene bucal del paciente y eliminar el cálculo y la placa dental de forma individualizada.
Las enfermedades periodontales comprenden principalmente la gingivitis y la periodontitis. La gingivitis es una inflamación de las encías provocada por la acumulación de placa bacteriana, y es reversible si se trata adecuadamente. Sin embargo, si la gingivitis no se trata, puede evolucionar a periodontitis, una enfermedad más grave que daña el hueso y los tejidos que sostienen los dientes. El impacto de estas enfermedades no se limita a la cavidad oral. Diversos estudios han demostrado una relación entre la periodontitis y enfermedades sistémicas como la diabetes, las enfermedades cardiovasculares y complicaciones en el embarazo.
La pérdida de dientes, es una consecuencia devastadora de las enfermedades periodontales avanzadas. Casi una quinta parte de los adultos en España ha perdido alguna pieza dental permanente, mientras casi la mitad de la población ha experimentado esta situación en algún momento de su vida. La pérdida de dientes afecta la capacidad de masticar y procesar adecuadamente los alimentos, lo que puede derivar en problemas nutricionales. La dieta de una persona con edentulismo puede verse limitada a alimentos blandos y menos variados, lo que compromete la ingesta de nutrientes esenciales.
Con el fin de abordar de manera efectiva el problema del edentulismo y las enfermedades periodontales en España, la SEPA ha lanzado el proyecto de investigación demográfica “OmniVisionSalus”. El presidente de la SEPA, el Dr. José Nart, ha destacado que OmniVisionSalus será fundamental para conocer mejor la situación de la salud periodontal y desarrollar estrategias de prevención más efectiva.
La prevención de las enfermedades periodontales comienza con una buena higiene bucal. Además, es fundamental acudir a revisiones periódicas con el dentista o periodoncista. La educación también juega un papel crucial en la prevención. Es esencial que las personas estén informadas sobre la importancia de mantener una buena salud bucal y los riesgos asociados con la negligencia en este aspecto. Si se detecta una enfermedad periodontal, el tratamiento debe comenzar de inmediato para evitar su progresión. El tratamiento puede incluir desde limpiezas dentales más frecuentes y profundas hasta intervenciones quirúrgicas en casos más avanzados.
Los implantes dentales, sin embargo, requieren de un buen estado de salud periodontal para tener éxito. Los profesionales de la salud bucal tienen una responsabilidad crucial en la prevención y manejo de las enfermedades periodontales. Deben desempeñar un papel activo en la educación del paciente, proporcionando las herramientas y conocimientos necesarios para cuidar la salud bucal en casa. Resumiendo, diremos que la prevención es el pilar fundamental, sin lugar a dudas y la mejor estrategia para evitar las devastadoras consecuencias de las enfermedades periodontales. La lucha contra las enfermedades periodontales comienza en casa, pero requiere del apoyo de profesionales de la salud para ser verdaderamente efectiva.
Hoy en día la mayoría de la población está concienciada sobre la importancia de cuidar las encías y mantener una buena salud bucal para así presumir de una buena salud en general. Concretamente, según los expertos, la historia de la periodoncia empieza con los sumerios y de ahí hasta nuestros días. Y es que ya en el año 3000 A.C se tiene constancia de que en Mesopotamia se practicaba la higiene bucal. No son las únicas referencias antiguas que encontramos. Hipócrates de Cos fue un médico de la Antigua Grecia y que, a través de las dolencias de sus pacientes, se dedicó a identificar las causas de la enfermedad periodontal.
La historia de la periodoncia nos lleva también a los años del Imperio Romano en los que también hubo importantes avances gracias sobre todo a dos nombres: Aulo Cornelio Celso y Pablo de Egina. En este repaso por la historia de la periodoncia no puede faltar una parada en el Renacimiento y es que la renovación en las ciencias que tuvo lugar en esta época también tuvo sus efectos en la medicina en general y la salud dental en particular. Según los expertos, la odontología moderna nació en Europa y esto es gracias a que en este continente se encontraba “El padre de la odontología”. Así es como se conoce a Pierre Fauchard y es que este médico francés publicó libros en los que describía la anatomía y funciones orales básicas, recogía los síntomas de la mayoría de problemas bucales y puso sobre la mesa diferentes tratamientos para curar las enfermedades periodontales.
La historia de la seda dental, al igual que la de la periodoncia, también se vincula a civilizaciones antiguas. Es, precisamente, en los últimos años del siglo XIX y principios del siglo XX que se logran cambios esenciales en la identificación de las causas de las enfermedades de las encías y en el tratamiento de la periodoncia.
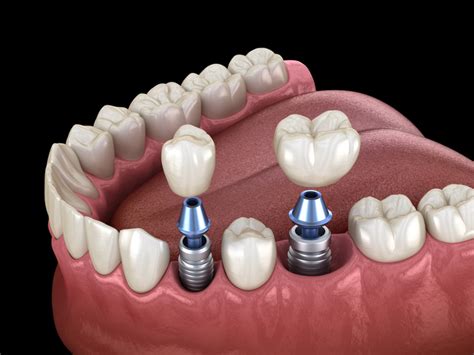
En el caso del tratamiento con implantes, seguramente la primera información que recibe el paciente la obtiene de su dentista, quien está capacitado para realizar un diagnóstico correcto. Tras el estudio de cada caso en particular, se derivará el paciente a un especialista con particular dedicación a la implantología dental y conocimientos especiales de periodoncia u otras áreas de odontología y medicina. El equipo implantológico será el conjunto de profesionales que intervengan para restablecer la salud bucal del paciente mediante tratamientos con implantes dentales. El periodoncista trabaja en coordinación con otros profesionales, entre los cuales encontramos los radiólogos, higienistas, auxiliares dentales y técnicos de laboratorio dental para lograr un óptimo resultado estético y funcional.
El tratamiento con implantes dentales osteointegrados es de una alta complejidad y requiere procedimientos que deben ser bien planificados y el estudio debe llevarse a cabo en una o varias visitas para cumplir con una serie de objetivos. El periodoncista, junto con el equipo implantológico deberá informar al paciente previamente al tratamiento sobre los tratamientos que requieran ser realizados con anterioridad o posterioridad al tratamiento implantológico.
Cada año se colocan en España casi dos millones de implantes dentales, pero muchos de estos dispositivos están en peligro a causa de las bacterias presentes en la boca. La principal amenaza es la periimplantitis. Y es que casi una cuarta parte de los implantes dentales colocados (el 24%) está en riesgo de perderse a causa de la periimplantitis, una infección causada por bacterias que provoca inflamación en la encía que rodean el dispositivo y que, además, causa la pérdida del tejido óseo que le da soporte.
Uno de los aspectos más relevantes es que pone el foco en los pacientes que, entre otras consecuencias, destacan el estigma que aún recae sobre esta enfermedad y la repercusión económica que tiene. En concreto, se narra la experiencia de Remedios y Borja, que cuentan su historia sin dar sus apellidos ni dejarse fotografiar, ya que en ellos sigue pesando cierto temor de “lo que puedan pensar” los demás. Sus casos, sin embargo, son ilustrativos de un problema que afecta a millones de españoles. España es uno de los países de Europa donde más implantes dentales se colocan. Se calcula que al menos dos de cada diez personas de entre 25 y 79 años tienen ya colocado un implante dental. En global, según datos de la consultora especializada en estudios de mercado del sector dental Keystone, en la última década se estima que en nuestro país se han colocado de media 1,8 millones de implantes al año (2,2 millones en 2023).
La buena noticia es que se trata de una enfermedad que puede evitarse fácilmente siguiendo unas rutinas básicas de prevención e higiene oral, siendo crucial intervenir cuando surgen los primeros síntomas (incluso antes), para evitar que la mucositis evolucione a periimplantitis. Además, actualmente hay recursos cada vez más eficaces para tratarla. En primer lugar, es indispensable una buena higiene oral, que debe incluir el uso de cepillos interdentales o hilo entre dientes e implantes, así como el tratamiento previo de la periodontitis. También hay que saber que no todos los implantes son iguales y aquellos con materiales o superficies más rugosas tienden a hacer más fácil la colonización bacteriana. A pesar de la amenaza que supone la periimplantitis, el implante dental es la mejor opción cuando la pérdida de las piezas naturales es un hecho (aunque siempre que se pueda hay que intentar salvarlas).
El uso de implantes dentales para reemplazar dientes faltantes ha crecido mucho durante las últimas tres décadas. Estudios clínicos demuestran resultados excelentes pero existe siempre un factor de riesgo en todos los procedimientos clínicos. Para prevenir estas complicaciones e intentar disminuir al máximo la probabilidad de que aparezca una, es necesario un buen planeamiento prequirúrgico, una cantidad y cualidad adecuada de hueso disponible, una técnica quirúrgica bien ejecutada, un periodo de recuperación postquirúrgico suficiente e instrucciones detalladas para el postoperatorio. Existen pacientes con condiciones predisponentes a sufrir algún tipo de complicación durante el tratamiento. El odontólogo deberá considerar diferentes criterios para recomendar al paciente adecuadamente sobre el tratamiento. Las consideraciones clínicas a tener en cuenta son la cualidad y cantidad de hueso disponible, salud general y oral del paciente y sus hábitos orales. Es la obligación del profesional dar unos resultados al paciente así que es indispensable conocer las posibles complicaciones en implantología. Estas complicaciones se van a dar en condiciones distintas y en cualquier fase del tratamiento.
Complicaciones Durante la Cirugía de Implantes:
Durante la cirugía de implantes pueden surgir diversas complicaciones, tales como:
- Mala orientación del implante: No es infrecuente encontrarse con este tipo de complicaciones pero son de fácil solución. En caso de duda, con una simple radiografía se puede verificar si el implante está bien colocado o se encuentra demasiado cerca de las raíces de los dientes contiguos u alguna zona anatómicamente comprometida. En caso de haber colocado un implante orientado erróneamente, es mejor buscarle una nueva ubicación que intentar adaptar la prótesis ya que acabaría fracasando no a muy largo plazo.
- Errores en la incisión: Otra de las complicaciones serían los errores en la incisión. Para simplificar el trabajo del odontólogo es indispensable unas incisiones bien realizadas, con descargas en las zonas necesarias. Hoy en día, con las técnicas modernas mínimamente invasivas se coloca el implante haciendo una incisión que se limita exclusivamente al diámetro del implante.
- Perforación de la cortical mandibular, tabla interna o externa: Es frecuente perforar la cortical y que no de ningún tipo de sintomatología. Así que es importante verificar siempre que el lecho implantario se encuentre en la zona deseada. Se puede usar una sonda de punta roma o un medidor de profundidad palpando con la otra mano en la zona lingual y vestibular para asegurarnos de que no se ha perforado la cortical mandibular. Una perforación de la cortical que no tiene ningún tipo de sintomatología puede pasar desapercibida durante mucho tiempo.
- Penetración en el seno maxilar: Siempre y cuando se controle la penetración en el seno maxilar y estando en buenas condiciones de asepsia, no es una complicación grave. En el caso de romper la membrana des Schnaider no hay que suturarla ya que se regenera. Estadísticamente no hay diferencia de éxito entre los pacientes con perforación de membrana y los pacientes sin perforación.
- Penetración en fosa nasal: Como en el caso de la penetración en el seno maxilar, no supone una complicación grave ya que no afecta a estructuras vitales. El sangrado es profuso ya que el suelo de la fosa nasal está altamente irrigado pero el mismo implante actuará de tapón parando la hemorragia. En el caso de que la altura ósea del maxilar no sea la ideal, es preferible buscar siempre el suelo de la fosa nasal para una anclaje bicortical. Radiológicamente puede parecer se haya penetrado en la fosa nasal pero en muy pocos casos se llega a perforar el suelo de la fosa.
- Fenestraciones y dehiscencias: Cuando un paciente tiene las crestas finas y estrechas es frecuente ver, como a medida que se van pasando las fresas, se transparenta el instrumental rotatorio. Las dehiscencias aparecen a nivel de la plataforma del implante y las fenestraciones suelen aparecer en aquellos casos en los que ha existido un caso infeccioso con anterioridad o en casos donde se inclina demasiado la fresa para buscar el lugar idóneo para que emerja el cuello del implante. Para tratar estas complicaciones se estimula la formación de hueso y se impide la proliferación de tejido conjuntivo en la zona de cicatrización mediante injertos de hueso y colocación de membranas en caso que sea necesario.
- Ausencia de sangrado del lecho: En hueso tipo I, al ser muy denso y corticalizado, puede haber ausencia de sangrado. En estos casos, no se colocará el implante y se dejarán pasar de dos a tres meses para ver si ha habido una neovascularización de la zona. Si a pesar de haber esperado, no existe sangrado, es recomendable no colocar el implante ya que puede fracasar no a muy largo plazo.
Complicaciones Post-Operatorias:
- Hemorragias: Una de las complicaciones graves que pueden aparecer en los primeros días después de la colocación del implante puede ser la hemorragia del suelo de la boca por la perforación de la arteria sublingual durante la colocación del implante.
- Parestesias: Si la colocación del implante ha sido en una zona próxima a la emergencia del nervio mentoniano, puede aparecer parestesia. La compresión, estiramiento o trauma del nervio pueden provocar una anestesia o parestesia reversible o irreversible.
- Exposición de la cabeza del implante: Cuando se realiza la sutura a tensión o no se ha conseguido suturar herméticamente, la cabeza del implante puede quedar expuesta. En estos casos, se realiza una pequeña incisión en el periostio a nivel de las descargas de la incisión, para poder alargar el colgajo y poder cubrir toda la herida. Cuando queda la cabeza del implante expuesta, es esencial una buena higiene y revisiones periódicas. Si durante el periodo de osteointegración el implante queda expuesto, puede condicionar la pérdida temprana de hueso alrededor de los implantes.
- Infección: La infección aparece como consecuencia de la colonización bacteriana de las espiras del implante y normalmente es consecuencia de una mala manipulación o la creación de un mal campo quirúrgico aséptico.
- Dehiscencia de la herida: Puede pasar que los bordes de la herida, a pesar de haber sido suturados, se separen por alguna causa. En el caso de que la dehiscencia no sea muy grande y no hay gran exposición de hueso, se dejará y se esperará a que cicatrice por segunda intención indicándole al paciente la aplicación de geles con clorhexidina. En el caso de que sea más amplia, convendría suturar de nuevo la herida.
- Cicatrización queloide: Aparecen cuando hay un aumento de sustancias llamadas “factor de crecimiento” durante el proceso de cicatrización. Hay una formación excesiva de tejido conjuntivo cuya finalidad es la de tapar la herida. En el caso de las cicatrices hipertróficas, la cicatriz es más gruesa y deforme.
- Sinusitis: La sinusitis es una inflamación de la mucosa de los senos paranasales de origen bacteriano. Es una complicación que aparece raramente después de la colocación de implantes dentales. Suele aparecer en pacientes en los que se les haya realizado una elevación de seno utilizando injertos óseos. Se administra amoxicilina con ácido clavulánico como tratamiento.
- Infección y abcesos: Debido al gran número de implantes dentales colocados, es una complicación cada vez más frecuente. Aparece a los meses de la colocación del implante una fístula adyacente al implante sin causa justificada. Es más frecuente en implantes postextracción ya que se puede haber reactivado algún foco infeccioso que se dejara sin tratar y que estuviera latente.
- Fallo de integración del implante: Antes de la segunda cirugía o una vez cargada la prótesis, puede presentarse el fallo de integración del implante. Si aparece antes o durante la segunda cirugía, se puede reemplazar el implante utilizando el mismo lecho o creando uno de nuevo. Antes de confeccionar la prótesis hay que asegurarse de que el implante tiene una buena estabilidad y no tiene ningún tipo de movilidad.
- Avulsión del implante en senos maxilares: En casos de implantes en hueso muy esponjoso y con escasa altura, puede ocurrir una avulsión del implante en el seno maxilar cuando se está roscando y se realiza una maniobra brusca. El paciente puede no presentar ninguna sintomatología y el tratamiento será su extracción a través de las vías nasales.
- Pérdida temprana del hueso alrededor de los implantes: En pacientes que tienen crestas estrechas y el implante dental no está completamente reodeado por hueso de cómo mínimo un milímetro de grosor, puede haber pérdida temprana del hueso. El fracaso de los implantes comienza mayoritariamente por la pérdida de hueso crestal así que hay que intentar conservarlo. Por ejemplo, no hay que dudar en realizar rellenos óseos en todas las zonas donde las espiras del implante queden expuestas.
- Fractura mandibular: La pérdida excesiva de hueso alrededor del implante puede conllevar una fractura mandibular, más frecuente en mandíbulas atróficas. Es aconsejable realizar estudios radiológicos periódicamente para valorar si la pérdida ósea es excesiva y así prevcenir una posible fractura mandibular.
- Fractura de implantes: Este tipo de complicaciones aparecen como consecuencia de sobrecargas en los implantes dentales donde la proporción corona-implante no es proporcionada, cargas no axiales al eje del implante o por presencia de poros en el metal. Una de las causas más frecuentes es la pérdida de hueso alrededor del implante. Normalmente viene precedida por la fractura del tornillo de fijación de la prótesis. Un posible tratamiento sería retirar el trozo de implante que queda en el hueso valorando siempre el daño que se le puede hacer al hueso restante.
- Fractura de prótesis y tornillos: Esta complicación es frecuente y son consecuencia de la fatiga del metal causada por el stress biomecánico. Para evitar este tipo de complicaciones, convendría cambiar los tornillos de fijación en las revisiones anuales. En el plan de tratamiento también se pueden incorporar métodos para disminuir el estrés y minimizar sus efectos a largo plazo. Normalmente, las fracturas del material protésico se deben a sobrecargas del mismo así que es importante que el ajuste oclusal sea lo más perfecto posible.
Implantes dentales