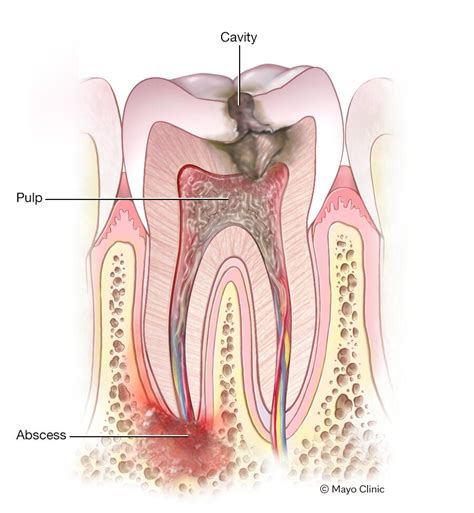
Un absceso dental es una acumulación de pus causada por una infección bacteriana en o alrededor de un diente. Esta infección, también llamada flemón dental, precisa de asistencia médica cuanto antes, ya que suele causar muchas molestias y supone un gran riesgo para la estructura del diente, pudiendo ocasionar pérdida de piezas.
El pus es una mezcla de células muertas, tejido infectado y bacterias. El absceso dental puede afectar diferentes partes del diente y los tejidos circundantes. Se pueden originar en la raíz del diente (absceso periapical) o en la encía colindando con la pieza (absceso periodontal).
Causas del Absceso Dental
Como la mayoría de enfermedades dentales, el absceso dental surge por la acumulación de bacterias dañinas, que terminan atacando las encías y las raíces de los dientes. Por tanto, estamos hablando de una infección. Los abscesos dentales, si no se tratan, pueden infectar otras zonas de la boca. El absceso dental puede ser causado o acompañado por otras enfermedades periodontales (como la gingivitis o periodontitis) o caries sin detectar ni tratar.
El absceso dental se desarrolla principalmente debido a una infección bacteriana en la boca.
- Caries dental: La caries dental, también conocida como caries, es una de las principales causas de los abscesos dentales.
- Enfermedades periodontales: La gingivitis o periodontitis, que son formas de enfermedad de las encías, pueden provocar la formación de abscesos periodontales.
- Fisuras y fracturas dentales.
- Empaquetamiento de comida.
- Erupción de las “muelas del juicio”.
Otros factores que pueden contribuir a la formación de un absceso dental son:
- Acumulación de sarro.
- Traumatismos.
- Diabetes: si padeces diabetes, el riesgo de sufrir abscesos dentales y otras enfermedades de las encías como la gingivitis o la periodontitis es tres veces mayor.
Síntomas del Absceso Dental
Un absceso dental presenta una serie de síntomas que requieren atención inmediata. ¿Sientes algunos de estos síntomas? ¿Tienes un flemón dental? Entre los síntomas más comunes se incluyen:
- Dolor de dientes y encías: El dolor de dientes y encías es el síntoma más evidente de que sufres un absceso dental. Sin embargo, en este caso se diferencia de otros tipos en que resulta mucho más intenso, continuado y punzante.
- Dolor intenso: Un diente con infección activa suele provocar dolor punzante.
- Inflamación: Hinchazón de la encía o incluso de la cara (cachete hinchado).
- Fiebre: A causa de la infección, puedes llegar a tener fiebre.
- Mal sabor de boca.
- Mal aliento crónico.
- Sensibilidad a algunos alimentos.
- Dificultad al tragar o respirar.
Tipos de Abscesos Dentales
Existen tres tipos principales de abscesos dentales:
- Absceso gingival: Afecta solo a la encía y no a los tejidos que dan soporte al diente afectado.
- Absceso periapical: Se origina en la raíz del diente.
- Absceso periodontal: Resulta mucho más grave y complejo de tratar, y la pus no siempre es visible, ya que permanece dentro del periodonto.
Tratamiento del Absceso Dental
El tratamiento dental se centra en eliminar la infección y restaurar la salud oral. La intención principal del tratamiento es acabar con la infección, pero también se buscará detectar las causas del absceso dental y remediarlas.
El tratamiento consiste en varios pasos:
- Primero, el dentista realiza una radiografía de la raíz dental, con la intención de identificar el tipo de bacterias presentes en el diente y el alcance de la infección.
- Con esta información, se podrá recetar un antibiótico para controlar y eliminar la infección, previniendo también que el problema se agrave. En función de la gravedad y la extensión del absceso dental, el tratamiento con antibióticos durará entre 1 y 5 días.
El tratamiento puede incluir drenaje del pus, limpieza profunda, endodoncia, cirugía periodontal o extracción del diente.
A continuación, se describen los tratamientos más comunes:
- Drenaje del absceso: En casos de absceso grande o doloroso, el dentista puede realizar un drenaje para liberar el pus acumulado. Si se aprecia un acúmulo de pus visible (un flemón grande en la encía, por ejemplo), el dentista podría realizar un pequeño corte en la encía para drenar ese absceso.
- Endodoncia: Si fuese necesario, una vez la infección esté controlada, el dentista realizará una endodoncia, que consiste en una pequeña incisión en la cavidad pulpar. El fin de la endodoncia es sacar los tejidos más afectados para acabar con el absceso dental y prevenir la caída del diente. La endodoncia, también conocida como tratamiento de conducto radicular, se realiza cuando la infección afecta el tejido pulpar dentro del diente.
- Extracción dental: Si el diente está gravemente dañado y no se puede salvar, es posible que se deba extraer. Los abscesos dentales también pueden originarse por fracturas que den como resultado tejido pulpar muerto.
- Cirugía periodontal.
Además del tratamiento dental, es posible que se necesite un tratamiento médico para tratar un absceso dental. Es importante tener en cuenta que el tratamiento médico por sí solo no es suficiente para tratar un absceso dental.
Si tienes fiebre e hinchazón en el rostro, dificultad al tragar o respirar y no puedes localizar al dentista, acude a un hospital de urgencias.
¿Se puede hacer una endodoncia con infección?
Vamos al grano: sí, se puede hacer una endodoncia aunque haya infección, y de hecho a menudo es lo más recomendable. La razón es sencilla: la endodoncia es el tratamiento indicado para eliminar esa infección dentro del diente. Ahora bien, la clave está en cómo y cuándo realizarla. ¿Hay que esperar un poco o se hace de inmediato?
- Infecciones controladas o moderadas - tratamiento inmediato: Si tu diente tiene infección pero no presentas un gran flemón externo ni síntomas sistémicos serios, por lo general podemos hacer la endodoncia sin demoras. Al anestesiar y abrir el diente, incluso es probable que el pus interno drene y sientas alivio inmediato. Al “matar el nervio” y limpiar, estamos removiendo la fuente del problema, por lo que tu cuerpo podrá empezar a curarse. En estos casos, no es necesario esperar; al contrario, cuanto antes intervinimos, mejor, porque evitamos que la infección se agrave. Esto concuerda con las recomendaciones actuales: por ejemplo, la Asociación Dental Americana (ADA) aconseja priorizar el tratamiento dental (pulpotomía, endodoncia, drenaje…) por encima de solo dar antibióticos, siempre que sea posible, para resolver el dolor e infección de forma definitiva.
- Infecciones agudas severas - pretratamiento y endodoncia diferida: Si llegas a la consulta con un absceso muy grande, mucho dolor, incapacidad de abrir bien la boca por inflamación o incluso fiebre, es posible que no podamos completar la endodoncia en esa misma cita. ¿Por qué? Por las razones que antes comenté: la anestesia podría no funcionar al 100%, y forzar el tratamiento en esas condiciones sería muy incómodo e incluso arriesgado. En estos casos extremos, no es que “no se pueda hacer”, sino que preferimos estabilizar primero la infección. Normalmente te recetamos un antibiótico adecuado (y antinflamatorios para el dolor), por unos días (típicamente de 5 a 7 días, según el caso). Este tratamiento previo ayuda a reducir la carga bacteriana y la inflamación. A veces también realizamos un drenaje del absceso: o bien abrimos el diente para que salga el pus por el conducto radicular, o realizamos una pequeña incisión en la encía si el flemón es externo. Con eso, alivianamos la presión y mejoramos tu confort. Una vez que la zona no esté tan inflamada y dolorida (por ejemplo, tras unos días de medicación), procedemos con la endodoncia completa.
No hay una regla fija para todos. En muchos casos se hace la endodoncia directamente aunque haya infección, y en otros conviene esperar 48-72 horas con medicación antes de realizarla. Lo que nunca hacemos es “esperar sin más, sin tratamiento”, ya que una infección dental no desaparece sola y postergar demasiado podría conllevar complicaciones (propagación de la infección, pérdida del diente, etc.). Por eso, confía en tu dentista: evaluaremos tu caso y escogeremos la mejor opción para ti.
Cuando hay infección presente, solemos implementar algunos tratamientos previos o cuidados especiales antes (o al inicio) de la endodoncia.
Como comenté, si la infección es importante recetamos antibióticos para ayudar a controlar la situación. Es importante destacar que no siempre son imprescindibles; si la infección es local y se puede drenar con el propio tratamiento de conducto, a veces podemos evitar el uso de antibiótico. Pero si hay mucha hinchazón, flemón o riesgo de que la infección se extienda, el antibiótico te dará un margen de alivio y seguridad.
Ojo: si te prescriben antibióticos, tómalos exactamente como te indique el odontólogo y completa todos los días de tratamiento, incluso si mejoras antes. Así nos aseguramos de eliminar a las bacterias más resistentes y evitamos recaídas.
Junto al antibiótico, casi siempre indicamos medicamentos para el dolor y la inflamación (por ejemplo ibuprofeno, metamizol o paracetamol, según cada paciente). Estos fármacos te van a ayudar a encontrarte mejor mientras esperamos el momento de hacer la endodoncia o durante los primeros días del tratamiento. Sigue las pautas de tu dentista en cuanto a dosis y horarios.
Si se aprecia un acúmulo de pus visible (un flemón grande en la encía, por ejemplo), el dentista podría realizar un pequeño corte en la encía para drenar ese absceso. Es un procedimiento sencillo con anestesia local: se libera el pus y con ello baja rápidamente la presión y el dolor.
En muchas ocasiones, sin embargo, aprovechamos la misma endodoncia para drenar por dentro: es decir, abrimos el diente infectado, y por el orificio del conducto dejamos salir todo el exudado purulento (pus) acumulado. ¡Créeme, eso alivia muchísimo al paciente en el momento! Después, aplicamos un desinfectante dentro del diente.
¿Y qué puedes hacer tú en casa mientras llega el día de la endodoncia o mientras el antibiótico hace efecto? Ahí van algunos cuidados útiles:
- Mantén una buena higiene oral, cepillando con suavidad la zona afectada (si duele mucho, haz enjuagues suaves con agua tibia y sal o con colutorio antiséptico, pero no dejes de limpiar los alrededores para que no acumule más placa).
- Evita masticar por el lado del diente enfermo y toma alimentos blandos y templados (ni muy calientes ni muy fríos) para no desencadenar más dolor.
- También es recomendable dormir con la cabeza ligeramente elevada (una almohada extra) si tienes mucha inflamación, ya que así disminuye la presión en la zona del absceso.
- No apliques calor externo en la cara aunque te lo sugieran “remedios caseros”: el calor dilata los vasos y podría empeorar la propagación de la infección; es preferible poner paños fríos en el área inflamada de la mejilla para aliviar.
😲😱 Absceso dental: Causas y tratamiento | ¿Cómo desinflamar Absceso Dental? | Infecciones dentales
Complicaciones del Absceso Dental
Si no se trata adecuadamente, un absceso dental puede llevar a complicaciones graves, como:
- Propagación de la infección a los tejidos circundantes.
- Desarrollo de infecciones sistémicas.
- Daño a los huesos.
- Pérdida del diente afectado.
- En casos extremos podría producirse una bacteriemia, una entrada de bacterias en la sangre y causar una sepsis, infeccion potencialmente mortal que se disemina por todo el cuerpo.
Prevención del Absceso Dental
La prevención es clave cuando se trata de abscesos dentales. Afortunadamente, hay medidas que puede tomar para reducir el riesgo de desarrollar esta condición dental.
- Mantenga una buena higiene oral: Cepíllese los dientes al menos dos veces al día y use hilo dental regularmente.
- Visite regularmente al dentista: Realice visitas periódicas al dentista para chequeos y limpiezas dentales. La mejor forma de prevenir un absceso dental es realizar revisiones periódicas en el odontólogo.
- Evite alimentos y bebidas azucaradas: El consumo excesivo de azúcar puede aumentar el riesgo de caries dental, lo que puede llevar a la formación de abscesos dentales.
- No ignore el dolor dental: Si experimenta dolor dental persistente o cambios en su salud bucal, no lo ignore.
Ante los primeros signos de un absceso dental, es fundamental que acudas al dentista. La rapidez en la atención puede marcar la diferencia entre salvar o perder el diente.

¿Es contagioso un absceso dental?
Los abscesos dentales en sí no son contagiosos. Sin embargo, las bacterias responsables de la infección pueden transmitirse de una persona a otra a través del contacto directo o el intercambio de saliva.
¿Un absceso dental desaparece por sí solo?
Un absceso dental no desaparecerá por sí solo sin tratamiento dental adecuado. La infección continuará y puede empeorar con el tiempo, lo que puede tener consecuencias graves para la salud bucal y general.
¿Qué hacer para aliviar el dolor de un absceso dental antes de ver a un dentista?
Si experimenta dolor de un absceso dental antes de poder ver a un dentista, hay algunas medidas que puede tomar para aliviar el dolor de forma temporal.
Tiempo de curación de un absceso dental
El tiempo de curación de un absceso dental puede variar según la gravedad de la infección y el tratamiento recibido. En general, puede llevar varios días o semanas para que el absceso se cure por completo.