La periodontitis es una enfermedad crónica inflamatoria que resulta de una compleja infección polimicrobiana como resultado del desequilibrio entre la flora subgingival y las defensas del propio individuo (respuesta autoinmune), sobre todo en aquellos con un grado de susceptibilidad. El 80% de la población tiene enfermedad periodontal crónica y otro 10% presenta la forma agresiva de la enfermedad, que destruye la encía y el hueso que rodea el diente hasta causar la pérdida dental. La diferencia entre una y otra es la rapidez de progresión de la pérdida de hueso alrededor del diente.
¿Qué es la Enfermedad Periodontal?
Bajo este término se engloban un conjunto de alteraciones inflamatorias del periodonto producidas por la acumulación y proliferación de ciertos microorganismos. Es importante destacar que las enfermedades periodontales son muy importantes por su alta prevalencia.
Factores de Riesgo
Como la mayoría de enfermedades crónicas vinculadas a la respuesta inmunológica del paciente, la periodontitis también depende de factores hereditarios, susceptibilidad individual, enfermedades sistémicas y otros factores de riesgo del paciente, como son el tabaco, el embarazo, la diabetes, la epilepsia, el uso de aerosoles en asmáticos, las cardiopatías, las broncopatías, inmunodeprimidos y/o defectos en la inmunidad…
Se han identificado numerosos factores de riesgo: susceptibilidad genética, consumo de azúcares refinados, deficiente higiene bucal, traumatismos locales continuados, fracturas y laceraciones (piercings), malnutrición etc. Los factores hereditarios o la susceptibilidad individual es difícil o imposible de controlar o modificar.
Microorganismos Causantes
La búsqueda de los microorganismos causantes de las enfermedades periodontales ha sido motivo de estudio durante los últimos 100 años. Se considera que existen más de 700 especies bacterianas en la microbiota oral.
Así, las poblaciones microbianas implicadas en la enfermedad periodontal se reconocen como altamente complejas, variables y todavía no completamente identificadas aunque se considera que hay organismos clave reconocidos como responsables de la progresión de la enfermedad periodontal. Algunas de ellas se encuentran en los biofilms dentales y otras están presentes en las superficies de los tejidos blandos que sustentan a los dientes o en ambos tipos de tejidos.
Diferentes autores consideran que las bacterias más frecuentemente aisladas como causantes de enfermedad periodontal son anaerobios del tipo: Actinobacillus actinomycetemcomitans, Porphyromonas gingivalis/endontalis, Prevotella intermedia, Eikenella corrodens, Fusobacterium nucleatum, Peptostretococcus micros, Streptococcus constellatus, S. intermedius, S. mitis/oralis, Staphylococcus aureus, candidas entre otras.
Métodos de Identificación Microbiana
Existen diversos métodos para identificación de poblaciones microbianas presentes en pacientes con enfermedad periodontal o con posibilidad de enfermedad futura. Dichos métodos se basan en la utilización de técnicas directas, las cuales ponen de manifiesto el agente causal, o técnicas indirectas, que se basan en poner de manifiesto la respuesta inmune específica que se desencadena como consecuencia.
Actualmente en la clínica dental es posible tomar muestras de la placa bacteriana del paciente y enviarlas para realizar un estudio microbiológico mediante cultivo, PCR y antibiograma y así identificar de forma precisa las bacterias presentes e indicar de forma individualizada y personalizada la mejor antibioticoterapia para el paciente.
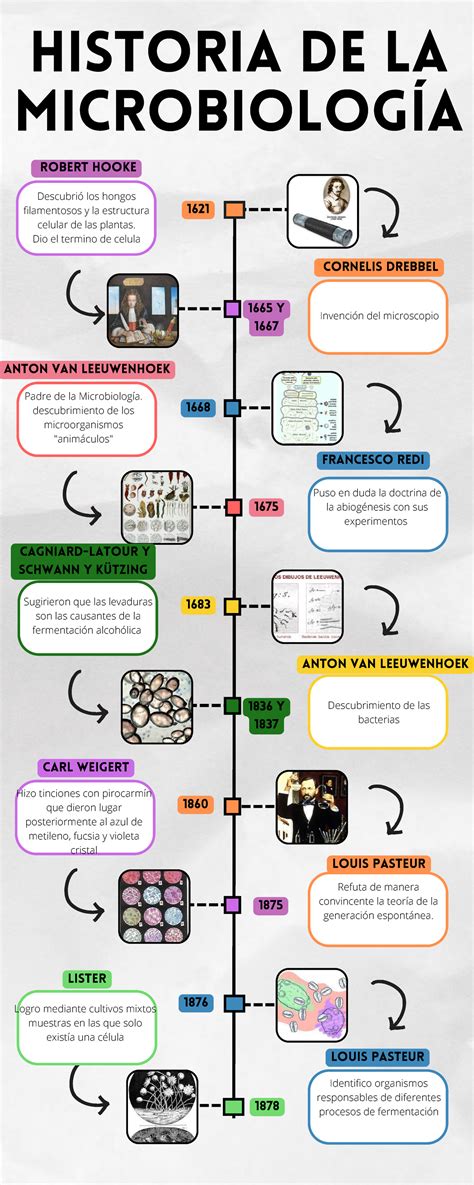
Tratamiento con Amoxicilina y Metronidazol
Tratamiento Periodontitis | Antibioticos
En caso de no realizar antibiograma, la bibliografía indica como antibioticoterapia de elección para periodontitis agresivas o severas la toma de AMOXICILINA 500MG y METRONIDAZOL 500MG cada 8h durante 10 días, y siempre realizando de forma concominante un tratamiento local que elimine el sarro supra y subgingival del paciente. Así combatimos de forma sistémica y localizada la infección.
Por otro lado, la forma farmacéutica actual de metronidazol en las farmacias es de 250mg y no de 500mg, así que los pacientes deberán tomar 2 comprimidos de metronidazol y 1 comprimido de amoxicilina, siempre con receta médica y supervisión del médico o dentista. Puede ser necesario administrar protector gástrico, y es necesario tener en mente que no se puede administrar en embarazadas, y puede haber interacciones con el disulfiram y la warfarina.
Amoxicilina y Metronidazol son los 2 antibióticos de elección que actúan de forma sinérgica y cubren ampliamente el espectro de las bacterias periodontopatógenas.
Consideraciones Importantes
Cabe destacar el efecto antabús del metronidazol con el alcohol y es necesario alertar a los pacientes.
El Papel del Sarro
El sarro es un agregado de bacterias, minerales y restos de comida que tarda 48 horas (2 días) en calcificarse y adherirse al diente. Antes de calcificarse, los restos de comida blanda se depositan encima del diente formando la placa bacteriana, que es un cúmulo blanquecino blando muy fácil de eliminar con el cepillado.
Si en 48 horas no eliminamos la placa bacteriana blanda, esta se calcifica y se convierte en sarro, que ya solo es posible de eliminar mediante la higiene dental o raspado realizados en la consulta dental.
Higiene Dental
Por esto, es tan importante que los pacientes que padecen esta enfermedad tengan una higiene dental diaria minuciosa mediante cepillo dental o eléctrico, cepillos interproximales o irrigadores. Y que en cuanto detecten formación de sarro calcificado en su boca, acudan a su dentista para eliminarlo cuanto antes, ya que es la presencia de este sarro lo que provoca la pérdida de hueso y del diente, y es determinante para el inicio de la enfermedad.
Infecciones Odontogénicas
La mayoría de las infecciones orofaciales son de origen odontogénico, originándose en las estructuras que forman el diente y el periodonto. En general, son problemas locales autolimitados, aunque ocasionalmente pueden traspasar por contigüidad los espacios profundos de cabeza y cuello (infecciones del espacio parafaríngeo), causar osteomielitis, y provocar complicaciones sistémicas.
Las infecciones odontógenas generalmente son de origen polimicrobiano a partir de la flora habitual de la cavidad oral y en general solo precisan tratamiento local (antisepsia, drenaje, desbridamiento) combinado con una adecuada analgesia. Siempre se debe recomendar una buena higiene bucal, base de la prevención. La antibioterapia debe reservarse para cuando existen signos de propagación de la infección, siendo de elección la amoxicilina.
Las infecciones que requieran tratamiento antibiótico deben ser revaloradas a las 48-72 horas ya que la progresión de la infección en el niño puede ser muy rápida. El objetivo principal de este texto es la infección dentoalveolar (pulpitis, infección periapical, flemón/absceso dental) y la enfermedad periodontal.
Tratamiento Antimicrobiano Empírico
Si la infección local se extiende rápidamente, existen síntomas de afectación sistémica (fiebre, debilidad general, postración) o el paciente presenta factores de riesgo, se debe considerar el uso de antibióticos. La amoxicilina es una opción de primera elección, y en casos de alergia a penicilinas, se puede optar por azitromicina o metronidazol. En situaciones más graves o en pacientes inmunocomprometidos, se pueden considerar otras alternativas como amoxicilina/clavulánico, meropenem o cefepime combinados con metronidazol o clindamicina.

Estudios Complementarios
En la evaluación inicial de la enfermedad periodontal, habitualmente no son necesarios estudios complementarios de laboratorio o microbiología. Sin embargo, en situaciones especiales, a criterio del odontólogo, pueden ser considerados. En cuanto a las imágenes, tampoco suelen ser necesarias de manera habitual, pero pueden ser útiles en algunos casos a criterio del odontólogo.
Tabla de Microorganismos Causantes de Enfermedades Bucales
A continuación, se presenta una tabla con los microorganismos más frecuentes y menos frecuentes asociados a diferentes entidades bucales:
| Entidad | Frecuentes | Menos Frecuentes |
|---|---|---|
| Caries | Streptococcus del grupo mutans (S. mutans, S. sobrinus) | Lactobacillus spp, Rothia mucilaginosa y Veionella parvula |
| Infección dentoalveolar: pulpitis, infección periapical, flemón/celulitis/absceso | Aerobios: Streptococcus spp, Streptococcus grupo viridans, Eikenella corrodensAnaerobios: Peptostreptococcus spp, Prevotella spp, Fusobacterium spp, Porphyromonas spp, Bacteroides spp | Aerobios: Staphylococcus spp, Corynebacterium spp, Campylobacter, Neisseria spp, Actinomyces spp, Lactobacillus sppAnaerobios: otros |
| Enfermedad periodontal: Gingivitis inducida por placa, Gingivitis no inducida por placa, Periodontitis Periodontitis necrotizante, Periodontitis asociada a enfermedad sistémica | Porphyromonas gingivallis, Aggregatibacter Actinomycetemcomitans, Tannerella forsythia, Spirochetas, Prevotella intermedia, Dialister pneumosintes/invisus, Eubacterium nodatum, Treponema denticola | Campylobacter rectus, Peptostreptococcus micros, Fusobacterium nucleatum, Selenomonas noxia, Eikenella corrodens |
| Angina de Ludwig | Habitualmente polimicrobiana Streptococcus viridans, Peptostreptococcus spp | Otros: Fusobacterium nucleatum, Bacteroides pigmentados: Prevotella melaninogenica, Actinomyces spp. |
tags: #metronidazol #para #la #periodontitis