El tratamiento del nervio dental o endodoncia consiste en extraer del interior del diente la pulpa dañada, es decir, eliminar de la cavidad pulpar y los conductos radiculares todo el tejido que contiene los vasos sanguíneos y los nervios propios del diente para, posteriormente, rellenarlo con un material biocompatible.
Este procedimiento también se conoce como tratamiento de conductos o tratamiento del canal radicular. Su finalidad es eliminar la infección, sellar el paso de gérmenes al interior del organismo e insensibilizar el diente para acabar con el dolor.
Lo ideal sería mantener los dientes vitales, gracias a la prevención, y no llegar al punto de necesitar una endodoncia. Sin embargo, cuando la infección afecta a la pulpa dentaria, el tratamiento del nervio es ineludible para mantener y conservar la dentición natural, objetivo fundamental de la odontología.
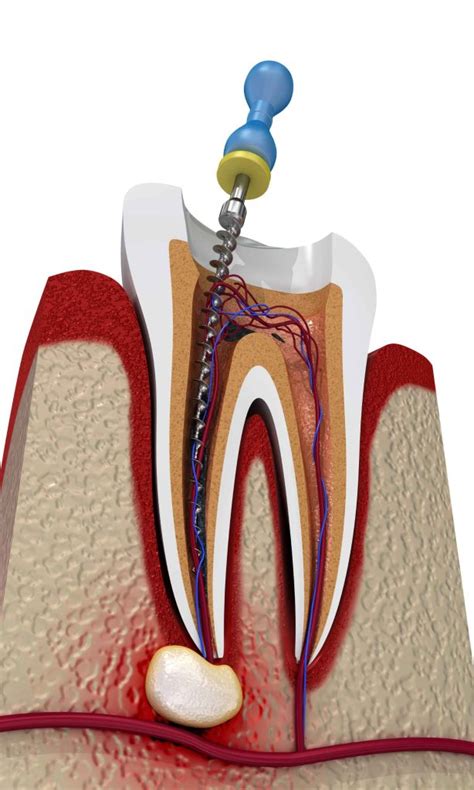
No realizar un tratamiento de endodoncia causaría la extensión de la infección, la pérdida del diente e incluso podría hacer peligrar la salud general.
Causas de la Necrosis Dental
Uno de los problemas más serios que puede afectar la salud bucal, es la necrosis dental. También conocida como necrosis pulpar, se trata de una infección que ataca al nervio o pulpa ubicada en el interior del diente, hasta causar su muerte a consecuencia de una enfermedad dental. Dicha infección es denominada pulpitis crónica, y aunque normalmente no genera consecuencias serias, puede provocar la necrosis dental si no es tratada oportunamente.
Es importante acotar que la pulpa es un complejo diseño de nervios y vasos sanguíneos ubicados en el interior de cada diente, cuya principal función es mantenerlos saludables.
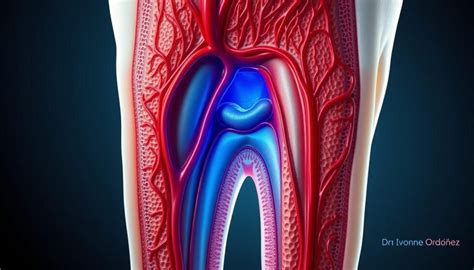
Las situaciones que hace necesaria una endodoncia son variadas:
- Caries profundas que lleguen a la pulpa dentaria.
- Desgaste o erosión severos que comprometan los tejidos internos del diente.
- Traumatismos o golpes dentarios, directos o indirectos, que provoquen la pérdida de la vascularización del diente, produciendo la necrosis (pérdida de vitalidad de la pulpa) y abriendo un espacio en el interior del diente que podría ser ocupado por bacterias (origen de infección).
Tipos o clases de necrosis dental
La necrosis dental o pulpar se clasifica en dos tipos:
- Necrosis por coagulación: es aquella en la que la circulación sanguínea se ve afectada de forma importante, y provoca dolor.
- Necrosis séptica: se presenta cuando se producen bacterias, lo que genera un dolor muy intenso.
Causas comunes de la necrosis pulpar
Las causas comunes de la necrosis pulpar abarcan una gama de factores que pueden comprometer la salud de la pulpa dental, siendo las caries dentales uno de los principales culpables.
La necrosis pulpar usualmente es provocada por dos situaciones que describimos a continuación:
- Una caries no tratada: Cuando una persona presenta una caries y ésta no es tratada, la afección avanzará destruyendo tejido dentario.
- Golpes o traumatismos graves: La estructura dental de una persona puede sufrir daño irreversible a causa de un golpe fuerte. Un traumatismo serio puede romper los vasos sanguíneos, lo que genera inevitablemente la muerte de los tejidos blandos del diente y ocasiona un dolor intenso.

Síntomas y Señales de Alerta
Los síntomas de la necrosis pulpar pueden variar dependiendo de la gravedad del problema, pero los más comunes incluyen:
- Dolor agudo o persistente en el diente afectado.
- Cambio de color en el diente, que puede volverse más oscuro.
- Sensibilidad al masticar o al tocar el diente.
- Hinchazón en la encía cercana al diente afectado.
- Mal aliento o sabor desagradable en la boca (Halitosis).
En principio, es importante aclarar que la necrosis no presenta síntomas como dolores o incomodidades. De hecho, no genera síntoma alguno, ya que la necrosis significa la muerte de la pulpa, por lo que esta pierde sensibilidad totalmente.
Sin embargo, existen algunas alertas o síntomas que se presentan antes de que aparezca la necrosis. Pueden ser diversos, pero sin importar cuál patología los genere, se debe estar atentos a ellos para evitar la muerte de los nervios del diente.
Durante las primeras fases de una afección pulpar, el diente puede volverse sensible a:
- Alimentos o bebidas frías
- La ingesta de dulce en caso de que exista una caries
Una vez que la afección pulpar avanza a una nueva fase, el diente no sentirá más sensibilidad al frío ni al calor, debido a la necrosis dental. Aunque sí se puede percibir cierta presión en la pieza dental, mientras se come o se rechinan los dientes.
Un diente necrosado puede cambiar de color, y volverse más oscuro, amarillento o con un tono grisáceo. También ese diente tendrá menor o ninguna sensibilidad, porque la pulpa está muerta y puede desprender un olor desagradable, porque se comienza a pudrir el interior. En su etapa inicial puede ser difícil saber si un diente está muerto.
Diagnóstico de la Necrosis Dental
En la mayoría de los casos la necrosis dental es descubierta por el dentista, por medio de un examen dental que practica al paciente. Esta evaluación puede originarse debido a la presencia de un diente con coloración diferente.
Otra de las formas de detectar la muerte de la pulpa de una pieza dental, es mediante la realización de una radiografía.
Por otro lado, en algunos casos el profesional de odontología puede llevar a cabo lo que se conoce como prueba de vitalidad. Esta prueba no es más que un procedimiento por medio del cual se expone el diente al frío, para validar si este genera alguna respuesta al estímulo.
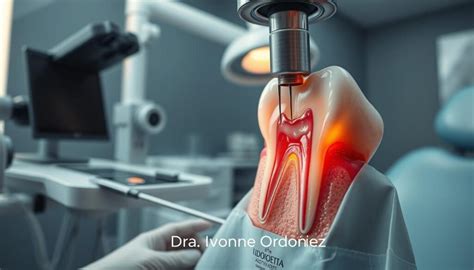
El diagnóstico profesional de la necrosis pulpar en la clínica dental es un proceso meticuloso que emplea una combinación de evaluaciones clínicas y herramientas de diagnóstico avanzadas. Las radiografías juegan un papel crucial en este proceso, permitiendo al dentista visualizar la estructura interna del diente y la extensión de cualquier daño o infección presente.
A través de imágenes de rayos X, los profesionales pueden identificar áreas de desmineralización, abscesos, o la pérdida de densidad ósea alrededor de la raíz del diente, todos indicativos de la necrosis pulpar. Además, las pruebas de diagnóstico, como la evaluación de la respuesta del diente a estímulos de frío y calor o la palpación y percusión del diente afectado, complementan la información obtenida por las radiografías y ayudan a confirmar la presencia de necrosis en la pulpa dental.
La importancia de las visitas regulares al dentista no puede ser subestimada en el contexto de detectar tempranamente la necrosis pulpar. Estas consultas periódicas permiten realizar evaluaciones preventivas que pueden identificar problemas potenciales antes de que se desarrollen en condiciones más serias.
Tratamientos Disponibles para la Necrosis Pulpar
En términos generales existen dos tratamientos para la necrosis dental, estos son la endodoncia y la extracción.
El profesional de odontología debe evaluar varios aspectos para determinar cuál de los procedimientos aplicar para tratar la afectación de la pulpa dental. Los puntos a validar son:
- Si la necrosis es parcial o total
- La cantidad de pulpa afectada, y
- La causa de la necrosis
Endodoncia
Este procedimiento también es conocido como tratamiento de conductos, y consiste en la extracción del tejido pulpar dañado. El tejido eliminado es posteriormente reemplazado con un compuesto biocompatible, para permitir que el diente recobre su funcionalidad normal.
Extracción
Esta alternativa se aplica cuando la necrosis dental ha dañado una parte considerable de la pieza dental, y su restauración no es viable. En este caso el odontólogo extrae el diente, y después procederá a sustituirlo con un implante para que el paciente pueda continuar con sus actividades habituales.
¿Qué es una endodoncia dental? Fácil y rápido
¿Cómo se hace un tratamiento del nervio dental?
La cámara o cavidad pulpar se encuentra dentro de la corona del diente, mientras que los conductos o canales radiculares están en el interior de las raíces del diente.
Tras el examen clínico, radiológico y de vitalidad del diente, una vez que se determina la necesidad de una endodoncia, las fases del tratamiento son:
- Anestesia: Es importante la obtención de una anestesia adecuada del diente para evitar el dolor durante la instrumentación. En los casos en que la pulpa está inflamada es una técnica difícil y que requiere un adecuado entrenamiento.
- Preparación y aislamiento con dique de goma: Hay que preparar y aislar el diente y el campo operatorio donde se va a trabajar con dique de goma. Este dispositivo hace posible trabajar con seguridad, pues evita la entrada de saliva y bacterias hacia los tejidos interiores del diente y el maxilar. Además, permite la utilización de líquidos desinfectantes sin riesgo para el paciente de tragar o inhalarlos. Del mismo modo, gracias al aislamiento se pueden manipular limas e instrumentos pequeños sin peligro de que el paciente los pueda tragar o dañarse con ellos.
- Apertura de la cámara pulpar y localización de los conductos radiculares: Tras la apertura de la cámara pulpar y la localización de los conductos radiculares, es necesario medirlos con precisión milimétrica (confirmada con radiografías y localizadores electrónico). Es importante que la longitud de trabajo de los conductos sea exacta para asegurar el éxito del tratamiento a largo plazo.
- Limpieza: La labor de limpieza de la cámara pulpar y los conductos radiculares se puede realizar con limas manuales, limas automáticas, soluciones irrigantes, etc.
- Relleno: Tanto la cavidad pulpar como los conductos radiculares se rellena con materiales de cementado y obturación que promueven el sellado hermético para evitar la penetración de bacterias.
- Obturación o reconstrucción: La obturación o reconstrucción de la cámara pulpar es imprescindible para restaurar la integridad de la corona dentaria.
- Radiografía final: La imagen radiológica final nos asegura la correcta finalización del tratamiento y nos permite vigilar la evolución de las posibles lesiones que pueda presentar el diente.
Complicaciones si no se trata la infección
Cuando esta afección dental no es tratada, se pueden generar diversas complicaciones tales como:
- Infección
- Flemón o tumor
- Absceso
- Periodontitis
- Pérdida de hueso
Prevención de la Necrosis Pulpar
La prevención de la necrosis pulpar comienza con el mantenimiento de una buena higiene bucal. El cepillado regular, al menos dos veces al día con una pasta dental con flúor, y el uso diario de hilo dental pueden eliminar la placa y los restos de alimentos que son el caldo de cultivo para las bacterias causantes de caries.
Además, el uso de enjuague bucal antibacteriano puede ayudar a reducir la presencia de bacterias nocivas en la boca. Estas prácticas no solo previenen la caries dental, que es una causa principal de la necrosis pulpar, sino que también ayudan a mantener saludables las encías y el resto de la boca, creando un ambiente menos propicio para el desarrollo de infecciones que pueden afectar la pulpa del diente.
En términos generales, la mejor forma de prevenir y evitar la necrosis pulpar, es adoptar hábitos adecuados que te permitan cuidar tus dientes y encías apropiadamente. Es importante que mantengas una higiene bucal correcta en todo momento. Y, además, existen las llamadas pruebas de vitalidad. Para prevenir la necrosis es fundamental cepillarse los dientes después de cada comida y acudir una vez al año al dentista.
Las revisiones dentales periódicas permiten una detección temprana de problemas que podrían conducir a la necrosis pulpar, incluyendo caries ocultas, infecciones de las encías y daños por traumatismo que quizás no sean evidentes para el paciente. Además, los profesionales dentales pueden ofrecer tratamientos preventivos, como selladores dentales y fluoruro, que ayudan a fortalecer el esmalte y proteger contra las caries.
Recuperación y cuidados post-tratamiento
Después de someterse a un tratamiento para la necrosis pulpar, como una endodoncia, los pacientes pueden experimentar cierta sensibilidad y malestar en el área tratada. Este es un aspecto normal del proceso de recuperación, ya que el tejido alrededor del diente tratado puede estar inflamado debido al procedimiento.
Sin embargo, el dolor suele ser manejable con medicamentos analgésicos recomendados por el dentista y debería disminuir en los días posteriores al tratamiento. Es crucial seguir las indicaciones de cuidado post-tratamiento proporcionadas por el profesional dental para asegurar una curación adecuada y evitar complicaciones.
Coste del tratamiento del nervio dental
El precio del tratamiento del nervio dental depende del tipo de diente, número de raíces y conductos, y posición en la arcada. Antes de dar un precio hay que examinar la cavidad oral, hacer radiografías y evaluar el estado del diente.
Hay que tener en cuenta que, en ocasiones, se realizan repeticiones de tratamientos porque este ha sido ineficaz, o porque el profesional considera que no está en situación correcta, o porque se ha deteriorado con el paso del tiempo por alguna circunstancia. Estos retratamientos del nervio son especialmente laboriosos y delicados, por lo que conllevan un precio mayor que los tratamientos convencionales.
En cualquier caso, el tratamiento del diente y su conservación siempre tendrá un mayor valor biológico que su sustitución por un implante dental y, además, un menor coste económico.
“El implante dental debe ser siempre la última opción de tratamiento, reservada solo para los dientes que no pueden ser conservados de ninguna otra manera en la boca del paciente”.
| Aspecto | Descripción |
|---|---|
| Causas principales | Caries profundas, traumatismos, infecciones |
| Síntomas | Dolor, cambio de color del diente, sensibilidad |
| Diagnóstico | Examen dental, radiografías, pruebas de vitalidad |
| Tratamientos | Endodoncia (tratamiento de conducto), extracción |
| Prevención | Higiene bucal, dieta saludable, visitas regulares al dentista |