En el campo de la ortodoncia, mantener el anclaje es crucial para el éxito del tratamiento. La pérdida de anclaje se refiere al movimiento no deseado de los dientes de anclaje, lo que puede comprometer los resultados finales del tratamiento ortodóncico. Este artículo aborda las causas de la pérdida de anclaje, las estrategias de prevención y los tratamientos disponibles, con un enfoque en la salud periodontal y la utilización de microtornillos.
Interrelación entre Ortodoncia y Periodoncia
Los tejidos de la cavidad oral están estrechamente interrelacionados, por lo tanto, cuando alguno de ellos enferma, el resto se puede afectar en grado variable dependiendo de su relación funcional y de proximidad física. El ortodoncista y el periodoncista pueden colaborar en distintos campos, ya que ambas especialidades comparten situaciones clínicas y objetivos. Cuando la salud oral del paciente es buena, el objetivo común de los dos especialistas es mantenerla, y si es posible, mejorar la función de longevidad y estética del aparato estomatognático. Cuando no lo es, el ortodoncista ha de subordinar los objetivos oclusales y estéticos a su recuperación.
Aunque el periodoncista se dedica fundamentalmente a tratar las enfermedades inflamatorias de los tejidos de soporte dentario, también trabaja sobre los mismos con fines estéticos. Además, puede prevenir la aparición de problemas periodontales relacionados con los movimientos ortodóncicos y tratar sus complicaciones. Como la periodoncia se centra sobre todo en el paciente adulto, se relaciona bien con la ortodoncia actual, que, en las últimas décadas, ha incorporado a pacientes de todas las edades. Al tratar adultos, el ortodoncista tendrá nuevos retos, como tratar a pacientes periodontales, en los cuales las condiciones muchas veces, no son las más favorables porque habrán ya perdido elementos o hay elementos con soporte reducido; en contraposición tendremos un paciente más colaborador y que controla, por lo general, mejor la placa que un paciente infantil y/o adolescente, quienes además presentan cambios hormonales que pueden potenciar los fenómenos inflamatorios.
Es fundamental abordar cada caso interrelacionando las distintas áreas. En este marco se hace indispensable realizar un diagnostico exhaustivo y completo, para arribar a un plan terapéutico interdisciplinario. Ante estos pacientes el ortodoncista se enfrenta a un desafío, donde es prudente individualizar cada caso, ordenar las prioridades y establecer las posibilidades terapéuticas.
Manejo de Tejidos Blandos Periodontales
Describiremos el manejo de los tejidos blandos periodontales en distintas situaciones antes, durante y después del tratamiento ortodóncico, con técnicas periodontales quirúrgicas relativamente sencillas con las que se puede conseguir un buen nivel de función y estética de los tejidos blandos en los pacientes periodontalmente sanos o con enfermedad periodontal que están recibiendo o han recibido tratamiento ortodóncico. Al planificar cualquier tratamiento de ortodoncia, el ortodoncista tiene en cuenta la situación actual de los tejidos óseos y dentarios y su evolución previsible con el fin de conseguir el mejor efecto terapéutico. Sin embargo, no debería excluir de su sistemática la valoración de los tejidos blandos periodontales, elemento esencial sin el que resulta imposible alcanzar la excelencia en los resultados.
En primer lugar, hay que establecer si el complejo del periodonto de protección va a permitir el mantenimiento de la salud periodontal, antes, durante y después del tratamiento de ortodoncia. Para ello se deben valorar las características físicas de los tejidos gingivales, su grado de inflamación y si existe una cantidad suficiente de encía insertada capaz de soportar el tratamiento de ortodoncia y sus consecuencias en el futuro.
Bases Biológicas del Tratamiento Ortodóncico
Para comprender cabalmente la respuesta periodontal a las fuerzas ortodóncicas creemos conveniente recordar el comportamiento biológico de los tejidos sobre los que actuamos. El tratamiento ortodóntico se basa en el principio de que, si se aplica una presión prolongada sobre un diente, se producirá una movilización del mismo al remodelarse el hueso que lo rodea. El hueso desaparece selectivamente de algunas zonas y va añadiéndose a otras. El diente se desplaza a través del hueso arrastrando consigo su aparato de anclaje, al producirse la migración del alveolo dental.
Durante la masticación, los dientes y las estructuras periodontales soportan fuerzas intensas e intermitentes. Al masticar alimentos blandos se aplican fuerzas de 1 a 2 Kg y con alimentos más resistentes hasta 50 Kg. Cuando un diente se ve sometido a sobrecarga de este tipo la presión se transmite por el ligamento periodontal y el liquido hístico incompresible evita el rápido desplazamiento del diente en el espacio del ligamento periodontal, y la fuerza se transmite al hueso alveolar, el que se deforma en respuesta a la misma, y cada diente se desplaza ligeramente. El ligamento periodontal está adaptado a fuerzas de poca duración, cuando las fuerzas son prolongadas ese empuje del diente contra el alveolo genera el inicio de la remodelación ósea, aunque la fuerza no sea muy intensa. La movilización ortodóncica se logra con fuerzas prolongadas y suaves.
Una consecuencia de este concepto sería que las personas con secuelas de una enfermedad periodontal avanzada, requerirán contención permanente después de la corrección ortodóncica.
Respuesta del Ligamento Periodontal a las Fuerzas Ortodóncicas Mantenidas
La respuesta de estos tejidos depende directamente de la intensidad y duración de las fuerzas aplicadas. La fuerza máxima para que un diente se mueva sin interrumpir la irrigación capilar del ligamento periodontal es de 26 g por cm2. No debe superarse. Si la fuerza aplicada sobre el diente tiene una intensidad suficiente como para oprimir totalmente la luz de los capilares sanguíneos de algunas zonas del ligamento periodontal, allí el corte de suministro de sangre produce una necrosis aséptica en la zona comprimida.
En movimientos ortodóncicos correctos se debe lograr el mayor movimiento dentario con fuerzas leves compatibles con la vitalidad de las células del ligamento periodontal, relativamente indoloro y con una remodelación ósea alveolar a partir de un mecanismo de reabsorción frontal. Incluso con fuerzas leves, pueden aparecer pequeñas zonas avasculares en el ligamento y retrasar el movimiento dental, hasta que sean eliminadas mediante reabsorción basal. La suave progresión del movimiento dental con una fuerza de poca intensidad puede resultar un ideal inalcanzable. En la práctica, el movimiento dental se suele producir en forma escalonada, debido a la inevitable formación de zonas de reabsorción basal. No obstante las fuerzas excesivas no tienen ninguna utilidad.
Tratamiento Ortodóncico en Pacientes con Enfermedad Periodontal
Es fundamental abordar cada caso interrelacionando las distintas áreas. En este marco se hace indispensable realizar un diagnostico exhaustivo y completo, para arribar a un plan terapéutico interdisciplinario. Ante estos pacientes el ortodoncista se enfrenta a un desafío, donde es prudente individualizar cada caso, ordenar las prioridades y establecer las posibilidades terapéuticas. Debemos partir de la base que los objetivos terapéuticos serán mas limitados.
Factores a considerar:
- Edad del paciente: No es contraindicación para la ortodoncia, pero es más fácil que se produzcan fenómenos de hialinización, ya que con los años disminuye la actividad celular y los tejidos se vuelven más ricos en colágeno, la respuesta tisular es más lenta, por lo que los movimientos deben ser más suaves.
- Existencia de patologías generales: Como la diabetes, sobretodo si es un paciente descompensado. Esta afección metabólica, muchas veces, va asociada a enfermedad periodontal y como describiremos mas adelante, los tejidos inflamados de una periodontitis activa contraindican el movimiento ortodóntico. De modo similar los pacientes con H.I.V. suelen tener mayor complicación de las afecciones infecciosas como la periodontitis.
- Estados fisiológicos como el embarazo: Donde las influencias hormonales favorecen al desarrollo de gingivitis gestacional o complicar una periodontitis preexistente.
- Factores locales como el tabaquismo: Constituye un riesgo potencial para recidiva de una enfermedad periodontal tratada. Los tejidos siempre están inflamados.
- Motivación del paciente: Es muy importante la actitud del paciente frente a su problema; si conoce lo que padece y la posible evolución de la enfermedad. La colaboración del paciente constituye un factor decisivo para continuar el tratamiento interdisciplinario o dar por concluido el mismo. El éxito del tratamiento se ve influenciado en gran medida por los hábitos de higiene bucal.
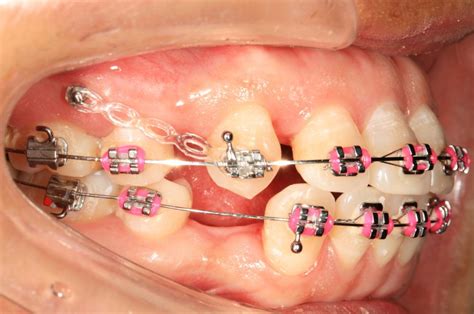
Colocación de microtornillo como anclaje de ortodoncia 2012
Indicaciones y Contraindicaciones del Tratamiento Ortodóncico en Pacientes Periodontales
Indicaciones:
- Mejorar la posición de los dientes y facilitar la realización de prótesis.
- Distribuir adecuadamente las cargas oclusales para reducir el trauma oclusal y la movilidad dentaria.
- Mejorar la estética, reduciendo los espacios negros interdentarios.
- Mejorar la topografía ósea.
- Tratar sobremordidas profundas.
- Tratar mordidas cruzadas anteriores funcionales.
- Tratar malposiciones con defectos mucogingivales.
- Tratar mordidas abiertas acentuadas.
- Tratar impactación de alimentos por malposición.
- Tratar hiperplasia gingival fibrosa que causa desplazamientos dentarios.
Contraindicaciones:
- Falta de control de la inflamación del periodonto.
- Falta de control oclusal (traumatismo oclusal, parafunciones) en individuos periodontalmente susceptibles.
- Imposibilidad de retención de los dientes después del tratamiento, displasias esqueléticas graves o problemas de hábitos musculares.
Si bien la inflamación contraindica el tratamiento ortodóncico hay otros factores locales, ambientales y personales que constituyen contraindicaciones relativas ya que son factores de riesgo de fracaso terapéutico. Ellos son:
- Movilidad dentaria tipo III.
- Perdida ósea mayor al 75%.
- Raíces cortas o reabsorción radicular idiopática.
- Lesión de furca tipo II y III.
- Historia de abscesos repetidos
- Historia de periodontitis agresiva.
- Mala higiene.
- Tabaquismo (más de diez cigarrillos por día).
- Mantenimiento profesional inadecuado.
Movimiento Dental Ortodóncico en Pacientes con Destrucción del Tejido Periodontal
El tratamiento ortodóncico mal ejecutado puede contribuir a agravar la destrucción del tejido periodontal. En particular, la combinación de inflamación, fuerzas ortodóncicas y trauma oclusal. Sin embargo cuando el tratamiento se realiza en forma correcta, se puede efectuar un tratamiento ortodóncico en el adulto con periodonto reducido pero sano sin deterioro periodontal adicional. Estudios confirmaron que: las evidencias de destrucción de tejido periodontal previas al tratamiento no constituyen una contraindicación para el tratamiento, la terapia ortodóncica aumenta las posibilidades de preservar y restaurar la dentadura deteriorada y el riesgo de recurrencia de un proceso patológico activo no aumenta durante la terapia con aparatos. Se pueden mover dientes con soporte reducido siempre que se controlen las fuerzas y la higiene del paciente.
Periimplantitis: Un Riesgo Adicional
La periimplantitis es una inflamación alrededor de los implantes dentales que puede comprometer su éxito. Es una enfermedad periimplantaria crónica de origen inflamatorio que afecta los tejidos (encía y hueso) que rodean un implante dental. En esta condición, la encía alrededor del implante se inflama y, en casos avanzados, se produce una pérdida progresiva del hueso de soporte del implante. Es importante diferenciarla de la mucositis periimplantaria, que es la etapa inicial y reversible.
La causa directa de la periimplantitis es, en la mayoría de los casos, la acumulación de placa bacteriana y sarro en la base del implante dental debido a una higiene oral insuficiente. Estas bacterias desencadenan la inflamación de las encías y, con el tiempo, la infección va destruyendo el tejido óseo alrededor del implante. Sin embargo, además de la mala higiene, existen múltiples factores de riesgo que pueden predisponer o acelerar el desarrollo de la periimplantitis.
Factores de Riesgo para Periimplantitis
- Higiene oral deficiente
- Antecedentes de enfermedad periodontal
- Tabaquismo
- Diabetes y otras enfermedades sistémicas
- Implante mal posicionado o sobrecarga biomecánica
- Restauraciones protésicas defectuosas o exceso de cemento
- Falta de mantenimientos periódicos
- Predisposición genética o factores individuales
Síntomas de la Periimplantitis
- Encías enrojecidas e inflamadas
- Sangrado gingival
- Dolor o molestias en el implante
- Supuración (pus)
- Recesión de la encía o exposición del implante
- Mal sabor de boca u olor desagradable (halitosis)
- Movilidad del implante
Diagnóstico de la Periimplantitis
El diagnóstico de la periimplantitis lo realiza el odontólogo o periodoncista mediante una combinación de evaluación clínica en la boca y pruebas de imagen (radiografías principalmente). Si sospechas que puedes tener periimplantitis por los síntomas descritos, es fundamental acudir a la clínica para una revisión exhaustiva.
- Evaluación clínica de la encía
- Medición de la profundidad del surco periimplantario
- Radiografías dentales
- Evaluación de la movilidad del implante
Un diagnóstico precoz de periimplantitis (cuando apenas ha comenzado la pérdida ósea) nos permite abordar la situación de forma mucho más efectiva y aumentar las probabilidades de salvar el implante.
Consecuencias de la Periimplantitis
Si no se trata a tiempo, puede tener consecuencias serias tanto para el implante afectado como para la salud bucal en general. Las consecuencias incluyen:
- Pérdida progresiva del hueso de soporte
- Aflojamiento y fracaso del implante
- Propagación de la infección a otros tejidos
En la mayoría de periimplantitis avanzadas terminamos teniendo que retirar el implante (fracaso del implante) porque mantenerlo sería imposible o arriesgado.
Microtornillos en Ortodoncia: Una Herramienta Valiosa
Los microtornillos son un tipo de implante alveolar que proporcionan un método excelente de anclaje. Son un elemento económico, fácil de colocar y retirar. La estabilidad a largo plazo es predecible y fiable y han constituido un impulso para eliminar la cooperación del paciente, además de conseguir resolver problemas relacionados con el control del anclaje dentario.
Entre sus principales indicaciones se encuentran los siguientes movimientos dentarios: intrusión de molares, retrusión de incisivos y de la intrusión de incisivos entre otras. En los últimos años, se han diseñado implantes de dimensiones pequeñas para situarlos en cualquier superficie del proceso alveolar, incluso en áreas interdentales.
Características de los Microtornillos
Los tornillos empleados están hechos de titanio médico grado 5, tienen un perfil cónico y están disponibles tres diámetros. El titanio de tipo 1 contiene una concentración de 91,5% de titanio, 0,3% de hierro y 0,1% de carbono. Contiene una elevada biocompatibilidad, pero es muy frágil. Éste es el principal motivo por el que se emplea el titanio grado 5 con una superficie sin tratar con fosfato de calcio, hecho por el cual no hay osteointegración.
La clasificación de estos microtornillos puede hacerse de diferentes formas:
- Según las características de inserción:
- Autoperforantes
- Autorroscantes
- Según las dimensiones:
- Diámetro: Varía entre 1,3 mm y 2 mm.
- Longitud: Entre 6 mm y 12 mm.
- Según la utilización:
- Anclaje directo (sin apoyo en diente).
- Anclaje indirecto (la unidad de anclaje es dentaria y el microtornillo se usa como refuerzo).
Consideraciones al Usar Microtornillos
Como todo elemento que se inserta en la cavidad bucal, es necesario hacer un estudio radiográfico exhaustivo. No debemos olvidar que estos implantes se colocan entre raíces o en zonas próximas de los dientes. Se han reportado numerosos artículos sobre la lesión periodontal y radicular al insertarlos, éste es el motivo por el cual daremos importancia a este aspecto y detallaremos el procedimiento a seguir en la planificación de la técnica y en las complicaciones que pueden surgir si no se lleva a cabo.
Colocación de Microtornillos: ¿Duele?
La colocación de los microtornillos en ortodoncia no debería causar dolor durante el procedimiento, ya que se realiza con anestesia local. Sin embargo, es posible que sientas un leve malestar o sensación de presión tras la colocación, que puede durar algunos días, simplemente por el proceso de curación de una pequeña herida.
Cuidados Después de la Colocación de Microtornillos
Después de la colocación de los microtornillos en ortodoncia, es importante seguir algunos cuidados especiales para asegurarte de que todo está funcionando correctamente y evitar complicaciones:
- No cepillar el lugar afectado durante la colocación de microimplantes durante las primeras 24 horas.
- Evitar comer alimentos duros o pegajosos durante los primeros días.
- No realizar actividad física intensa durante los primeros días.
Reabsorción Condilar Posquirúrgica (RCPO)
La reabsorción condilar se produce cuando se excede la capacidad de adaptación y los cambios morfológicos articulares afectan adversamente a la función o a la oclusión. En la reabsorción condilar, los cóndilos se reducen parcial o totalmente, provocando una disminución de la altura condilar y una alteración de la morfología maxilofacial, de la función y de la oclusión.
El propósito de este trabajo es determinar el diagnóstico y los tratamientos utilizados en la RCPO, identificar cuáles son los factores de riesgo y proponer un posible protocolo de prevención de la RCPO.
Diagnóstico de la Reabsorción Condilar Posquirúrgica
Evaluación clínica: Los pacientes refieren un empeoramiento de la oclusión, con o sin trastorno temporomandibular (TTM) o dolor.
Hallazgos cefalométricos: Los pacientes suelen presentar un desarrollo de Clase ii esquelética y dentaria, mordida abierta anterior, un plano oclusal y mandibular inclinado, altura de la rama disminuida, incisivos inferiores proinclinados y la vía aérea orofaríngea disminuida.
Hallazgos tomográficos: Aumento del espacio intraarticular en máxima intercuspidación, disminución de la distancia vertical de condylion a la escotadura sigmoidea y cambio morfológico condilar.
Hallazgos en la resonancia magnética: El tamaño condilar se ve disminuido y puede existir un desplazamiento anterior, con o sin reducción, del disco articular.
Factores de Riesgo para la RCPO
- Edad: Individuos jóvenes (menores de 30 años).
- Sexo: Alta predominancia del sexo femenino.
- Enfermedades: Osteoartritis, artritis reactiva, necrosis avascular, infección, neoplasia y trauma.
- Desarreglos hormonales: Estrógeno, prolactina, corticosteroides endógenos.
- Morfología condilar: Cuello condilar posteriormente inclinado o unos cóndilos hipoplásicos.
- Indicadores cefalométricos: Plano mandibular aumentado, Sella Nasion-Punto B disminuido, altura facial posterior corta.
Con hábitos de higiene rigurosos, abandono del tabaco y controles periódicos, podemos reducir drásticamente el riesgo. Si sospechas que puedes tener periimplantitis por los síntomas descritos, es fundamental acudir a la clínica para una revisión exhaustiva.
| Factor de Riesgo | Descripción |
|---|---|
| Higiene oral deficiente | Acumulación de placa bacteriana y sarro |
| Antecedentes de enfermedad periodontal | Mayor predisposición a la inflamación |
| Tabaquismo | Reduce el flujo sanguíneo y dificulta la cicatrización |
| Diabetes | Aumenta la susceptibilidad a infecciones |
tags: #perdida #de #anclaje #en #ortodoncia