La periodontitis apical es la inflamación del periodonto, el tejido que rodea las piezas dentales. El término "apical" se refiere al ápice, indicando que la inflamación se localiza alrededor de la raíz de un diente. Esta inflamación suele originarse por problemas dentales preexistentes, como caries no tratadas, pulpa dental infectada o muerta, o traumatismos fuertes en la boca.

Un aspecto crítico de la periodontitis apical es que, en muchos casos, no presenta síntomas evidentes, lo que dificulta su detección temprana. Por ello, es fundamental conocer las diferentes clasificaciones y causas de esta condición para abordarla de manera efectiva.
Clasificación de la Periodontitis Apical
La periodontitis apical se clasifica en dos categorías principales:
- Sintomática: Fácil de identificar debido a la presencia de síntomas como molestias y dolor intenso al contacto con alimentos u otros elementos.
- Asintomática: No presenta síntomas evidentes, permitiendo que la inflamación avance rápidamente y cause problemas graves en la salud oral. Generalmente, esta forma se debe a factores genéticos o es de carácter crónico.
Factores Biológicos Causantes de Periodontitis Apical Asintomática
Se han descrito seis posibles factores biológicos como causantes de una periodontitis apical asintomática a continuación del tratamiento del canal radicular:
- Persistencia de la infección intrarradicular.
- Infección extrarradicular (principalmente actinomicosis).
- Extraña reacción del cuerpo relacionada con el material de obturación.
- La acumulación de cristales de colesterol endógenos que irritan el tejido periapical.
- Lesiones quísticas verdaderas.
- Tejido de cicatrización.
Además, otros factores pueden contribuir a la aparición de esta condición:
- Encajamiento de objetos: Acumulación de alimentos en la boca que no se han retirado adecuadamente.
Diagnóstico de la Periodontitis Apical
El diagnóstico de la periodontitis apical puede ser complejo, especialmente en casos asintomáticos. Los métodos de diagnóstico incluyen:
- Examen clínico: Evaluación de los síntomas y la historia clínica del paciente.
- Radiografías periapicales: Permiten visualizar la zona apical y detectar lesiones o inflamación.
- Tomografía computarizada de haz cónico (CBCT): Ofrece una visión tridimensional detallada de la zona, útil para casos complejos.
Es importante diferenciar la periodontitis apical de otras lesiones periapicales no inflamatorias mediante un estudio histológico.
Tratamiento de la Periodontitis Apical
Una vez diagnosticada la periodontitis apical, es crucial iniciar el tratamiento adecuado para resolver el problema de manera efectiva. El tratamiento es totalmente indoloro y, dependiendo de la situación individual y del grado de inflamación, puede incluir:
- Conductos radiculares (Endodoncia): Este tratamiento es adecuado para reducir la inflamación de las encías.
- Apicectomía: Se realiza cuando la infección ha progresado y no se ha tratado a tiempo, especialmente después de una endodoncia. Consiste en extraer la punta de la raíz del diente y el tejido infectado.
Tratamientos Adicionales
- Antibióticos: En casos de infección severa, se pueden recetar antibióticos para controlar la propagación de las bacterias.
- Irrigación: La irrigación del conducto radicular con soluciones antimicrobianas ayuda a eliminar las bacterias y los restos necróticos.
¿Qué es una endodoncia dental? Fácil y rápido
Importancia de la Higiene Dental y Visitas al Dentista
Independientemente del tratamiento escogido, es fundamental mantener una buena higiene dental diaria y realizar visitas recurrentes al dentista para asegurar que todo esté en orden. Esto es especialmente importante si el paciente experimenta dolores o molestias intensas, sangrado u otros síntomas.
Complicaciones y Consecuencias de la Periodontitis Apical No Tratada
La periodontitis apical, si no se trata a tiempo, puede tener graves consecuencias para la salud bucodental, incluyendo:
- Pérdida del diente: La inflamación crónica puede dañar el hueso y los tejidos que sostienen el diente, llevando a su eventual pérdida.
- Infección diseminada: La infección puede extenderse a otras áreas del cuerpo, causando problemas de salud más graves.
- Lesiones periapicales.
Lesiones Periapicales: Diagnóstico y Tratamiento
Las lesiones periapicales, resultado de la necrosis de la pulpa dental, son las patologías que más frecuentemente ocurren encontradas en el hueso alveolar. La exposición de la pulpa dental a las bacterias y sus productos, actuando como antígenos, podría producir respuestas inflamatorias inespecíficas así como reacciones inmunológicas específicas en los tejidos perirradiculares y causar la lesión periapical.
La periodontitis apical está usualmente producida por una infección intrarradicular. El tratamiento consiste en la eliminación de los agentes infecciosos mediante el tratamiento del canal radicular, permitiendo la cicatrización de la lesión.
Sin embargo, cuando la infección no es eliminada completamente, la lesión periapical permanece, siendo considerada un fallo del tratamiento. Incluso cuando el canal es limpiado y obturado correctamente, es posible que la periodontitis periapical persista, observándose una imagen radiotransparente que debería ser asintomática. Esto es debido al complejo sistema de canales radiculares, con canales accesorios, ramificaciones y anastomosis, a los que no se puede acceder, limpiarlos o obturarlos mediante las técnicas convencionales.
Más allá, factores extrarradiculares como la actinomicosis periapical, extraña reacción del cuerpo a una sobreobturación, otros materiales extraños o cristales de colesterol endógenos pueden interferir con la cicatrización post-tratamiento de la periodontitis apical.
Cuando nos encontramos con una lesión periapical que persiste después del tratamiento del canal radicular, incluso cuando sea asintomática, el dentista debería considerar entre el retratamiento del canal, cirugía periapical o la extracción del diente afectado.
Un estudio histológico puede ser usado para medir los síntomas clínicos y los signos radiográficos contra la naturaleza de las posibles alteraciones del tejido perirradicular; y confirmar el diagnóstico de periodontitis periapical y distinguirla de una lesión no inflamatoria.
Etiopatogenia e Histología de las Lesiones Periapicales Crónicas Postendodóncicas
El propósito de este estudio es revisar y poner al día los aspectos etiopatogénicos y histológicos de las lesiones periapicales crónicas postendodóncicas: periodontitis periapical crónica (granuloma periapical), quistes radiculares y tejido de cicatrización.
El término quiste proviene de la palabra griega kistis (vejiga) y se utiliza para definir a una cavidad patológica tapizada por un epitelio y cuyo contenido es líquido o semilíquido.
En el territorio cervicofacial, los quistes de los maxilares de origen odontogénico constituyen una patología relativamente importante, ya que llegan a resultar entre el 4 y el 6% del total de las biopsias procedentes de esta área.
La presencia del epitelio que tapiza la cavidad que se desarrolla en el interior de los maxilares es fundamental para su constitución, su origen puede resultar a partir de restos de la lámina dental, del epitelio reducido del órgano del esmalte, o de cualquiera de los restos de Malassez.
Una vez constituido el quiste, su crecimiento se debe a la actividad de sus componentes murales, al gradiente de la presión hidrostática de la luz, y a la acción bioquímica de las sustancias que contribuyen a la reabsorción ósea.
Los componentes quísticos que ejercen mayor presión son los glucosaminoglicanos procedentes del tejido conectivo y del epitelio (ácido hialurónico, condroitín sulfato y heparán sulfato, fundamentalmente).
Las sustancias a las que se les atribuye el fenómeno de la reabsorción ósea son las prostaglandinas, interleucinas, y los metabolitos del ácido araquidónico, mediados por la ciclooxigenasa, como son los leucotrienos.
Aproximadamente la tercera parte de los quistes se diagnostican de forma casual a través de una exploración radiográfica. En general son asintomáticos hasta que por su crecimiento y/o sobreinfección debutan con una clínica que puede ser desde banal (tumefacción) hasta ocasionar deformidad facial, impotencia funcional, etc.
La imagen radiográfica más característica es la radiolucidez uni o multilocular, relacionada o no con el diente causal.
En su libro "Quistes de la región oral", Shear (2) presenta un análisis de 2.616 quistes de los maxilares diagnosticados en un periodo de 32 años en el Departamento de Patología Oral de la Universidad de Witwatersrand en Sudáfrica. Este autor encontró una distribución en cuanto al orden de frecuencia de los diferentes quistes odontogénicos, la serie de Shear reporta 52,3% para quiste radicular, mientras que el dentígero solo representó 16,6% y el queratoquiste 11,2%.
Seis posibles factores biológicos han sido descritos como causantes de una periodontitis apical asintomática a continuación del tratamiento del canal radicular: persistencia de la infección intrarradicular, infección extrarradicular (principalmente actinomicosis), extraña reacción del cuerpo relacionada con el material de obturación, la acumulación de cristales de colesterol endógenos que irritan el tejido periapical, lesiones quísticas verdaderas y tejido de cicatrización.
La principal causa de la periodontitis apical es la persistencia de microorganismos en el sistema de canales radiculares. Los microorganismos encontrados en estos casos fueron predominantemente gram positivos (cocos, bacilos y filamentos, tales como Actinomyces, Enterococcus y Propionibacterium).
Entre las causas no microbiológicas se encuentran reacciones de cuerpo extraño a material de obturación intrarradicular extravasado del canal radicular al periápice, produciendo una lesión radiotransparente asintomática.
La incidencia de cristales de colesterol en las lesiones periapicales varía entre el dieciocho y el cuarenta y cuatro por ciento de todas las lesiones, ellos están rodeados por macrófagos y células gigantes multinucleadas que están incapacitados para degradar los cristales y actúan como mediadores, incrementando la inflamación y la reabsorción de hueso.
Los quistes verdaderos y el tejido de cicatrización son las otras dos patologías que podrían ser asociadas con una radiotransparencia periapical.
Proceso Inflamatorio en la Periodontitis Apical
La periodontitis periapical es la inflamación y destrucción del tejido periapical causada por agentes responsables de la infección pulpar. Cuando la infección alcanza el periápice una flora mixta predominantemente anaerobia se establece; en respuesta, el huésped libera mecanismos de defensa, en forma de varios tipos celulares, mensajeros intercelulares y anticuerpos.
Los factores microbiológicos y el mecanismo de defensa del huésped interaccionan, destruyendo una gran cantidad de tejido periapical y dando lugar a los diferentes tipos de lesión periapical.
La primera respuesta a nivel vascular es una rápida vasoconstricción, seguida casi inmediatamente por una vasodilatación, dando lugar a una acumulación de glóbulos rojos en el centro del vaso, y a una migración de leucocitos a las áreas periféricas, adhiriéndose a las paredes vasculares. Esto provoca la formación de pequeñas fisuras en el endotelio del vaso, induciendo una extravasación de plasma hacia el tejido conectivo; se produce un edema, el cual aumenta la presión local y comprime las terminaciones nerviosas causando dolor.
La consecuencia final del proceso inflamatorio es un infiltrado que contiene linfocitos, macrófagos y células plasmáticas. En la fase aguda de la inflamación, un exudado se produce como respuesta a la agresión de la pulpa y el tejido periapical, con predominio de neutrófilos polimorfonucleares.
Una vez que la inflamación ha alcanzado la etapa crónica, el huésped responde con una proliferación de células nuevas, vasos y fibras, en un intento de reparar la lesión, resultando en la formación de un tejido nuevo, conocido como tejido de granulación.
El intento del huésped para regenerar y reparar el tejido dañado está comprometido por la presencia de contaminación bacteriana, esto se convierte en un proceso crónico a menos que un tratamiento clínico adecuado para eliminar los agentes infecciosos se lleve a cabo.
Periodontitis Periapical Crónica (Granuloma)
Los componentes estructurales de una lesión periapical dependen del balance entre los factores microbiológicos y las defensas del huésped. De este modo, cuando la infección pulpar se extiende por el periápice, una respuesta inflamatoria sintomática del tejido conectivo periapical se produce en forma de un absceso o una lesión aguda.
La lesión contiene una acumulación densa de leucocitos polimorfonucleares (PMN) rodeada por tejido de granulación que contiene linfocitos, macrófagos y células plasmáticas.
Después de la fase aguda, la lesión periapical podría reaparecer, dando lugar a una de las tres formas crónicas: periodontitis periapical crónica (granuloma periapical), quiste radicular o tejido de cicatrización.
La periodontitis periapical crónica (granuloma periapical) es una masa localizada de tejido inflamatorio crónico, con infiltrado inflamatorio agudo que contiene macrófagos y células polimorfonucleares; y infiltrado inflamatorio crónico que contiene linfocitos B y T.
En la periodontitis periapical crónica, es común encontrar nidos de epitelio, formado por restos celulares epiteliales de Malassez, que tienen una capacidad latente para crecer.
Quiste Radicular
Son quistes que derivan de los restos epiteliales del ligamento periodontal (restos de Malassez) que inician su actividad al ser estimulados por un proceso inflamatorio, generalmente después de una necrosis pulpar.
Se desarrollan cuando se produce inflamación pulpar en la región periapical o lateral radiculares, o bien tras la formación de un granuloma apical o lateral. Cuando en un granuloma existen restos epiteliales de Malassez y estos son estimulados por un proceso inflamatorio, se inicia su proliferación hasta lograr delimitar una cavidad quística epitelial.
Es el quiste más frecuente de los maxilares, representan más del 50%. Se desarrollan sobre todo en la dentición permanente, en los dientes temporales son muy infrecuentes, ya que suponen solamente del 0,5 al 3,3% del total de los quistes radiculares.
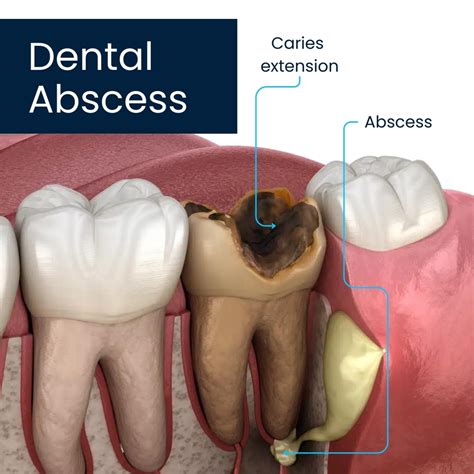
Absceso Periodontal
Un absceso periodontal es una infección dental que afecta las encías y el hueso que sostiene los dientes. El absceso periodontal se produce cuando las bacterias se acumulan en la boca y forman una placa bacteriana en los dientes y las encías.
El tratamiento del absceso periodontal depende de la gravedad de la infección. En los casos leves, el dentista puede prescribir antibióticos para eliminar la infección. Además, es importante mantener una buena higiene oral para prevenir futuras infecciones y complicaciones.
Para prevenir el absceso periodontal, es importante seguir una buena higiene oral. Si no se trata un absceso periodontal, la infección puede propagarse a otras partes del cuerpo y causar complicaciones graves como sepsis y endocarditis bacteriana. La sepsis es una infección grave que puede poner en peligro la vida, mientras que la endocarditis bacteriana es una infección del revestimiento interno del corazón que puede dañar las válvulas cardíacas.
Es común que muchas personas confundan los diferentes tipos de abscesos dentales que existen, especialmente el absceso periodontal con otros tipos de abscesos.
El tratamiento para el absceso periodontal puede incluir una limpieza dental profunda y la prescripción de antibióticos, mientras que los abscesos dentales y periapicales generalmente requieren la realización de una endodoncia para eliminar la infección y salvar el diente. Además, cada tipo de absceso tiene síntomas y tratamientos específicos.
Abscesos Periapicales: Causas y Tratamiento
Los abscesos periapicales tienen como causa principal la caries dental. Tras el esmalte, la capa que se ve afectada es la dentina. Este proceso se conoce como pulpitis.
El principal síntoma de un absceso dental es el dolor. Puede ser un dolor punzante y, a menudo, intenso. El dolor puede comenzar de forma repentina y volverse más intenso durante las siguientes horas o días.
El cuerpo ataca cualquier tipo de infección con la formación de una gran cantidad de glóbulos blancos. El pus es la acumulación de esos glóbulos blancos, tejido muerto y bacterias.
En ciertas ocasiones, el pus de una infección dental se propaga desde la punta de la raíz a través del hueso hasta las encías, de modo que las encías se hinchan cerca de la raíz del diente. Dependiendo de la ubicación del diente, la infección puede extenderse más a los tejidos blandos provocando lo que se denomina celulitis, causando inflamación en el hueso maxilar o en la mandíbula, en el piso de la boca o en el área de las mejillas.
El tratamiento de un absceso debe realizarse de inmediato para minimizar las posibilidades de propagación de la infección, drenando el pus, lo que puede requerir la extracción del diente o un tratamiento de conductos o endodoncia.
Cualquier persona con síntomas relacionados con un absceso dental debe consultar a un odontólogo de inmediato. El médico no podrá tratar el absceso, pero puede recetar antibióticos y analgésicos, y aconsejar sobre el cuidado personal y el control del dolor hasta que el odontólogo pueda realizar el tratamiento necesario.
Los abscesos dentales, pueden requerir en primer lugar, de su drenaje. El tratamiento específico de un absceso periapical puede implicar la endodoncia o el tratamiento de conductos para eliminar la pulpa afectada del diente, que es la que ha provocado la aparición del absceso.
El manejo del dolor mediante paracetamol, ibuprofeno o aspirina en estos casos pueden ayudar a reducirlo mientras se espera a recibir el tratamiento adecuado. Siempre es importante seguir cuidadosamente el prospecto del medicamento.
Los abscesos pueden provocar una serie de complicaciones, complicaciones que normalmente solo ocurren si el absceso no se trata. Sin embargo, pueden darse incluso después de un tratamiento aparentemente efectivo, aunque suele ser muy raro.
Prevención de la Periodontitis Crónica
La periodontitis crónica es una enfermedad inflamatoria de las encías, que de no tratarse a tiempo puede llegar a provocar la pérdida de los dientes. Cuanto antes se detecte la enfermedad periodontal crónica menos invasivo será el tratamiento y menos dañada estará la estructura bucodental.
La causa principal es la acumulación de placa bacteriana entre los dientes y las encías, que si no se elimina durante el cepillado, con cepillos interdentales o hilo dental, se endurece y forma el sarro, que no puede eliminarse con la higiene habitual y requiere de una limpieza profesional.
La prevención es la mejor arma para evitar esta enfermedad periodontal. Cepillarse al menos dos veces al día es fundamental para eliminar los restos de comida que pueden convertirse en sarro con el tiempo, para lo que puede ayudarte el uso de hilo dental o cepillos interdentales que limpien la suciedad entre los dientes.
Detectando la gingivitis o periodontitis a tiempo evitarás la pérdida de dientes y complicaciones más graves en tu boca. Si por el contrario ya es tarde y las manifestaciones de la periodontitis ya se hacen visibles en tu boca, por ejemplo con espacios entre los dientes o apiñamiento dental, debes saber que se puede solucionar con ortodoncia.
Tabla Resumen de Lesiones Periapicales
| Lesión Periapical | Causa Principal | Síntomas | Tratamiento |
|---|---|---|---|
| Periodontitis Apical Sintomática | Infección pulpar, caries | Dolor intenso al contacto, molestias | Endodoncia, apicectomía |
| Periodontitis Apical Asintomática | Factores genéticos, cronicidad | Ausencia de síntomas | Endodoncia, apicectomía |
| Absceso Periapical | Caries dental | Dolor punzante, hinchazón | Drenaje, endodoncia, antibióticos |
| Quiste Radicular | Restos epiteliales de Malassez | Asintomático hasta crecimiento | Quistectomía |
tags: #periodontitis #apical #que #es