La palabra «endodoncia» proviene del griego antiguo y significa literalmente «lo que hay dentro del diente». El interior del diente y sus patologías constituyen una especialidad dentro de la odontología que está ganando un peso cada vez mayor en una época en la que priman los principios de la odontología conservadora.
Los debates más recientes sobre la conveniencia de que sean los especialistas los que realicen los tratamientos endodónticos están acercando esta disciplina odontológica también a muchas personas no entendidas. Si bien es cierto que, como sucede en todas las especialidades médicas, los casos más complejos deben dejarse en manos de especialistas, también es cierto que muchos de los tratamientos endodónticos que se realizan a diario en las consultas no pueden ser llevados a cabo únicamente por el especialista. Por consiguiente, es de esperar que la endodoncia esté presente cada vez con más peso específico en las consultas generalistas, y es necesario estar preparado para ello. Este artículo proporciona algunas pautas para lograrlo.
La endodoncia es uno de los procedimientos más utilizados en odontología. La pulpa puede acabar dañada por diferentes causas y el objetivo de la endodoncia es preservar la función dental y evitar la pérdida o extracción de la pieza.
Independientemente de la causa, el objetivo del tratamiento de conductos radiculares es siempre el mismo: tratar la pulpa dentaria necrótica o dañada de forma irreversible con el fin de reducir al máximo la presencia de bacterias y evitar su proliferación en el sistema de conductos. Esto último se consigue principalmente con el sellado hermético definitivo de los conductos mediante obturación.
Un odontólogo especializado en endodoncia será capaz de realizar un correcto diagnóstico para aplicar el tratamiento adecuado para salvar el diente y preservar la salud del paciente. Para más información, no dudes en consultarnos.
Endodoncia completa PASO A PASO - Video 3D
Patología Pulpar y Diagnóstico
La patología pulpar se conoce con el nombre de pulpitis, de la que se distinguen las formas crónica y aguda. Las pulpitis agudas pueden remitir de forma espontánea mediante la regeneración de la pulpa (pulpitis reversibles). Las pulpitis crónicas, en cambio, suelen provocar la destrucción del tejido pulpar (pulpitis irreversible) o una periodontitis apical y desembocan, por así decirlo, en un proceso de necrosis del diente y del tejido adyacente con o sin reabsorción de líquido (gangrena húmeda o seca).
Las pulpitis o las patologías derivadas de éstas suelen manifestarse, aunque no siempre, con dolor. En los estadios iniciales de la enfermedad se produce una hipersensibilidad térmica, si bien este síntoma por sí solo no determina la necesidad de intervenir. Si el paciente indica que la reacción dolorosa al calor (al tomar café o sopa, por ejemplo) remite aplicando frío, habrá llegado el momento de intervenir.
Las pulpitis de larga evolución, asintomáticas, que provocan la destrucción del tejido, se pueden convertir de pronto en procesos agudos (exacerbación). La inflamación crónica en el interior del diente provoca una tumefacción del tejido periapical, levantando el diente en el alvéolo y tensando al máximo el aparato periodontal (fibras de Sharpe). En tales casos el paciente refiere, entre otros síntomas, la imposibilidad de masticar y la sensación de tener el diente más largo. En ocasiones también experimenta dolor a la palpación en la región periapical y una hipersensibilidad a la percusión. Los hallazgos radiológicos casuales de pérdida ósea pueden hacer necesario un tratamiento endodóntico a pesar de la ausencia de síntomas.
Estas son algunas de las principales pruebas diagnósticas: anamnesis, palpación, percusión, pruebas de sensibilidad (térmicas o eléctricas), pruebas radiográficas, sondaje periodontal u oclusión. Consiste en intentar determinar el síntoma principal del paciente mediante preguntas.
Mediante una sonda milimetrada se valora el estado periodontal del diente a explorar y del paciente en general para determinar si el problema es endodóntico, periodontal o combinado.
Elaboración del diagnóstico clínico endodóntico es fundamental para determinar el tratamiento endodóntico adecuado.
Tipos de Pulpitis:
- Pulpitis reversible: inflamación de la pulpa dental causada por factores como caries, obturación alta, maloclusión o fractura dental.
- Pulpitis irreversible: la pulpa ya no puede ser salvada y requiere tratamiento de conducto radicular.
- Necrosis pulpar: la pulpa dental se necrosa debido a una circulación sanguínea insuficiente.
- Periodontitis apical: inflamación alrededor de los tejidos periapicales del diente, que puede ocurrir después de un trastorno en el sistema de conductos radiculares.
- Absceso periapical: proceso infeccioso agudo y doloroso que afecta al diente y los tejidos circundantes.
Preparación para la Apertura Cameral
Una vez tomada la decisión de instaurar el tratamiento endodóntico -basada por lo general en una radiografía preoperatoria-, se procede en primer lugar a la apertura cameral, es decir, a la exposición de los orificios de entrada de los conductos radiculares.
Antes de realizar la apertura cameral es necesario preparar de forma exhaustiva el instrumental completo y los fármacos que se precisarán. Las listas de comprobación, a ser posible con imágenes, que indican a cada profesional de la consulta los pasos que debe seguir son extremadamente útiles y, además, un requisito obligatorio en cualquier sistema de gestión de la calidad.
La preparación de bandejas de endodoncia completas, dotadas de todo el material e instrumental necesarios (fig. 1) para la intervención, ha demostrado ser muy eficaz.

Figura 1. La bandeja de endodoncia permite tener a mano todos los materiales e instrumentos necesarios.
El procedimiento se inicia con una prueba de vitalidad, para la que se utiliza generalmente un spray frío y una bolita de espuma, y con la aplicación de la anestesia.
Si se ha optado por el aislamiento absoluto del campo, en este punto se coloca el dique de goma u otros sistemas al efecto, en cuya descripción no nos vamos a detener.
Para realizar la apertura cameral se utilizan instrumentos rotatorios: en la turbina se acopla una fresa en forma de «pera» o de «bola» diamantada; a continuación se acopla en un contraángulo verde o azul una fresa redonda del número 12 o superior a fin de remover completamente el techo de la cámara pulpar.
Además del instrumental dental básico, conviene tener a mano un explorador para detectar posibles restos de techo pulpar y un espejo de dimensiones muy reducidas a fin de visualizar perfectamente la cavidad pulpar (fig. 2). Si se trata de una pulpitis aguda, es conveniente tener preparadas bolitas de algodón estériles impregnadas de una solución de H2O2 al 3% para detener la hemorragia que suelen presentar la mayoría de estos casos (hiperemia).
Figura 2. Para visualizar correctamente la cavidad pulpar se utiliza un espejo de dimensiones reducidas.
Para localizar los orificios de entrada de los conductos se utilizan exploradores muy precisos. Por lo general estos instrumentos (tamaños ISO 6 y 8) son de un solo uso, por lo que debe utilizarse uno nuevo para cada ocasión (fig. 3). Los dientes con un «largo historial» (obturaciones extensas, coronas protésicas antiguas, traumatismos) presentan unos orificios de entrada de los conductos (luz) muy reducidos debido a la formación de dentina secundaria y/o terciaria, por lo que es prácticamente imposible localizarlos a pesar de la utilización de medios ópticos auxiliares, como las gafas-lupa.

Figura 3. Los instrumentos para localizar los orificios de entrada de los conductos se desechan después del primer uso.
Uno de los métodos que ha resultado especialmente eficaz en estos casos es la tinción del suelo pulpar con azul de metileno, que se prepara en pequeñas pipetas (fig. 4) y que debe manejarse con cuidado debido a su alto poder de tinción. Tras la aplicación y el lavado del producto, los restos que permanecen en los pequeños huecos indican dónde se encuentra el orificio de entrada del conducto.

Figura 4. El azul de metileno ha demostrado su eficacia en la tinción del suelo pulpar.
Preparación del Conducto Radicular
Los grandes avances científicos han permitido que, en el ámbito de la preparación de conductos, se pueda disponer hoy por hoy de varios métodos para lograr los mismos objetivos: la remoción del tejido necrótico y la eliminación del mayor número de bacterias posible (desinfección de conductos), además del alisado y ensanchamiento de la luz y/o de las paredes del conducto a fin de conseguir un cierre (obturación) del sistema de conductos a prueba de bacterias hasta el ápice fisiológico.
Existen básicamente dos métodos para lograr dichos objetivos: la instrumentación de los conductos exclusivamente con instrumentos manuales (que de hecho deberían llamarse «instrumentos digitales») y la instrumentación automatizada por medio de limas rotatorias de alguna de las marcas disponibles en el mercado. Este último método, no obstante, se complementa siempre con la instrumentación manual.
Gestión Eficaz del Instrumental
Para evitar que los instrumentos se rompan durante una intervención, es imprescindible realizar una correcta gestión del instrumental identificándolo y marcándolo de forma apropiada para detectar a tiempo y desechar los instrumentos afectados por la fatiga del material. La marcación se puede realizar mediante topes de goma especiales o códigos de colores. Una opción es colocar una tabla en los soportes de los instrumentos, en la que se puede marcar el número de veces que se ha utilizado el instrumento en cuestión y estimar, de este modo, el riesgo de rotura de dicho instrumento.
La curvatura de los conductos también puede solicitar excesivamente los instrumentos y provocar su rotura si se siguen utilizando. En conductos muy curvados los instrumentos particularmente finos a menudo no sobreviven a la primera aplicación.
Exposición de los Orificios de Entrada
Independientemente de si se opta por un método u otro, el primer paso debe ser siempre «ensanchar» el orificio de entrada del conducto de modo que puedan introducirse las limas con total seguridad sin riesgo de quedar enclavadas ni, por tanto, de romperse. Para dicho fin es necesario disponer de fresas de Gates-Glidden de distintos tamaños (fig. 5).

Figura 5. Fresas de Gates-Glidden de distintos tamaños utilizadas para ensanchar el orificio de entrada de los conductos.
Básicamente se trata de ensanchar y alisar mínimamente el conducto en toda su longitud. Para eliminar (extirpar) el tejido grueso se pueden utilizar los instrumentos denominados «tiranervios», término poco académico en cuya sustitución se ha propuesto, por ejemplo, «extirpadores pulpares». Éstos se introducen en el conducto, se rotan levemente y se extraen de nuevo. Están dotados de unas proyecciones curvadas que permiten extraer la pulpa en un solo fragmento y con un movimiento.
Una vez expuestos los orificios de entrada de los conductos, éstos se ensanchan y se limpian con limas y ensanchadores («reamer») adecuados (fig. 6). Pero antes se debe determinar la longitud de trabajo. Para dicho fin existen de nuevo varios métodos, entre los cuales se encuentran por ejemplo la técnica «crown-down» y la técnica «step-back». Es conveniente que los instrumentos necesarios, identificados mediante colores, se encuentren dispuestos de forma ordenada y fácilmente accesibles en cajas de endodoncia (fig. 7). El instrumental no necesario puede disponerse en otro tipo de organizadores (de espuma, por ejemplo) (fig. 8).
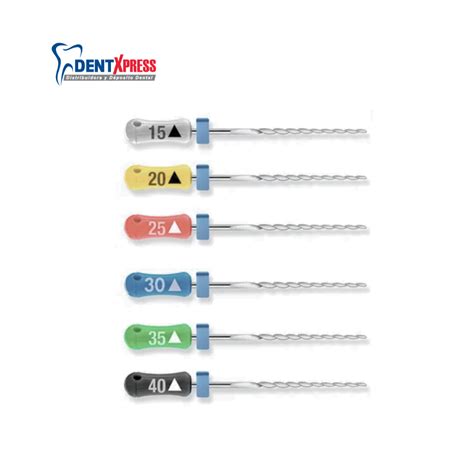
Figura 6. Limas y ensanchadores («reamer») para limpiar y ensanchar los conductos.

Figura 7. El código de colores de los instrumentos permite identificarlos de forma rápida y segura.

Figura 8. Organizador.
Para evitar que los instrumentos se atasquen (y sufran roturas) se utilizan productos para facilitar su introducción, como la glicerina. También existen pastas especiales que, además de lubricar, proporcionan un tratamiento químico de las paredes del conducto (como Glyde®, RC Prep®) (fig. 9). Naturalmente, estos productos también pueden utilizarse con el instrumental manual, por lo que debería disponerse la cantidad correspondiente en la bandeja.

Figura 9. La glicerina y las pastas especiales evitan que los instrumentos se atasquen.
Conductometría
Después de la exposición de los orificios de entrada de los conductos y de haber comprobado la permeabilidad, se procede a determinar la longitud de trabajo que debe ser respetada en cada conducto. La conductometría se realiza desde hace años con ayuda de sistemas electrónicos al efecto que permiten realizar una primera estimación de la longitud de trabajo prevista. Existen dispositivos que llevan a cabo la conductometría y la instrumentación rotatoria en un solo paso (p. ej., TriAuto ZX®). Si se utilizan sistemas inalámbricos, es necesario cerciorarse de que la batería se encuentra cargada o de que, al menos, se tiene a mano una batería de recambio.
La longitud de trabajo medida y la anatomía radicular se deben confirmar mediante una radiografía. Para ello se introducen instrumentos finos en cada conducto dotados de topes radioopacos fijados en relación con un borde o cúspide como referencia (fig. 10). En presencia de un dique de goma no será necesario asegurar los instrumentos manuales para evitar su deglución. Pero, en ausencia de un dique de goma, todos los instrumentos que se tenga previsto introducir en la boca del paciente deben asegurarse contra una deglución o aspiración accidental utilizando hilo dental o una cadenilla (fig. 11). Esto es especialmente importante en el momento en el que el paciente debe trasladarse a la sala de rayos X para realizar la conductometría: es imprescindible que TODOS los instrumentos que se encuentren en su cavidad oral estén asegurados contra la deglución accidental. Para fijar el hilo dental se utilizará un fragmento de esparadrapo.

Figura 10. Los instrumentos utilizados para determinar la longitud y la anatomía radicular se dotan de topes radio-opacos.

Figura 11. Todos los instrumentos que se van a introducir en la boca del paciente deben asegurarse contra una deglución o aspiración accidental.
La medición de la longitud de trabajo se realiza por medio de una regla milimetrada especial (fig. 12) por separado en cada conducto, por esa razón es necesario un punto de referencia. Acto seguido, el auxiliar deberá ajustar todos los instrumentos que se van a utilizar a la longitud de trabajo correspondiente. Para ello se pueden utilizar los soportes de instrumentos al efecto que, después de un ajuste previo, permiten «calibrar» todos los instrumentos con la misma longitud.
Figura 12. Para medir la longitud de trabajo se utiliza una regla de endodoncia.
Irrigación del Conducto Radicular
Entre las distintas fases de trabajo debe llevarse a cabo una irrigación. Para ello existen dos métodos: la irrigación pasiva y la irrigación complementada con ultrasonidos. De nuevo, el medio de irrigación debe estar preparado para su uso en un recipiente adecuado. Por lo general se utiliza una solución de hipoclorito sódico al 2-5%. Esta solución se puede calentar en la cubeta de agua para mejorar su eficacia. La aplicación se realiza por medio de agujas de irrigación (fig. 13). Si se tiene previsto realizar una irrigación asistida por ultrasonidos, se deberán tener preparados el equipo y los accesorios necesarios. Para la irrigación se utilizan soluciones de NAOCl, CHX o agua destilada. La operatividad del sistema debe ser comprobada por el personal auxiliar antes de la intervención a fin de evitar interrupciones durante la instrumentación para solucionar pequeños fallos «técnicos».
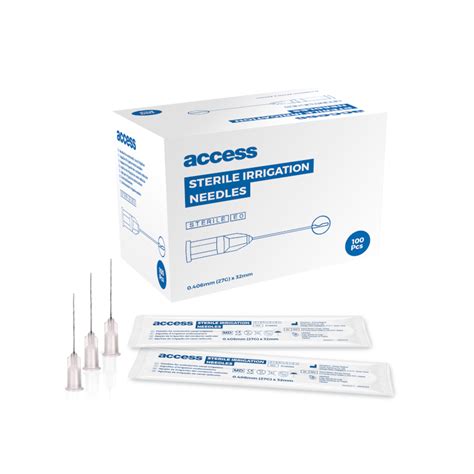
Figura 13. Agujas de irrigación.
Consideraciones Finales
Es fundamental realizar una correcta apertura coronaria y mantener un aislamiento absoluto del campo operatorio. La determinación precisa de la longitud de trabajo es esencial, así como la preparación adecuada del conducto radicular. La irrigación y la remoción de la capa de barro dentinario con EDTA son pasos críticos para asegurar la limpieza y desinfección del conducto.
Finalmente, la obturación correcta de los conductos es el objetivo final del tratamiento endodóntico, asegurando un sellado hermético y la preservación del diente.
Protocolo de Endodoncia:
- Elaboración del diagnóstico clínico endodóntico.
- Lograr una correcta apertura coronaria.
- Aislamiento absoluto del campo operatorio.
- Determinación de la longitud de trabajo.
- Preparación del conducto radicular.
- Remoción de la capa de barro dentinario con EDTA.
- Medicación intraconducto.
- Obturación de conductos.
tags: #prueba #de #calor #en #endodoncia