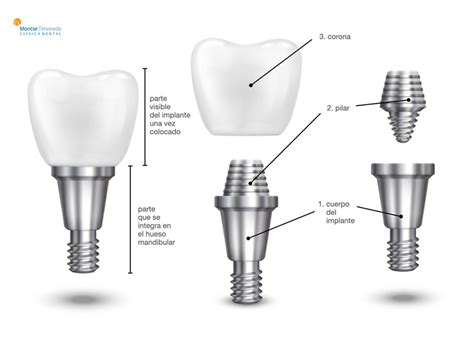
Los implantes dentales son una solución efectiva y popular para reemplazar los dientes perdidos. Un implante dental es un dispositivo médico que sustituye la raíz de un diente ausente y se inserta quirúrgicamente en el hueso maxilar o mandibular, proporcionando una base sólida para la colocación de una prótesis dental, como una corona o un puente. Los implantes están fabricados generalmente de titanio, un material que se reconoce por su biocompatibilidad con el organismo. Sin embargo, como cualquier procedimiento médico, existe el riesgo de complicaciones, como la infección alrededor del implante. Es importante distinguir entre las posibles molestias postoperatorias y los síntomas de una infección real.
Generalmente, los síntomas posteriores a una implantación dental desaparecen en pocos días y se pueden aliviar con analgésicos y compresas frías. Si se produce una infección, puede ser necesario un tratamiento adicional para curarla y prevenir la pérdida del implante.
Síntomas de infección en implantes dentales
Reconocer los síntomas de una infección es crucial para actuar a tiempo. Estos son algunos de los signos más comunes:
- Dolor: Es un síntoma común de una infección.
- Hinchazón: Otro síntoma común en la zona del implante.
- Sangrado: Sangrado en la zona del implante dental.
- Secreción de pus: Secreción de pus o líquido en la zona del implante dental.
- Encías enrojecidas e inflamadas: La encía alrededor del implante aparece enrojecida, hinchada o más sensible de lo normal.
- Supuración (pus): Un signo claro de infección establecida es la supuración de pus por la encía alrededor del implante.
- Mal sabor de boca u olor desagradable (halitosis): La infección crónica puede producir mal aliento persistente o un sabor desagradable en la boca.
- Movilidad del implante: En etapas avanzadas, cuando la pérdida ósea es severa, el implante puede aflojarse.
Causas de la infección en los implantes dentales
Un implante dental puede infectarse por diversas causas, lo que implica diferentes tipos de infección. La infección se encuentra alrededor del implante, en el tejido óseo. La inflamación de las encías después de la colocación de un implante dental puede ser resultado de diversos factores. La acumulación de placa bacteriana es uno de los motivos más comunes. Cuando la placa no se elimina de manera eficaz, se puede endurecer y transformar en sarro. El ambiente alrededor del implante es susceptible a la formación de placa, especialmente en las primeras etapas después de su colocación.
Además de la mala higiene, existen múltiples factores de riesgo que pueden predisponer o acelerar el desarrollo de la periimplantitis. Según la literatura científica y las organizaciones especializadas, los principales factores de riesgo para periimplantitis son muy similares a los de la enfermedad periodontal en dientes naturales.
- Mala higiene oral: La falta de una limpieza adecuada permite que la placa bacteriana se deposite en la superficie del implante y debajo de la encía.
- Antecedentes de enfermedad periodontal: Pacientes con historial de periodontitis o gingivitis severa tienen mayor riesgo.
- Tabaquismo: Reduce el flujo sanguíneo en las encías, disminuye la respuesta inmunitaria y dificulta la cicatrización.
- Diabetes y otras enfermedades sistémicas: Aumentan la susceptibilidad a las infecciones y dificultan la regeneración de los tejidos.
- Implante mal posicionado o sobrecarga biomecánica: Crea zonas de difícil limpieza y tensión inadecuada.
- Restauraciones protésicas defectuosas o exceso de cemento: Pueden retener placa y provocar inflamación crónica.
- Falta de mantenimientos periódicos: Descuidar las revisiones regulares con el dentista tras la colocación del implante.
- Predisposición genética o factores individuales: Cada persona es distinta en su respuesta inflamatoria.

Tipos de infección según el tiempo de aparición
Existen diferentes tipos de infección en un implante dental según el tiempo en el que se presenten después de la colocación del implante:
- Infección temprana: Se produce durante las primeras semanas después de la colocación del implante dental. Puede ser causada por una mala higiene bucal, una técnica quirúrgica deficiente o una infección previa en el sitio quirúrgico.
- Infección tardía: Se produce después de varias semanas o meses de la colocación del implante. Puede ser causada por una mala higiene bucal, una mala calidad del implante o una infección previa que no se trató adecuadamente.
Mucositis y periimplantitis
Es importante diferenciar entre mucositis y periimplantitis:
- Mucositis periimplantaria: Es una inflamación de la mucosa que rodea el implante dental, similar a la gingivitis. Puede ocurrir en cualquier momento después de la colocación del implante dental, pero es más común en los primeros meses. Si se trata a tiempo, la mucositis puede ser reversible. La mucositis periimplantaria se define como un proceso inflamatorio reversible que se presenta en el tejido blando alrededor de un implante. La principal causa de la mucositis es la acumulación de placa bacteriana en la zona periimplantaria.
- Periimplantitis: Es una condición más grave que la mucositis que se produce varios meses o años después de la colocación del implante. Es similar a la periodontitis e implica la inflamación de los tejidos que rodean y sostienen los dientes naturales. A diferencia de la mucositis, la periimplantitis no es reversible y puede provocar la pérdida del implante dental, requiriendo tratamiento inmediato. La periimplantitis se caracteriza por la inflamación de las encías y la pérdida de hueso alrededor del implante. Las causas de la periimplantitis son similares a las de otras enfermedades periodontales.
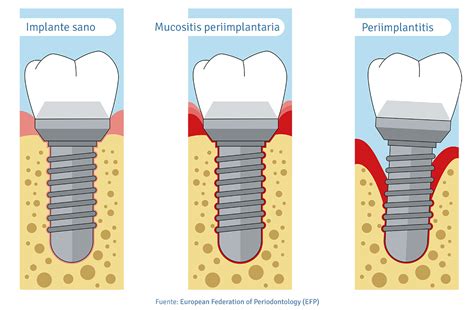
Tanto la mucositis como la periimplantitis están relacionadas con la higiene oral y la falta de cuidado adecuado de los implantes dentales.
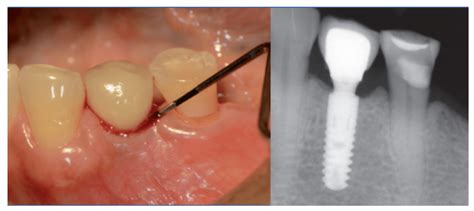
Diagnóstico de la inflamación periimplantaria
El diagnóstico de la inflamación en los tejidos que rodean un implante dental es crucial para determinar la presencia de condiciones como la mucositis o la periimplantitis. El diagnóstico de la periimplantitis lo realiza el odontólogo o periodoncista mediante una combinación de evaluación clínica en la boca y pruebas de imagen (radiografías principalmente).
El proceso diagnóstico incluye:
- Evaluación clínica: El primer paso es la evaluación clínica, donde se recopila información vital para detectar cualquier anomalía.
- Radiografías: Las radiografías son una herramienta fundamental para visualizar la posición del implante y la calidad del hueso que lo sostiene.
- Sondaje periimplantario: La evaluación de la bolsa periimplantaria es clave para determinar la presencia de inflamación.
La combinación de estos factores permite al odontólogo hacer un diagnóstico preciso.
Tratamientos para la infección en implantes dentales
El tratamiento varía según la gravedad de la infección. Es fundamental actuar rápidamente para evitar complicaciones mayores.
Tratamiento de la mucositis periimplantaria
La mucositis periimplantaria requiere un tratamiento adecuado para evitar su progresión y preservar la salud de los tejidos circundantes:
- Limpieza profesional: El odontólogo realizará un raspado meticuloso para retirar la placa acumulada alrededor del implante.
- Uso de gel de clorhexidina: Este agente antimicrobiano ayuda a reducir la carga bacteriana en la zona afectada.
- Revisiones periódicas: Las visitas regulares al dentista permiten un control exhaustivo del estado del implante y de los tejidos circundantes.
Tratamiento de la periimplantitis
El tratamiento de la periimplantitis es un proceso que requiere atención especializada:
- Terapias antibióticas: Se prescriben antibióticos para combatir la flora bacteriana patógena que afecta tanto a los tejidos blandos como a los duros alrededor del implante.
- Intervención quirúrgica: Cuando la periimplantitis avanza y las terapias antibióticas no son suficientes, puede ser necesaria una intervención quirúrgica.
- Extracción del implante: En situaciones donde el implante está comprometido gravemente y no se puede salvar, la extracción puede ser la única opción viable.
La monitorización continua es crucial tras el tratamiento de la periimplantitis. Este seguimiento permite detectar rápidamente cualquier signo de recurrencia o complicación.
¿Qué es la periimplantitis? Cómo evitarla o tratarla sin pérdida de hueso
Medidas preventivas
La prevención es fundamental para evitar la mucositis y la periimplantitis. Aquí hay algunas recomendaciones:
- Mantén una buena higiene oral: Cepilla tus dientes al menos dos veces al día y utiliza hilo dental para eliminar cualquier acumulación de placa.
- Higiene oral es esencial: Para mantener los tejidos que rodean el implante en buen estado. Una limpieza bucal deficiente puede dar lugar a la acumulación de placa bacteriana, aumentando el riesgo de inflamación.
- Sigue las instrucciones del dentista: Asegúrate de seguir las instrucciones de tu dentista después de la cirugía de implante dental.
- Visita de manera regular el dentista: Y mantener una buena higiene dental, siempre siguiendo las recomendaciones de tu dentista. Las visitas periódicas al dentista son cruciales para mantener la salud general de la boca y los implantes. Estas revisiones permiten identificar cualquier problema en sus etapas iniciales.
Mantener una buena salud bucodental es fundamental para prevenir esta situación. Para conservar la salud de las encías y prevenir la inflamación, se debe adoptar una rutina de cuidados que incluya hábitos saludables.
Tabla Resumen: Mucositis vs. Periimplantitis
| Característica | Mucositis Periimplantaria | Periimplantitis |
|---|---|---|
| Inflamación | Tejidos blandos (encías) | Tejidos blandos y pérdida de hueso |
| Reversibilidad | Reversible con tratamiento | No reversible |
| Causa principal | Acumulación de placa bacteriana | Acumulación de placa y factores adicionales |
| Riesgo | Puede progresar a periimplantitis | Pérdida del implante |
| Tratamiento | Limpieza profesional, clorhexidina | Antibióticos, cirugía |