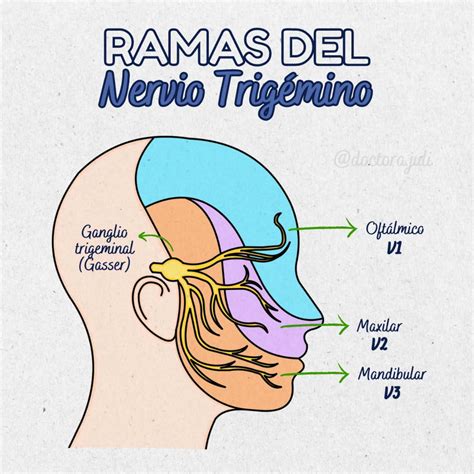
El nervio maxilar (V2) es una de las tres ramas principales del nervio trigémino (V par craneal). El nervio trigémino es el principal nervio sensitivo de la cara y también tiene una función motora para los músculos de la masticación. El nervio maxilar (V2) es exclusivamente sensitivo y se encarga de inervar la región maxilar de la cara.
Orígenes y Trayecto
- División oftálmica (V1): de la división oftálmica. de piel adyacente.
- División maxilar (V2): abandona el cráneo a través del agujero redondo.
El nervio maxilar emerge como un tronco único y abandona el cráneo a través del agujero redondo, hasta la región del ganglio semilunar (o de Gasser). El nervio maxilar, tras salir del cráneo, entra en la fosa pterigopalatina. En esta fosa, el nervio maxilar se divide en varios ramos que se distribuyen por diferentes áreas de la cara y el cráneo.
Ramos del Nervio Maxilar
El nervio maxilar da origen a varios ramos, que se pueden clasificar en ramos dentro del cráneo y ramos fuera del cráneo:
Ramos dentro del cráneo
Dentro del cráneo, el nervio maxilar da origen al ramo meníngeo.
- Ramo meníngeo: duramadre y a las celdillas aéreas mastoideas.
Ramos fuera del cráneo
Una vez que el nervio maxilar abandona el cráneo, da origen a los siguientes ramos:
- Ramos desde el nervio sin dividir:
- Nervio cigomático: cigomáticos. hace sobre la prominencia del pómulo.
- Ramos desde la división anterior:
- Nervio alveolar superior posterior: molar).
- Ramos descendentes:
- Nervio palatino mayor: paladar, aproximadamente 1 cm posterior a los incisivos maxilares centrales. palatinos.
- Nervios palatinos menores: paladar blando. menor junto con el nervio palatino posterior.
- Ramos de la cara: deriva de ramos terminales de nervios mayores de la zona. a través del hueso alveolar.
Anatomía del Nervio Mandibular (V3)
Para comprender mejor la anatomía del nervio maxilar, es útil conocer también la anatomía del nervio mandibular (V3), que es la tercera rama del nervio trigémino. El nervio mandibular (Nervus mandibularis, V3) es la tercera rama terminal del nervio trigémino (V par craneal). Única rama terminal con componente motor, representa la principal fuente de inervación motora de los músculos masticatorios, con excepción de los asociados al hueso hioides.
A unos 4-5 mm por debajo del foramen oval V3 se distribuye en forma terminal en un patrón de distribución variable según la conceptualización de diferentes anatomistas clásicos:
- Patrón terminal en 7 ramos terminales agrupados en: lateral, posteriores, inferiores y mediales.
- Patrón arborescente en 6 ramos colaterales y 2 ramos terminales, los nervios alveolar inferior (NAI) y lingual (NL).
- Patrón torcular en el cual, luego de otorgar un ramo colateral recurrente meníngeo, se divide en dos cortos troncos nerviosos: tronco anterior, origen de los ramos laterales: nervio bucal (Nervus buccalis, NB;) el cual da origen al nervio temporal profundo anterior (Nervus temporalis profundus (ramus anterior), NTPa), nervio temporal profundo medio (Nervus temporalis profundus (ramus medius), NTPm) y nervio maseterino (Nervus massetericus, NM;), el cual da origen al nervio temporal profundo posterior (Nervus temporalis profundus (ramus posterior), NTPp); y tronco posterior que da origen a un ramo interno, el nervio del pterigoideo medial (Nervus pterygoideus medialis, NPm), a un ramo posterior el nervio auriculotemporal (Nervus auriculo temporalis, NAT), y dos ramos inferiores, el nervio lingual (Nervus lingualis, NL) y el nervio alveolar inferior (Nervus alveolaris inferior,NAI).
Nervio Auriculotemporal
El nervio auriculotemporal (Nervus auriculo temporalis; NAT) es un nervio constituido por fibras nerviosas sensitivas y vegetativas. Proporciona la inervación sensitiva, (propioceptiva y nociceptiva), de la articulación temporomandibular (Articulatio temporomandibularis, ATM), la mucosa del oído medio, membrana timpánica, ligamentos del hueso martillo, superficie anterior de la coclea, conducto auditivo externo, y de la piel de las regiones temporal pterional y pabellón auricular. Su rol vegetativo comprende la inervación parasimpática y simpática de la ATM, la inervación parasimpática de la glándula parótida (Glandula parotis, GP), la inervación simpática de las arterias meníngea media (Arteria meníngea media, Amm), timpánica anterior (Arteria tympánica anterior, Ata) y temporal superficial (Arteria temporalis superficialis, ATS), y la inervación simpática y parasimpática de las arterias y anexos de la piel de las regiones temporal, pterional y pabellón auricular.
El conocimiento de la anatomía topográfica del NAT posee una nueva vigencia en el marco de las disfunciones temporo-mandibulares, los traumatismos maxilofaciales, la cirugía de la base de cráneo, ATM y GP, así cmo en la interpretación de los síndromes neurológicos periféricos consecutivos a su lesión. Las investigaciones existentes sobre este nervio se centran en su patrón de origen y sus relaciones con el cuello y cóndilo mandibular (Condylus mandibularis, CM).
Estos estudios son difícilmente comparables en sus hallazgos ya que como metodología utilizan diferentes técnicas de abordaje al NAT, como ser el abordaje lateral trans-zigomático, el abordaje superior (de Pinto) y el abordaje combinado lateral y superior. Como crítica a los mismos debemos destacar que el abordaje lateral altera en gran medida la anatomía topográfica normal de la región y el abordaje de Pinto no permite más que una visión muy limitada de la región infratemporal medial al músculo pterigoideo lateral.
Las relaciones mediales están implicadas en la génesis de diversos síntomas óticos presentes en el curso de las disfunciones internas de la ATM (síndrome otomandibular, síndrome de Costen), las relaciones posteriores y laterales son de interés en la elaboración y ejecución del bloqueo anestésico del NAT, en el abordaje quirúrgico tranzygomático de la base de cráneo, en el abordaje quirúrgicodelaATM ydelaglándulaparótida.La inervación vegetativa de la GP ha sido objeto de numerosas investigaciones en el campo de la fisiología e histología en animales y en el ser humano.
Aigrot fue el primero en demostrar el rol vegetativo del nervio auriculotemporal en la inervación secretora de la GP, lo que fue confirmado posteriormente por Emmelin. El estudio de las alteraciones sufridas por la GP ante la sección del NAT en la región infratemporal del gato, permitió evidenciar la existencia de inervación noadrenérgica no-colinérgica de la misma transportada también por este nervio. Sin embargo, no existen estudios que describan la anatomía topográfica y descriptiva del NAT en relación con su función secretoria en la GP.
El síndrome de Frey (SF: síndrome de Frey-Baillarger, gustatory flushing, gustatory sweating, síndrome auriculotemporal) es la expresión clínica de una neuropatía vegetativa que tiene como causa la lesión mecánica o irritativa de las fibras vegetativas del NAT en su trayecto in fratemporal. Fue descrito por primera vez como síndrome en 1923 por Lucja Frey, pero la observación de estos signos y síntomas se remonta al año 1740 por Kastremsky. Se caracteriza por la aparición de hiperestesia, eritema, rubor, calor y sudoración en el territorio de piel inervado por el NAT, asociado a hipersalivación, luego de la aplicación de estímulos gustativos sobre el dorso de la lengua, durante el acto de la masticación o la succión, así como al imaginar un sabor, olor o alimento y en respuesta al arco reflejo salival.
Se ha descrito en niños con antecedentes de parto distócico con utilización de fórceps, y en adultos con fracturas condilares, o posteriormente al abordaje quirúrgico de la GP, de la ATM, de la glándula submandibular y de los ganglios linfáticos cervicales, así como en pacientes con diabetes mellitus.
El presente estudio tiene como objetivo precisar las relaciones del NAT en las regiones infratemporal y parotídea, con el objetivo de definir las bases neuroanatómicas del SF que permitan prevenir esta neuropatía vegetativa en el curso de las cirugías de la base de cráneo, ATM y GP.
Se disecaron 32 regiones infratemporales, 19 derechas y 13 izquierdas, procedentes de cadáveres adultos formolados de ambos sexos, de edades entre 40-90 años, sin antecedentes de patología traumática, mal formativa u otorrinolaringológica. Las mismas fueron procesadas bajo las normas de inyección y conservación cadavérica del Departamento de Anatomía de la Facultad de Medicina de la Universidad de la República Oriental del Uruguay.
Se acondicionó el cadáver fresco, se abordaron los vasos femorales comunes a nivel del triángulo de Scarpa, realizándose su descubierta y la colocación de dos gruesas cánulas, procediendo al lavado del sistema arteriovenoso con una solución salina de ácido acético al 15% mediante un sistema de bomba de impulsión favorecido por el efecto de la gravedad. Previo retiro de la cánula venosa y ligadura de la vena, se inyectaron 7-9 litros de solución fijadora, por vía arterial, primero en dirección centrífuga y luego en dirección centrípeta, mediante un sistema de irrigador o bomba de impulsión bajo la fuerza de gravedad. Se utilizó para esto la Solución Montevideo, solución de fijación y conservación creada y aplicada en forma sistemática por el Departamento de Anatomía de la Facultad de Medicina de la Universidad de la República Oriental del Uruguay. La inyección se considero completa cuando se evidencio cierto aumento de volumen en los miembros con signos similares a los de un edema gravitacional. Se conservaron los cadáveres mediante sumersión en una tina con el mismo líquido fijador, durante un plazo variable no mayor a dos semanas.
Se seccionó y separó la cabeza del cuello mediante un corte transversal en la articulación entre la cuarta y tercera vértebra cervical. Previo decalotamiento, se extrajeron los hemisferios cerebrales y menínges del piso supratentorial de la cavidad craneal, con conservación en su posición original del tronco encefálico y raíces de los nervios craneales. Seguidamente se procedió al corte sagital de las cabezas. En cada hemicabeza, se realizó un doble abordaje por vía medial y superior de la región infra-temporal, entendiendo por tal aquella localizada por debajo de la fosa temporal del piso medio de la base de cráneo, por detrás de la cara posterior del maxilar superior, por delante y debajo de la cara exocraneana del peñasco del hueso temporal, medial a la rama montante de la mandíbula y la ATM y lateral de la rinofaringe.
En un primer paso el abordaje medial se realizó mediante la disección y fresado del cuerpo y ala mayor del hueso esfenoides de medial a lateral hasta exponer el contenido del foramen oval y el foramen spinosum, se desinsertó el músculo pterigoideo medial de la base de la apófisis pterigoides, y se seccionó el ligamento esfenomandibular, reclinando la aponeurosis inter-pterigoidea de atrás hacia delante y de abajo a arriba, lo que permitió acceder a la celda externa de la fosa infratemporal. En un segundo paso el abordaje superior se realizó mediante la apertura del techo de la fosa infra-temporal en base al fresado y disección del ala mayor del esfenoides y escama del hueso temporal a partir del borde lateral del foramen oval y del foramen spinosum continuando en sentido lateral, procediendo a la extracción del ala mayor del esfenoides, la eminencia articular, y la escama del hueso temporal.
Para estas microdisecciones se utilizó material de ampliación visual dado por 2 Lupas de Micro-disección (Olympus), con luz, y microscopio quirúrgico (Olympus OME) con lentes Ernst Leitz Gm5H Welzlar con ampliación de 12.5x y 15x. Con el nervio expuesto se registró: 1) patrón de distribución terminal de V3; 2) el número de raíces de origen del NAT; 3) relación de las raíces del nervio con la Amm; 4) distancia transversal desde la cara medial de la cápsula articular de la ATM a la cara externa de la raíz lateral del NAT (Rext NAT); 5) distancia vertical desde el polo medial del disco articular a la cara superior de la raíz lateral del NAT (Rext-NAT); 6) relaciones del NAT a nivel del ojal retrocondileo de Juvara; 7) relación del tronco del NAT con la cara posterior de la ATM; 8) distancia desde la cara superior del disco articular a la cara superior del tronco del NAT en la cara posterior de la ATM; 9) relaciones del tronco del NAT con la ATS y el tronco de VII en la región parotídea; y 10) ramos colaterales del NAT.
Las medidas fueron realizadas con cartabón milimetrado con resolución de 1/20 mm y 1/128 pulgadas.
Patrón de distribución terminal de V3
Se registró el patrón de distribución terminal de V3 en 20 casos. En 14 casos (70%) V3 se dividía en 7 ramos terminales, sin identificarse un tronco anterior y un tronco posterior. En 6 casos (30%) V3 se bifurcaba en dos troncos terminales, antero-externo y postero-interno. El tronco antero-externo era menor o igual a 5 mm de longitud y daba origen en todos estos casos a los ramos laterales de V3. Estos patrones de terminación no evidenciaron patrones de asimetría significativas izquierda-derecha.
La anatomía descriptiva de las raíces del NAT...