La regeneración ósea periodontal es un campo de la odontología que se enfoca en la reconstrucción de los tejidos de soporte del diente perdidos debido a enfermedades periodontales. El objetivo ideal de la terapia periodontal siempre ha sido la regeneración o restitución de los tejidos de soporte perdidos. La periodontitis conlleva un proceso inflamatorio de origen bacteriano que afecta a los tejidos del periodonto y provoca la destrucción de los tejidos de soporte del diente. Este proceso inflamatorio destructivo en realidad es consecuencia de una interacción no adecuada entre la microflora oral y los mecanismos defensivos del huésped.
Este artículo ofrece una perspectiva general y actualizada de la regeneración periodontal, orientando al clínico dentro de la estrategia global para el tratamiento oral. Para ello, se revisa el proceso de curación de la herida periodontal, los diferentes enfoques terapéuticos, la interpretación de los resultados y los factores limitantes en la regeneración periodontal.
Fases del Tratamiento Periodontal
El objetivo final del tratamiento periodontal buscará mantener los dientes en una situación de salud, función y confort relativo, al mismo tiempo que debe mantener las expectativas estéticas del paciente. Para lograr este objetivo global se necesita de una estrategia terapeútica periodontal planificada en varias fases.
- Fase Etiológica o Higiénica: La primera fase del tratamiento consiste en el control de la causa de la enfermedad y su objetivo es detener el proceso de destrucción tisular. Mediante el control de la placa bacteriana y el control de la flora potencialmente periodontopatógena, busca modular la respuesta inmuno-inflamatoria. Los procedimientos incluyen la instrucción del paciente en hábitos de higiene oral, la eliminación del cálculo dental y la modificación de factores locales que favorecen el acumulo de placa bacteriana. Digamos que, el objetivo biológico de esta fase de tratamiento es conseguir una superficie radicular lisa, limpia y biocompatible con los tejidos del periodonto.
- Fase Correctora o Quirúrgica: Una vez controlada la causa, se plantea corregir las secuelas que ha provocado la enfermedad. Esta fase de tratamiento se centra en el tratamiento de la bolsa periodontal y de los problemas mucogingivales, siendo su objetivo final restablecer una relación dento-gingival lo más favorable posible con el fin de facilitar el control de la higiene por parte del paciente.
- Fase de Mantenimiento o de Tratamiento Periodontal de Soporte: Por último, una vez controlada la causa y corregidas las secuelas, deberemos evitar la recurrencia de la enfermedad (prevención secundaria).
La regeneración periodontal es una opción en la estrategia del tratamiento periodontal, pero no debemos olvidar que su significado es la reconstrucción de los tejidos perdidos por la enfermedad, por lo tanto, para poder aplicar este tratamiento es imprescindible un control previo de la causa y de la patogénia del proceso destructivo con el fin de obtener una situación clínica más favorable para que los tejidos del periodonto ejerciten su capacidad de regenerarse.
Curación de la Herida Periodontal
Buena parte de los conocimientos que actualmente tenemos sobre la capacidad de regeneración de los tejidos periodontales provienen de estudios realizados sobre la curación de la herida periodontal. La cicatrización de las heridas quirúrgicas en la piel o en la mucosa oral, incluyen una serie de procesos biológicos perfectamente controlados, que comienzan con la quimioatracción de células y terminan con la formación y maduración de una nueva matriz extracelular. Esta matriz, es la encargada de conectar los márgenes de la herida, aportando células, vascularización, y restaurando finalmente la zona. Superficialmente, las células epiteliales migran rápidamente desde los márgenes cubriendo el coágulo de fibrina en maduración.
La curación de la herida periodontal tras una cirugía a colgajo es un proceso más complejo que el que ocurre en la herida dérmica. En primer lugar, en su cicatrización participan varios tipos de tejidos distintos, que deben estar coordinados entre sí. Las dos partes de la herida poseen unas características completamente distintas, el colgajo de tejidos blandos se posiciona sobre un tejido duro, la raíz, con una superficie avascular y a veces contaminada con productos tóxicos y bacterias. Y todo este proceso debe realizarse en una situación transgingival, expuesta a un medio especialmente séptico como es la cavidad oral. Actualmente, nuestro modelo de curación periodontal se basa en la hipótesis de Melcher, quien propuso que la naturaleza de la unión que se establece entre el diente y los tejidos del periodonto depende del origen de las células (epitelio, conectivo gingival, hueso alveolar o ligamento periodontal) que repueblan la zona de la herida, y que las únicas que conseguirían la verdadera regeneración periodontal completa serían células provenientes del ligamento periodontal y células perivasculares óseas.
La forma de curación más habitual de la herida periodontal se caracteriza fundamentalmente por la epitelización de la cara interna del colgajo que contacta con la superficie radicular, formandose la denominada unión epitelial larga. Más apicalmente, la maduración del tejido conectivo reestablece la inserción conectiva, y en la porción más profunda de la herida es posible detectar cierta cantidad de recuperación de la arquitectura ósea y del ligamento periodontal.
Desde el punto de vista de la función y de la estructura morfológica de los tejidos formados en el proceso de la curación, podemos hablar de fenómenos de reparación o de regeneración. En la regeneración, la curación ocurre mediante la restitución integra de la función y arquitectura de los tejidos periodontales que se habían perdido. Sin embargo, en la reparación ocurre el emplazamiento de un tejido que no permite la restauración funcional ni morfológica original del periodonto, considerándose como una cicatriz no funcional. De esta manera, la unión epitelial larga se interpreta como reparación pues no hay restauración de la arquitectura tisular periodontal, sino un epitelio largo que funcionalmente actúa únicamente como sellado del medio interno. Otras posibilidades de reparación, aunque menos frecuentes en el ser humano, son la adhesión del tejido conectivo con reabsorción radicular, y la anquilosis radicular por crecimiento óseo y reabsorción radicular.
También se manejan en la bibliografía los términos de reinserción y nueva inserción. Se denomina reinserción a la unión entre dos partes de un tejido previamente separadas, bien debido a una herida periodontal o al proceso destructivo de la periodontitis. Ocurre cuando en una superficie radicular todavía persiste tejido viable del ligamento periodontal de manera que en la curación este tejido es capaz de unirse con las fibras periodontales del lado opuesto de la herida. Este fenómeno puede darse durante la curación de las zonas más profundas de la bolsa periodontal. Por el contrario, se habla de nueva inserción cuando esta reunión de tejidos (epitelio y/o conectivo) se produce en una zona de la superficie radicular, previamente afectada por la periodontitis, y sin restos viables de tejido periodontal.
Por lo tanto, la regeneración periodontal (RP) supondría una recuperación completa de los tejidos del periodonto en altura y función, es decir, la formación de hueso alveolar, una nueva inserción conectiva mediante fibras de colágeno funcionalmente orientadas sobre cemento de nueva formación. Sin embargo, cuando hablamos de regeneración periodontal solemos referirnos a una regeneración parcial (en altura) del periodonto. A nivel celular, la RP es un proceso complejo que requiere la coordinación entre la proliferación, diferenciación y desarrollo de varios tipos de células.
Regeneración ósea guiada mediante injertos de hueso autólogo laminados
Durante el desarrollo del diente las células madre periodontales se originan de las células del folículo dental, y son capaces de diferenciarse para formar cemento radicular, ligamento periodontal y hueso alveolar. Algunas de estas células madre permanecen en el ligamento periodontal después que el diente acabe su desarrollo. Durante la curación de la herida periodontal estas células madre junto con aquellas localizadas en la región perivascular del hueso alveolar, son estimuladas a proliferar, migrar dentro del defecto y diferenciarse para formar nuevos cementoblastos, fibroblastos del ligamento periodontal y osteoblastos. Todo este proceso debe realizarse perfectamente sincronizado para que resulte en un nuevo aparato de soporte periodontal.
La bibliografía demuestra que las posibilidades de RP son mayores en bolsas periodontales infraóseas, también denominados defectos verticales o intraóseos. Parece que la relación espacial que se establece entre la pared ósea del defecto y la superficie radicular es el factor fundamental para el éxito de la regeneración ya que permite, la estabilidad espacial de la zona de la herida durante el periodo de curación, y la proximidad de fuentes tisulares y vasculares de células madre.
Interpretación de Resultados
La RP implica la recuperación de la arquitectura tisular perdida, por lo tanto, la única manera de verificarla y cuantificarla con exactitud es mediante valoración histológica. Por razones éticas no es un sistema de medición que sea posible aplicar a nivel clínico. Una vez los estudios experimentales en animales y humanos han demostrado que una determinada técnica es capaz de conseguir regeneración, se aceptan otros medios para medir los resultados como la medición clínica, la radiografía intraoral o la reentrada quirúrgica.
La medición clínica utiliza el sondaje periodontal para registrar el nivel clínico de inserción, es decir la distancia entre la unión amelocementaria a la punta de la sonda periodontal introducida en el surco gingival. Es un parámetro frecuentemente utilizado, sin embargo, es una medición poco exacta ya que está influenciada por factores como la angulación, grosor y presión ejercida en la sonda, o el grado de inflamación de la encía. Aunque deseable, la ganancia en el nivel de inserción clínico no implica necesariamente nueva inserción ni regeneración periodontal. Recordemos que tanto la desinflamación tisular, como la formación de la unión epitelial larga, el reestablecimiento de la inserción conectiva, o el aumento del relleno óseo, también consiguen ganancias en el nivel de inserción clínico.
La reentrada quirúrgica es el único método clínico que valora con exactitud el relleno óseo, pero por motivos obvios no es posible usarla de forma rutinaria. Su alternativa es el sondaje óseo realizado con anestesia local, que ha mostrado una exactitud comparable a la reentrada quirúrgica. Pero tampoco la reentrada quirúrgica o el sondaje óseo aseguran que se haya producido verdadera RP; algunos estudios histológicos han mostrado que el nuevo hueso formado puede estar separado de la superficie radicular por una unión epitelial larga lo que implicaría reparación periodontal.
Por último, las radiografía estandarizadas dan una información cuantitativa del relleno óseo producido pero tampoco aportan información acerca de la naturaleza de la inserción entre el superficie radicular y el hueso neoformado. Como señaló Friedman en 1958, el incremento del grosor de las trabéculas que delimitan los espacios medulares y la deposición sobre estas de una capa ósea densa aparecerá en la radiografía postoperatoria como una regeneración coronal de hueso.
Por estas razones, y a pesar de la espectacularidad de las imágenes radiográficas que suelen emplearse para avalar la obtención de regeneración, debemos tener en cuenta que la técnica radiográfica es sensible a los cambios de densidad pero poco específica, por lo que su fiabilidad es menor que la medición clínica o la reentrada quirúrgica.
Terapias Regenerativas Periodontales
A lo largo de la historia se han realizado distintos enfoques para obtener RP, seguidamente se realiza una revisión de las técnicas quirúrgicas que se han empleado, subrayando la estrategia fisiológica en la que están basadas.
- Tratamiento Conservador (Desbridamiento): Estudios tempranos observaron que el relleno óseo era posible con tratamiento de raspado y alisado radicular y un seguimiento muy estricto de la higiene. Este tipo de técnicas están basadas en el principio de que una superficie radicular biocompatible y un control estricto de la higiene favorecen la curación.
Materiales Utilizados para la Regeneración Ósea Dental
Existen diversos materiales utilizados para la regeneración ósea dental, cada uno con sus propias características y aplicaciones. La elección del material adecuado dependerá del caso específico del paciente y de la evaluación del profesional.
Tipos de injertos:
- Autoinjertos: Estos injertos utilizan el hueso del propio paciente en otras zonas de la boca o de su cuerpo. De todos ellos, el gold standar o referencia sigue siendo el hueso autólogo, por ser el único osteogénico, osteoinductor y osteoconductor.
- Xenoinjertos: Se trata de un sustituto procedente de especies distintas al receptor. Se obtienen de la matriz ósea de animales o de minerales. Presenta una buena biocompatibilidad y capacidad de osteoconducción (para que las células del hueso se adhieran y proliferen). Es un biomaterial que consigue excelentes resultados, con una regeneración rápida.
- Aloinjertos: Provienen de tejido óseo de individuos de la misma especie. Se obtienen de bancos de tejidos especializados en preservación, transformación y distribución de tejidos óseos. De cadáver (homoinjertos).
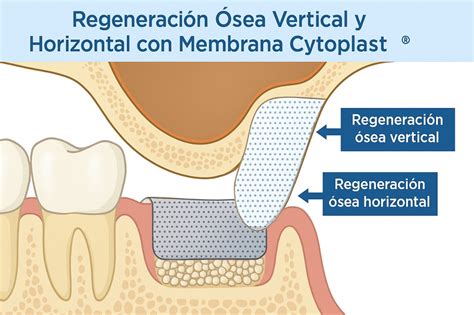
Técnicas de Regeneración Ósea
El objetivo del tratamiento periodontal regenerador es restituir el aparato periodontal perdido (es decir, la neoformación de cemento radicular, del ligamento periodontal, de hueso alveolar y de encía). Clínicamente el tratamiento periodontal regenerador deberá proporcionar una disminución de las profundidades de sondaje, una ganancia de inserción clínica y un relleno óseo radiográficamente apreciable. Las técnicas aplicadas deben servir en su conjunto para mejorar el pronóstico a largo plazo de dientes con el periodonto destruido y que son clave para la función masticatoria o para la estética.
Hoy día se considera demostrado que las técnicas como la regeneración tisular guiada, las proteínas de la matriz del esmalte, algunos materiales de sustitución ósea, los factores de crecimiento o diversas combinaciones de estos materiales promueven la regeneración periodontal y pueden mejorar el pronóstico a largo plazo de los dientes.
Principales técnicas:
- Regeneración Tisular Guiada (RTG): El principio de la «Guided tissue regeneration» o regeneración tisular guiada (RTG) se basa en aislar las células de desarrollo lento del ligamento periodontal y del hueso alveolar de las células del epitelio y del tejido conjuntivo circundante y en la estabilización del coágulo por medio de una barrera mecánica. Se ha demostrado que después de la aplicación de técnicas de RTG con membranas de politetrafluoretileno expandido (PTFE-e) se puede lograr la formación clara de una nueva inserción de tejido conjuntivo y hueso alveolar. El tratamiento con RTG y utilización de membranas de PTFE-e suele dar lugar a una ganancia de inserción y de hueso nuevo. Una complicación frecuente en la aplicación de membranas de PTFE-e no reabsorbibles es la exposición de la membrana. Existe el riesgo de traumatizar el tejido neoformado bajo la membrana y de afectar negativamente al resultado del tratamiento.
- Proteínas de la Matriz del Esmalte: El concepto biológico de las proteínas de la matriz del esmalte se basa en la asunción de que las proteínas que contiene la matriz del esmalte (principalmente la amelogenina) influyen de forma decisiva en la cementogénesis y en la cicatrización periodontal (liberando factores de crecimiento de los fibroblastos periodontales e impidiendo una proliferación epitelial). De acuerdo con los resultados de diversos estudios histológicos en humanos y en animales, la cirugía regeneradora con proteínas de la matriz del esmalte promueve la regeneración periodontal.
- Combinación de Varios Tratamientos: Un colapso del colgajo mucoperióstico podría limitar el espacio necesario para el proceso de regeneración y afectar negativamente al resultado del tratamiento. Para eludir estos inconvenientes se empezaron a combinar varios tratamientos. Los resultados de algunos estudios clínicos y preclínicos demostraron que la combinación de tratamientos ofrecía más ventajas que la instauración de un solo tratamiento en los defectos sin soporte (como los defectos amplios y supraalveolares o los defectos con ausencia de paredes óseas), en los que es probable que se produzca un colapso del colgajo mucoperióstico.
Conceptos para la aplicación de técnicas y materiales regeneradores: Lograr una buena regeneración de tejido en defectos óseos periodontales pasa por cumplir cuatro condiciones fundamentales:
- Eliminar las toxinas de la superficie radicular (mediante instrumentación mecánica).
- Crear el espacio suficiente para posibilitar la migración coronal de células progenitoras sobre la superficie radicular (por medio de materiales de relleno y/o membranas).
- Estabilizar la herida quirúrgica para proteger el coágulo de fibrina, de gran importancia para la regeneración (utilizando membranas o membranas y materiales de relleno, además de técnicas de sutura adecuadas).
- Cicatrización por primera intención mediante un cierre de la herida completo y sin tensiones (técnica de sutura adecuada).
Factores que Influyen en el Resultado Clínico
Para lograr resultados predecibles antes de iniciar cualquier tratamiento regenerador es imprescindible establecer de forma precisa la indicación tanto por lo que respecta al paciente como en relación con el defecto.
- El Paciente: Según los resultados de algunos estudios clínicos, el tabaquismo y una higiene oral deficiente van asociados a un resultado mucho peor del tratamiento periodontal regenerador. La infección residual periodontal constituye otro aspecto importante. Antes de las medidas terapéuticas de regeneración periodontal se debe instaurar siempre un tratamiento antiinfeccioso no quirúrgico de la periodontitis. En la selección del paciente se recomienda tener en cuenta factores como la diabetes mellitus, la limitación del campo de trabajo y la fortaleza psicológica del paciente.
- El Defecto: A pesar de que los defectos óseos poco profundos tienen la misma capacidad de regeneración que los defectos más profundos, se observaron ganancias de inserción mayores en los defectos cuya profundidad superaba los 3 mm. Por otro lado, cuantas más paredes óseas limiten el defecto, más se incrementará su capacidad de regeneración. Así, el pronóstico de los defectos óseos de tres paredes es más favorable que el de defectos con una o dos paredes. En tratamientos con membranas el grosor del tejido que cubre el defecto desempeña un papel importante. En algunos trabajos se demostró que un grosor del tejido inferior a 1 mm iba asociado a una mayor prevalencia de exposición de la membrana.
Alternativas a la Regeneración Ósea
En la última década han probado su utilidad diversas alternativas a las técnicas de regeneración ósea, como la colocación de implantes angulados, de implantes cortos o de implantes cigomáticos.
- Implantes Angulados: Los implantes angulados se colocan inclinados, de tal forma que queden anclados en zonas ricas en hueso y que esquiven los lugares donde no hay suficiente tejido óseo.
- Implantes Cortos: Los implantes cortos -menos de 8 milímetros de longitud- han demostrado en diversos estudios científicos una tasa de éxito similar a la de los implantes convencionales colocados en zonas injertadas. Esta alternativa supone un ahorro tanto en el tiempo del tratamiento como en el precio de los implantes.
- Implantes Cigomáticos: En el maxilar superior, los implantes cigomáticos -aquellos que se colocan en el hueso del pómulo- representan una opción de tratamiento excelente para desdentados totales con atrofia severa.
Preguntas Frecuentes
¿Cuánto tiempo lleva realizar un injerto dental?
Una sesión de menos de una hora, con anestesia local, suele ser suficiente para realizar un injerto óseo dental, que puede complementarse en ocasiones con sedación para hacer que la experiencia sea más satisfactoria.
¿Es normal la inflamación tras un injerto óseo dental?
Sí, la inflamación después un injerto dental es normal. Sin embargo, tomando algunas medidas como aplicar frío sobre la zona o dormir con dos almohadas, se puede reducir la hinchazón. También existen medicamentos específicos que consiguen reducir la duración de estos síntomas.
¿Puedo comer después de un injerto dental?
Sí, se puede comer después de haber sido sometido a un injerto dental. La única limitación es tomar una dieta blanda y fría durante las primeras horas tras la cirugía.
¿Duele mucho un injerto dental?
El paciente no tiene por qué sentir dolor durante la cirugía ni durante el posoperatorio inmediato gracias a la anestesia local. Únicamente notará las maniobras del doctor sobre su boca. La administración pautada de medicación analgésica ayuda a controlar las molestias o el dolor leve que pueda surgir en las horas y días posteriores a la intervención.
¿Se utilizan células madre?
Algunos estudios demuestran que la utilización de células madre procedentes de la pulpa dental es eficaz en la regeneración de hueso en injertos dentales.
Tabla Resumen de Materiales de Injerto Óseo
| Material de Injerto | Origen | Ventajas | Desventajas |
|---|---|---|---|
| Autoinjerto | Propio paciente | Osteogénico, osteoinductor, osteoconductor, biocompatible | Requiere sitio donante, morbilidad adicional |
| Xenoinjerto | Animal (bovino, porcino) | Buena biocompatibilidad, osteoconductor | Riesgo de transmisión de enfermedades (bajo), no osteogénico |
| Aloinjerto | Humano (de cadáver) | Osteoconductor | Riesgo inmunológico (bajo), no osteogénico |
| Materiales Sintéticos (Aloplásticos) | Sintético | Disponibilidad ilimitada, sin riesgo de transmisión de enfermedades | No osteogénico ni osteoinductor, encapsulación |
tags: #regeneracion #osea #periodontal