La periodontitis es una enfermedad inflamatoria crónica que afecta las estructuras de soporte de los dientes. Se asocia a la formación de biofilms subgingivales adheridos a las superficies dentarias, generando una respuesta inflamatoria crónica que no es capaz de detener el proceso infeccioso y cursa con destrucción progresiva del aparato de soporte de los dientes.
Sus características principales incluyen la pérdida de soporte del tejido periodontal, que se manifiesta por pérdida de inserción clínica (CAL), la pérdida de hueso alveolar evaluada radiográficamente, la presencia de bolsas periodontales y el sangrado gingival (Papapanou y cols. 2018). Aunque en la mayoría de los casos es prevenible y tratable, su falta de tratamiento puede provocar la pérdida de dientes, lo que puede ocasionar una alteración de la función masticatoria y de la estética, y ser una fuente de desigualdad social que deteriora considerablemente la calidad de vida de los pacientes que la padecen.
Además, esta enfermedad es un importante problema de salud pública debido a su elevada prevalencia, al ser la enfermedad inflamatoria crónica no contagiosa más común en los seres humanos. Su prevalencia en las formas más leves de periodontitis puede llegar al 50 % de la población adulta (Billings y cols. 2018), mientras que la periodontitis avanzada, según el estudio Global Burden of Disease 2010, es de alrededor del 11%, lo que da lugar a una proporción sustancial del edentulismo y la disfunción masticatoria, generando un impacto negativo en la salud general y originando importantes costes de atención odontológica (Tonetti y cols. 2017).
Además, las infecciones periodontales están asociadas con una variedad de enfermedades sistémicas, incluida la diabetes (Sanz y cols. 2018), las enfermedades cardiovasculares (Tonetti y cols. 2013; Sanz y cols. 2020), enfermedades reumatoides o enfermedades neurodegenerativas (Genco y Sanz 2020). Estos datos confirman la necesidad de disponer de protocolos de tratamiento de la periodontitis que sean eficaces y que estén basados en la evidencia científica.
En 2019, la Federación Europea de Periodoncia elaboró y aprobó una Guía de Práctica Clínica de Nivel S3 para el tratamiento de la periodontitis es sus estadios I, II y III, que posteriormente fue adaptada por distintos países, entre ellos España a través de la Sociedad Española de Periodoncia, para su completa implementación a nivel nacional.
El presente número de la revista Periodoncia Clínica tiene por objeto divulgar las principales recomendaciones de dicha Guía, tratando de ilustrar, a través de casos clínicos reales, los aspectos de más importancia y usabilidad del documento original.
Objetivos de la Guía de Práctica Clínica
Esta GPC tiene por objeto destacar la importancia y la necesidad de la evidencia científica en la toma de decisiones clínicas en el tratamiento de los pacientes con periodontitis en los estadios I a III. Por lo tanto, su principal objetivo es respaldar las recomendaciones basadas en la evidencia para las diferentes intervenciones utilizadas en las distintas etapas del tratamiento periodontal, basándose en la mejor evidencia disponible y/o en el acuerdo de los expertos.
El proceso de desarrollo de la GPC fue dirigido por un Comité Organizador y un grupo de consultores metodológicos designados por la EFP y coordinados por una especialista en metodología de guías médicas (Profa. Dra. Ina Kopp, I.K.). Como material de apoyo para la toma de decisiones, se realizaron 15 revisiones sistemáticas (Carra y cols. 2020; Dommisch y cols. 2020; Donos y cols. 2020; Figuero y cols. 2020; Herrera y cols. 2020; Jepsen y cols. 2020; Nibali y cols. 2020; Polak y cols. 2020; Ramseier y cols. 2020; Salvi y cols. 2020; Sanz-Sánchez y cols. 2020; Slot y cols. 2020; Suvan y cols. 2020; Teughels y cols. 2020; Trombelli y cols.
Durante la reunión de consenso que tuvo lugar en La Granja de San Ildefonso (Segovia), del 10 al 13 de noviembre de 2019, los expertos divididos en grupos de trabajo, con el apoyo de los especialistas en metodología, debatieron ampliamente el contenido de las revisiones sistemáticas y generaron borradores de textos de argumentaciones y recomendaciones, que posteriormente se presentaron, analizaron y sometieron a votación en el plenario de todos los delegados.
Durante estas sesiones plenarias, las discusiones y votaciones fueron supervisadas y facilitadas por los directores de los grupos de trabajo y la metodóloga independiente de la guía (I.K.). Las recomendaciones de esta guía de práctica clínica están basadas en las recomendaciones de la Asociación Alemana de Sociedades Médicas Científicas (AWMF), que tiene en cuenta no solo la calidad de la evidencia, que refleja el grado de certeza/incertidumbre de la evidencia y la solidez de los resultados de los estudios que avalan dicha evidencia, sino también el juicio de los participantes que define el grado de la recomendación, reflejado en el grado de acuerdo alcanzado por los participantes en los distintos grupos de trabajo y plasmado en el porcentaje del consenso alcanzado en el plenario.
De las diferentes opciones disponibles (comunicación, adopción, adaptación), SEPA optó por la adaptación, siguiendo el enfoque denominado Grade-Adolopment (Schunemann y cols. En el caso de España, el proceso de adaptación fue auspiciado por la Sociedad Española de Periodoncia, dirigido por los Dres. Mariano Sanz y David Herrera en la primavera de 2020, para cuya supervisión de los aspectos metodológicos se contactó y acordó con el Dr. Pablo Alonso Coello (Instituto para Excelencia Clínica y Sanitaria (INPECS)).
El problema: la evaluación del problema se hace de manera general para todas las recomendaciones, dado que el problema es la periodontitis en estadios I-III. Se considera que los condicionantes globales del problema son muy similares en el entorno español, como confirman recientes datos epidemiológicos (Carasol y cols.
Diagnóstico Periodontal
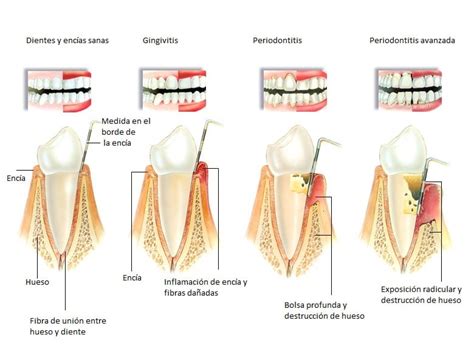
El diagnóstico periodontal se ha seguido de acuerdo con la clasificación definida en la reunión mundial (workshop) organizada en 2017 por la Federación Europea de Periodoncia y la Academia Americana de Periodoncia (Caton y cols. 2018; Chapple y cols. 2018; Jepsen y cols. 2018; Papapanou y cols.
Un caso de salud periodontal clínica se define por la ausencia de inflamación (medida como presencia de sangrado al sondaje (BOP) en menos del 10 % de sitios) y la ausencia de pérdida de inserción y ósea derivada de una periodontitis previa.
Un caso de periodontitis se define por la pérdida de soporte del tejido periodontal, que comúnmente se evalúa mediante la pérdida ósea radiográfica o la pérdida interproximal de la inserción clínica medida por sondaje.
Cada caso individual definido como periodontitis debe clasificarse de acuerdo a la gravedad de la enfermedad en el momento de la presentación, así como a la complejidad anticipada del manejo del caso, describiendo el estadio de la periodontitis (I, II, III o IV), o información complementaria sobre las características biológicas de la enfermedad, incluido un análisis basado en el historial de la tasa de progresión de la periodontitis o evaluación del riesgo de una mayor progresión que definirá el grado de la enfermedad (A, B, C).
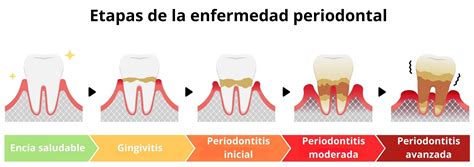
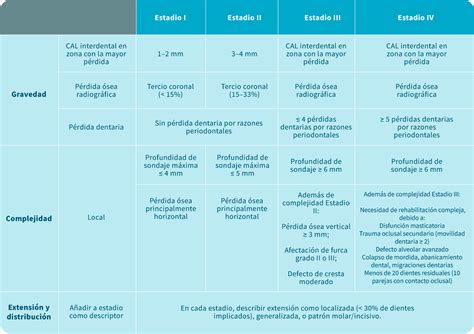

Los estadios deben ser la base del plan de tratamiento del paciente, basado en la evidencia científica ya que se basan en la gravedad de la enfermedad y la complejidad anticipada de su tratamiento. Sin embargo, el grado, al proporcionar información complementaria sobre los factores de riesgo del paciente y la tasa de progresión, debería ser la base para la planificación individual de la atención (Papapanou y cols. 2018; Tonetti y cols.
Higiene oral y mantenimiento periodontal
Fases de la Terapia Periodontal
- Primer paso: El primer paso en la terapia tiene como objetivo motivar y modificar el comportamiento del paciente con el objetivo de que consiga una eficaz remoción de su placa dental y un control de aquellos factores de riesgo con evidencia clara de influir en el inicio y progresión de la periodontitis.
- Segundo paso: El segundo paso de la terapéutica de la periodontitis (terapia causal) tiene como objetivo controlar (reducir/eliminar) la biopelícula subgingival y el cálculo (instrumentación subgingival).
- Reevaluación: La respuesta individual al segundo paso de la terapia debe evaluarse una vez que los tejidos periodontales hayan cicatrizado (revaluación periodontal). En dicha revaluación se debe evaluar si el tratamiento ha conseguido alcanzar los objetivos del tratamiento (ausencia de bolsas periodontales de >4 mm con sangrado al sondaje o bolsas periodontales profundas (≥6 mm)).
- Tercer paso y reevaluación: La respuesta individual al tercer paso de la terapia debe revaluarse (revaluación periodontal) e idealmente se deben lograr los objetivos del tratamiento periodontal antes detallados.
- Atención Periodontal de Apoyo: La atención periodontal de apoyo tiene como objetivo mantener la estabilidad periodontal en todos los pacientes tratados con periodontitis, combinando intervenciones preventivas y terapéuticas definidas en el primer y segundo paso de la terapéutica periodontal, dependiendo del estado gingival y periodontal de la dentición del paciente. Este paso debe realizarse a intervalos regulares de acuerdo con las necesidades del paciente y, en cualquiera de estas visitas de revisión, cualquier paciente puede necesitar un nuevo tratamiento si se detecta una enfermedad recurrente, y en estas situaciones, se debe restablecer un diagnóstico y un plan de tratamiento adecuados.
Numerosos trabajos de investigación han demostrado la importancia de la fase de mantenimiento periodontal, llegando a ser una parte fundamental en el tratamiento integral de las enfermedades periodontales. La Academia Americana de periodoncia, desde 1989, la ha denominado Terapia periodontal de Apoyo dada la necesidad de establecer medidas terapéuticas que se sumen a los esfuerzos de los pacientes, para mantener la salud periodontal a lo largo de la vida.
Algunos estudios han podido demostrar que los pacientes que no siguen el programa de mantenimiento, tienden a volver a sus niveles inferiores de higiene presentando signos de deterioro periodontal.
Mediante la tartrectomía, debe eliminarse el acúmulo de placa y cálculo supragingival. Posteriormente debe realizarse la instrumentación de las zonas que presenten signos de inflamación para eliminar la placa subgingival.
El control mecánico mediante instrumentos específicos para la higiene de los implantes es indispensable pero puede no ser suficiente para controlar la placa supragingival y mantener un implante en salud, ya que puede ser complicado por el diseño de las prótesis o por la colocación del implante. Actualmente existen cepillos especiales que permiten un mejor accesos a las prótesis y mejoran el control mecánico pero aún así, el abordaje mediante un control químico es fundamental.
El pulido consiste en un proceso de remoción de las tinciones, excepto para aquellas zonas en las que la dentina está expuesta. El pulido está totalmente contraindicado en zonas con caries, esmalte fino o cemento en dientes recién erupcionados, áreas desmineralizadas, en implantes o restauraciones.
La fluorización puede ayudar a evitar la aparición de hipersensibilidad dentinaria, debida a la exposición de las raíces de los dientes, que suelen presentar los pacientes periodontales.
Mantenimiento y Prevención de Recidivas
A pesar de realizar un correcto tratamiento periodontal y periimplantario, algunas localizaciones pueden sufrir pérdida progresiva de inserción periodontal debido al entorno multifactorial llegando a desencadenar nuevamente una progresión de la enfermedad, denominada recidiva periodontal.
Las recidivas son muy frecuentes en aquellos pacientes que no consiguen un correcto control del biofilm debido a una incorrecta técnica de higiene oral o falta de constancia en su realización. Para evitar dichas consecuencias y mejorar los parámetros clínicos y microbiológicos de la cavidad bucal, está justificado el uso de un antiséptico como tratamiento coadyuvante.
Entre los agentes antisépticos disponibles para evitar recidivas, existe evidencia de que la clorhexidina a baja concentración 0.05% y el cloruro de cetilpiridinio al 0.05% proporcionan excelentes resultados en esta fase de mantenimiento, incluso en pacientes no cumplidores. La clorhexidina a bajas concentraciones (0.05%) tiene efecto antiplaca (intra e inter grupo) y actividad antigingivitis (intra grupo), actúa directamente sobre la microbiota subgingival, reduciendo la carga microbiana total y la frecuencia de detección de P. gingivalis.
Importancia de la Atención Temprana
La periodontitis es de esos problemas bucodentales a los que muchos no suelen prestarle atención hasta que llegan a ser realmente molestos. Por eso, debes estar siempre atento al estado de tus encías y no quitar importancia ante la aparición de algunos síntomas.
Generalmente, la periodontitis no va acompañada de dolor, por lo que cuando empieces a manifestar algún signo como sangrado, retracción de las encías, halitosis o mal olor bucal, no dudes en acudir lo antes posible a tu periodoncista. Él te orientará sobre el tratamiento correcto de tus encías. En algunos pacientes, la gingivitis no tratada puede evolucionar a periodontitis o enfermedad periodontal.
La periodontitis está considerada como factor de riesgo de enfermedades como la diabetes, el cáncer, el infarto de miocardio o cerebral y el parto prematuro en embarazadas. La periodontitis o enfermedad periodontal supone un problema grave en nuestra salud dental y, en ocasiones, evoluciona lentamente y de forma casi imperceptible. Se trata de una enfermedad irreversible. Su tratamiento tiene gran eficacia en la reducción de las bolsas periodontales y del número de bacterias causantes.
Medidas Preventivas
El mejor tratamiento contra la periodontitis es prevenir su aparición o el avance de la enfermedad a los estadios de mayor gravedad. Mantener una adecuada higiene bucodental es una de las principales medidas preventivas, ya que las enfermedades periodontales tienen su origen en el crecimiento de placa bacteriana. Para comenzar con estas medidas, te recomendamos cepillar los dientes, como mínimo, 2 veces al día después de las comidas, usar hilo dental y enjuagues bucales.
El consumo habitual de tabaco aumenta la velocidad de progresión de la periodontitis, haciendo a las encías más propensas a ser atacadas por las bacterias de la placa.
Tratamiento Periodontal: Pasos Clave
- Estudio Periodontal Completo: Un estudio periodontal completo previo al tratamiento. Mediante el mismo, se evalúan una serie de parámetros que recogen cómo ha afectado la periodontitis a cada diente.
- Descontaminación Periodontal: Descontaminación periodontal, o raspado y alisado radicular. Mediante la ayuda de anestesia local, a través de la encía se elimina la placa bacteriana sobre los dientes y el cálculo subgingival (debajo de la encía) adherido a las raíces. Para ello, en la primera fase se emplean ultrasonidos y, posteriormente, se profundiza con unos instrumentos denominados curetas.
- Reevaluación: Transcurrido un mes o mes y medio, cuando los tejidos se han desinflamado tras la descontaminación, el periodoncista vuelve a evaluar el estado de tus dientes y encías. En los casos donde partimos de estadios menos avanzados de la enfermedad, tras la descontaminación periodontal se resolverán casi todas las bolsas periodontales.
- Cirugía Periodontal: Para aquellos pacientes que presenten una enfermedad periodontal más avanzada, será necesario continuar el tratamiento de eliminación de cálculo subgingival y bolsas periodontales profundas mediante la ayuda de la cirugía periodontal. Con ella, mediante una sencilla intervención, se accede al interior de la encía con el objetivo de eliminar el cálculo subgingival más profundo. También es posible recuperar parte del hueso de soporte de los dientes perdido mediante la cirugía de regeneración periodontal.
- Visitas de Mantenimiento: Visitas de mantenimiento para evaluar el estado periodontal del paciente y controlar su evolución.
Una vez controlada la enfermedad periodontal, para evitar que se reproduzca, es imprescindible acudir a la consulta para que el odontólogo/periodoncista o higienista revise las encías y realice la terapia periodontal de mantenimiento. Este tratamiento es una “puesta a punto” de las encías, donde se limpian los restos de placa bacteriana que existan sobre y debajo de la encía, con el objetivo de evitar que la enfermedad progrese. También tiene como objeto detectar zonas de riesgo y la aparición de otras enfermedades bucodentales.
“Es importantísimo que todas las personas tratadas de periodontitis acudan a todas sus visitas de mantenimiento”, afirma la Dra. Ana Echeverría, Máster en Periodoncia e Implantes (Universidad Complutense de Madrid) y que ha participado como ponente en una sesión del Congreso de la Periodoncia y la Salud Bucal. Esta falta de adherencia al tratamiento, según destaca la Sociedad Española de Periodoncia, puede acarrear importantes consecuencias negativas. “Al ser una enfermedad crónica, no cumplir con los requisitos necesarios para estabilizar y controlar la enfermedad terminará provocando una recaída”, indica la Dr.
Las variables que es necesario cubrir con el fin de mantener la estabilidad periodontal son cuatro: finalizar el tratamiento básico con el menor número de bolsas residuales, tener un buen control de placa bacteriana, ser no fumador y ser cumplidor. Partiendo de esta realidad, se considera que motivar al paciente es un elemento determinante para aumentar el cumplimiento de la terapia periodontal de mantenimiento. La adherencia al tratamiento es una dimensión multifactorial difícil de gestionar adecuadamente. La periodontitis es una enfermedad crónica, lo que significa que el abandono de las vistas de mantenimiento supone perder el equilibrio alcanzado y se deberá volver a empezar. La higiene dental en casa es fundamental.
tags: #terapia #de #soporte #periodontal