La enfermedad periodontal y la diabetes son enfermedades crónicas con una prevalencia cada vez mayor en todo el mundo. Se estima que alrededor del 90% de la población puede sufrir algún tipo de enfermedad infecciosa bucal, incluyendo caries y gingivitis, y hasta un 50% de los adultos (60% para los mayores de 65 años) sufre de periodontitis. Por ello, es oportuno revisar la evidencia científica sobre esta interacción, con el objeto de establecer implicaciones prácticas para todos los estamentos involucrados.
La diabetes es una enfermedad metabólica crónica que afecta la forma en que el cuerpo procesa la glucosa (azúcar). Se caracteriza por niveles elevados de azúcar en la sangre debido a la insuficiente producción de insulina por parte del páncreas o a la resistencia del cuerpo a la insulina que se produce. La diabetes puede tener varios efectos en la salud bucal debido a la alteración del sistema inmunológico y la capacidad del cuerpo para combatir infecciones. A continuación, se describen los tipos de diabetes:
- Diabetes tipo 1: También conocida como diabetes insulinodependiente, ocurre cuando el sistema inmunológico del cuerpo ataca y destruye las células productoras de insulina en el páncreas.
- Diabetes tipo 2: Es la forma más común de diabetes y generalmente se desarrolla en adultos, aunque también puede afectar a niños y adolescentes.
Efectos de la Diabetes en la Salud Bucal
La diabetes puede tener varios efectos en la salud bucal debido a la alteración del sistema inmunológico y la capacidad del cuerpo para combatir infecciones. Algunos de estos efectos incluyen:
- Enfermedades Periodontales: Las personas con diabetes tienen un mayor riesgo de desarrollar enfermedades periodontales, también conocidas como enfermedades de las encías.
- Gingivitis: La gingivitis es una inflamación de las encías que precede a la enfermedad periodontal.
- Xerostomía (boca seca): La diabetes puede reducir el flujo de saliva en la boca, lo que puede llevar a la sequedad bucal o xerostomía.
- Retraso en la cicatrización: Las personas con diabetes pueden experimentar un retraso en la cicatrización de heridas, incluidas las heridas en la boca después de procedimientos dentales.
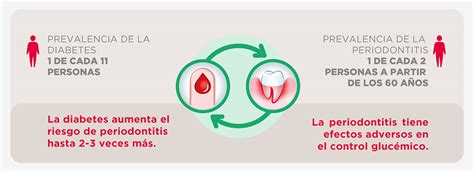
Relación Bidireccional entre Diabetes y Enfermedad Periodontal
La relación entre la diabetes y la enfermedad periodontal es profunda y bidireccional. La diabetes puede aumentar significativamente el riesgo de desarrollar problemas periodontales, mientras que la presencia de enfermedad periodontal puede dificultar el control de la diabetes.
Las personas con diabetes tienen un riesgo significativamente mayor de desarrollar enfermedad periodontal en comparación con aquellos sin diabetes. Esto se debe a:
- Respuesta inmunológica disminuida: La diabetes puede debilitar el sistema inmunológico, lo que dificulta que el cuerpo combata eficazmente las infecciones bacterianas en la boca.
- Fluctuaciones de azúcar en sangre: Los niveles elevados de azúcar en sangre proporcionan un ambiente propicio para el crecimiento de bacterias dañinas en la boca.
- Circulación sanguínea deficiente: La diabetes puede afectar la circulación sanguínea, lo que dificulta que los nutrientes y el oxígeno lleguen adecuadamente a los tejidos de las encías.
La enfermedad periodontal puede tener consecuencias significativas en la salud de los pacientes diabéticos, y esta relación bidireccional puede aumentar el riesgo de complicaciones tanto en la salud bucal como en el control de la diabetes. La inflamación crónica y la infección asociadas con la enfermedad periodontal pueden aumentar la resistencia a la insulina y afectar la capacidad del cuerpo para regular los niveles de azúcar en sangre.
La desregulación del pool periférico de citoquinas en DM1 y DM2 es considerado un factor central patogénico en diabetes. La literatura disponible no permite obtener evidencias del impacto de la diabetes en la microbiota periodontal, por lo que la presencia de DM1 o DM2 y el nivel de control de la glucemia no parecen tener un efecto significativo en la composición de la microbiota periodontal.
Los cambios sistémicos en el nivel de las citoquinas son fundamentales para la patogénesis de Diabetes Mellitus tipo 2 (DM2), estos cambios inmunes pueden suponer resistencias a la insulina y la apoptosis de los islotes de Langerhans (células Beta, productoras de insulina) que conducen a un déficit de insulina.
Complicaciones de la enfermedad periodontal en pacientes diabéticos
- Dificultades en el control de la diabetes: La enfermedad periodontal puede dificultar el control de la diabetes, especialmente en pacientes con diabetes tipo 2.
- Mayor riesgo de complicaciones diabéticas: La presencia de enfermedad periodontal no solo puede afectar el control de la diabetes, sino que también se ha relacionado con un mayor riesgo de desarrollar complicaciones diabéticas. Las personas con diabetes y enfermedad periodontal pueden tener un riesgo más alto de problemas de salud, como enfermedades cardiovasculares, neuropatía diabética y daño renal.
- Deterioro de la salud bucal: La enfermedad periodontal puede provocar un deterioro significativo de la salud bucal en pacientes diabéticos. A medida que la enfermedad avanza, puede provocar la destrucción del tejido que rodea los dientes, lo que puede conducir a la pérdida de dientes.
- Cicatrización lenta de heridas: Las personas con diabetes y enfermedad periodontal pueden experimentar una cicatrización más lenta de las heridas en la boca después de procedimientos dentales o cirugías periodontales.
Relación entre diabetes y enfermedad periodontal
Tratamiento y Manejo de la Periodontitis en Pacientes Diabéticos
El tratamiento de la periodontitis en pacientes diabéticos requiere un enfoque integral que aborde tanto la enfermedad periodontal como el control glucémico. Teniendo en cuenta que la mayoría de los pacientes con DM2 toman medicación adicional a la metformina, y que el raspado y alisado radicular puede mejorar el control metabólico hasta casi un 0,4%, este efecto puede ser comparado a los efectos de una medicación adicional a la metformina.
Control Glucémico: El control adecuado de los niveles de glucosa en sangre es fundamental para reducir el riesgo de complicaciones periodontales y mejorar la respuesta al tratamiento. La hemoglobina A1c (HbA1c) refleja los niveles de glucosa séricos, por lo que es un parámetro directo de medida para el control glucémico. El control de la HbA1c se ve negativamente afectado por la inflamación sistémica. Así, el tratamiento periodontal puede mejorar los parámetros metabólicos, midiendo HbA1c. En un metaanalisis de los estudios realizados hasta el momento, se ha obtenido una reducción media de 0,36% de los niveles de HbA1c en los grupos de tratamiento.
Tratamiento Periodontal No Quirúrgico: El raspado y alisado radicular (limpieza profunda) es el tratamiento inicial para eliminar la placa y el cálculo de las superficies dentales y reducir la inflamación de las encías. El tratamiento periodontal tiene por principal objetivo reducir la carga bacteriana a nivel subgingival (de la bolsa periodontal, que es la manifestación clínica de la enfermedad, junto con el sangrado) y posibilitar el mantenimiento de los niveles de inserción clínica (asociados a la estabilización de los niveles óseos) a largo plazo. Para ello, el tratamiento principal es el desbridamiento mecánico por medio del raspado y el alisado radicular. En casos de periodontitis avanzada puede ser necesario realizar ese desbridamiento dentro de una cirugía periodontal.
Antibióticos: En algunos casos, se pueden recetar antibióticos para controlar la infección bacteriana y reducir la inflamación. También hay que tener en consideración que aquellos casos en que el tratamiento periodontal va acompañado de la toma de antibióticos sistémicos, éstos pueden potencialmente enmascarar los efectos del raspado y alisado radicular en el control de HbA1c, porque también puede actuar contra fuentes no-orales de infección.
Cirugía Periodontal: En casos avanzados de periodontitis, puede ser necesaria la cirugía periodontal para acceder a las áreas profundas de las encías y reparar el daño óseo. Dentro de la terapia quirúrgica, existen diferentes tipos de materiales para corregir los defectos óseos. En el tratamiento de la periodontitis agresiva, algunos autores sugieren el uso de diferentes materiales de regeneración. Uno de ellos es el uso de membranas en la técnica de regeneración tisular guiada (RTG).
Mantenimiento Periodontal: Después del tratamiento activo, es fundamental seguir un programa de mantenimiento periodontal regular para prevenir la recurrencia de la enfermedad. Está claramente demostrado que el tratamiento periodontal debe ser continuado con una fase de mantenimiento periodontal (que incluyen el control de placa por parte del paciente y las revisiones y profilaxis periódicas por parte del profesional), que es fundamental para evitar la recidiva de la enfermedad, mantener estables los niveles de inserción y prevenir la pérdida adicional del tejido óseo de soporte y, eventualmente, de los dientes.
Tabla resumen del tratamiento periodontal en pacientes diabéticos
| Tratamiento | Descripción | Objetivo |
|---|---|---|
| Control Glucémico | Monitoreo y manejo de los niveles de glucosa en sangre | Reducir el riesgo de complicaciones periodontales |
| Raspado y Alisado Radicular | Limpieza profunda para eliminar placa y cálculo | Reducir la inflamación y controlar la infección |
| Antibióticos | Uso de antibióticos en casos de infección severa | Controlar la proliferación bacteriana |
| Cirugía Periodontal | Intervenciones quirúrgicas para reparar daño óseo | Restaurar la salud periodontal en casos avanzados |
| Mantenimiento Periodontal | Revisiones y limpiezas regulares | Prevenir la recurrencia de la enfermedad |
Prevención y Cuidados en el Hogar
Además del tratamiento profesional, los pacientes diabéticos pueden tomar medidas preventivas y proactivas en el hogar para mantener una buena salud bucal:
- Higiene bucal rigurosa: Cepillarse los dientes al menos dos veces al día con pasta dental con flúor y usar hilo dental diariamente.
- Control de la glucemia: Mantener los niveles de azúcar en sangre dentro de los rangos recomendados por el médico.
- Visitas regulares al dentista: Programar exámenes dentales regulares y limpiezas profesionales para detectar y tratar problemas dentales tempranamente.
- Dieta saludable: Seguir una dieta equilibrada y limitar el consumo de alimentos y bebidas azucaradas.
- Dejar de fumar: El tabaquismo puede aumentar el riesgo de enfermedad periodontal y dificultar la cicatrización.
tags: #tratamiento #de #periodontitis #en #diabeticos