Gran parte de las intervenciones en la cavidad oral provocan dolor por ser zonas ricas en terminaciones nerviosas libres y éstas transmiten dicho estímulo nociceptivo a las estructuras del Sistema Nervioso Central. Por este motivo, es necesaria la utilización de técnicas correctas de anestesia local y regional que consigan minimizar los impulsos dolorosos, permitiendo así realizar tratamientos indoloros y mermar el temor y la inquietud del paciente.
Para la mayoría de tratamientos dentales, es efectiva la utilización de técnicas anestésicas de tipo infiltrativo, consiguiendo el bloqueo efectivo del estímulo doloroso en todos los dientes de la arcada superior y del grupo incisivo, canino y premolar de la arcada inferior. El procedimiento consiste en depositar la solución anestésica en el fondo de vestíbulo, por encima del periostio y en un lugar cercano a la situación del ápice radicular, donde la conducción de impulsos de las terminaciones nerviosas se verán bloqueadas por la acción del anestésico, el cual habrá sido capaz de difundir a través de la cortical del hueso hasta alcanzar el ápice del diente.
Sin embargo, en la zona posterior de la mandíbula, donde se presenta una cortical más gruesa y, además, el nervio alveolar inferior discurre incluido en el grosor del cuerpo de la mandíbula, la técnica anestésica infiltrativa resulta controvertida. En estos casos, el bloqueo del Nervio Alveolar Inferior de tipo troncular se convierte en una maniobra aconsejable para una correcta praxis odontológica.
Fue a finales de noviembre de 1884 cuando William S. Halsted y Richard J. Hall consiguieron reportar el primer bloqueo nervioso de tipo troncular en la mandíbula, habiendo inyectado una solución de cocaína al 4% con epinefrina 1:50.000 en las vecindades del foramen mandibular. Desde entonces, la técnica que emplearon - técnica conocida como "clásica" o "convencional"- ha sido, y, sigue siendo ampliamente utilizada en nuestros días.
No obstante, otras técnicas y maniobras anestésicas de tipo troncular fueron descritas y propuestas por otros autores, quienes encontraban ciertos riesgos y deficiencias en la técnica convencional. Las más aceptadas en la actualidad son:
- La técnica directa clásica, descrita por Halsted.
- La técnica indirecta ó "1-2-3", descrita por Braun en 1905.
- La técnica de Gow-Gates descrita en 1973.
- La técnica de Akinosi a boca cerrada descrita en 1977.
La técnica anestésica convencional se basa en la localización "probable" de la língula a partir de una serie de referencias intra y extraorales para poder ubicar, así, la zona perilocal al foramen mandibular -la más próxima a la entrada del nervio alveolar inferior al canal mandibular- donde se depositará la solución anestésica.
Sin embargo, dada la variabilidad individual del foramen mandibular, a pesar de las referencias empleadas para localizar la zona de inoculación de la solución anestésica, el bloqueo puede fracasar o retardarse. Por ello, es importante disponer de métodos y técnicas que nos permitan determinar la ubicación del agujero mandibular de una forma "individualizada".
La localización precisa del canal mandibular, así como las particularidades morfológicas que le caracterizan, es otro de los aspectos importantes para la praxis odontológica: La descripción convencional de la mandíbula incluye, en la cara interna de la rama, el foramen mandibular, el cual está medialmente limitado por la língula. Por este orificio, de 6-8 mm de diámetro, penetran los vasos y nervios alveolares inferiores. A partir de él, el conducto mandibular se dirige oblicuamente en el espesor del hueso en dirección caudal y ventral, e incurvándose sigue paralelamente a un 1 cm, aproximadamente, de la base de la mandíbula hasta acercarse al foramen mentoniano y aquí se divide en dos ramas: una que sale al exterior por el mismo foramen y otra que continua hacia la línea media por el conducto incisivo.
El conducto mandibular, de 2-3 mm de diámetro, guarda el mismo tamaño en casi todo su trayecto. La altura del canal, respecto al borde mandibular, está descrito que varía con la edad: El canal se sitúa cerca del borde inferior en mandíbulas en neonatos. En la edad de trece años y en la adolescencia, el canal mandibular se sitúa más cerca del contacto con las piezas dentarias y a medida que van pasando los años se va situando cerca del borde superior de la rama inferior de la mandíbula en caso de reabsorción ósea.
A pesar de esta descripción anatómica clásica, los nuevos métodos de diagnóstico por la imagen revelan una gran variabilidad en el grosor y en la situación del canal respecto a la cortical, incluso evidenciando algunos casos en los que se presenta un canal bífido. Así, para ciertos procedimientos quirúrgicos (colocación de implantes, extracción de cordales incluidos, osteotomías sagitales de rama mandibular) es importante la localización y las características anatómicas del canal mandibular con el fin de evitar posibles lesiones del plexo vasculonervioso, ayudándonos de técnicas radiográficas convencionales o avanzadas.
Hueso Maxilar - Anatomía Humana en Odontología
Embriología y Osificación del Maxilar Superior
Desde el punto de vista embriológico, el proceso de formación y desarrollo de la cabeza es uno de los más complicados en comparación con otras estructuras, puesto que, se involucran diversos elementos y presenta huesos de origen membranoso, endocondral y mixto. La cabeza incluye dos partes anatómicas, embriológica y funcionalmente bien diferenciadas: la cara -o esplacnocráneo- y la cavidad craneana -o neurocráneo-.
El neurocráneo es el esqueleto que rodea las vesículas encefálicas, deriva principalmente de los somitos y del mesénquima encefálico, y a su vez se divide en dos partes: Desmocráneo y Condrocráneo.
El esplacnocráneo o cara propiamente dicha, se origina de los primeros arcos faríngeos o braquiales. Del mesodermo de cada arco faríngeo se diferencian cartílago y músculo, y después, para inervar estas estructuras, penetra en cada arco una rama nerviosa. En total hay cinco arcos faríngeos; el primer arco faríngeo se denomina arco mandibular porque va a dar lugar a la mandíbula.
Respecto a la osificación hay que volver a diferenciar el neurocráneo o cráneo del viscerocráneo o esqueleto facial. El límite de ambas regiones se sitúa en la raíz nasal, el borde superior de las órbitas y el meato auditivo externo.
El maxilar superior se desarrolla por completo tras el nacimiento por osificación intramembranosa. Debido a que no se produce sustitución de cartílago, el crecimiento se produce de dos formas:
- Por aposición de hueso a nivel de las suturas que conectan el maxilar con el cráneo y su base.
- Por remodelación superficial.
El patrón de crecimiento de la cara implica un crecimiento hacia fuera desde la parte inferior del cráneo. Las suturas que fijan posterosuperiormente el maxilar superior están situadas de forma idónea para permitir su recolocación en dirección antero-inferior. Al producirse este desplazamiento, el espacio que queda entre las suturas se va rellenando por proliferación ósea.
Es muy importante destacar que las superficies frontales del maxilar van remodelándose al tiempo que se da crecimiento en sentido anteroinferior y se va eliminando hueso de gran parte de su superficie anterior.
Vascularización e Inervación del Maxilar Superior
La vascularización del seno maxilar es suministrada principalmente por la AAPS, la AIO y la AEP. La mucosa oral, los tejidos periósticos, la membrana sinusal y, especialmente, la pared anterolateral del seno están vascularizados por estas dos primeras arterias en un doble círculo arterial.
En cuanto a la anastomosis de las arterias sinusales, Traxler y cols., encontraron una anastomosis intraósea entre la AAPS y la AIO en todos los especímenes examinados.
Se recomienda el uso de diagnóstico por imagen como parte imprescindible de la evaluación prequirúrgica y el plan de tratamiento para crestas severamente atróficas, con el fin de evitar el riesgo de sangrado severo. Se ha informado en la literatura actual que un riesgo de sangrado severo se puede dar cuando el diámetro del vaso es mayor a 2 mm. Cuanto mayor es el calibre, mayor es el riesgo de una hemorragia profusa.
Diversos autores obtienen que los diámetros máximos de la AAPS y la AIO pueden llegar a 2 y 2,7 mm, pero se da muy ocasionalmente. En la mayoría de los casos el calibre de la AAPS era inferior a 1 mm. Solo el 29% de los casos tenían canales >1 mm y, por lo tanto, tenían riesgo de sangrado. La mayoría no logran ser lo suficientemente grandes como para ser detectados por técnicas radiográficas.
En la inervación del maxilar superior hay que destacar el nervio palatino mayor y menor con gran cantidad de ramificaciones que discurren por todo el paladar. Los nervios palatinos mayores y menores junto con sus capilares entran en el paladar a través de los forámenes palatinos mayor y menor.
El trayecto que recorren los vasos y nervios se describe en sentido anterior, este paquete vasculonervioso se encuentra localizado desde 7 a 17 mm de la línea amelocementaria (LAC) de los premolares y molares maxilares.
Consideraciones Anatómicas en Cirugía Periodontal
La elevación de colgajos es parte fundamental de la cirugía periodontal, que tiene como objetivo adquirir una mejor visibilidad y acceso de la zona a tratar, ya que el tratamiento periodontal básico, basado principalmente en el raspado y alisado radicular no permite una total eliminación del cálculo subgingival. Estos colgajos también son empleados en el caso de la cirugía mucogingival para el recubrimiento de raíces, aumento en grosor o altura de tejido gingival y cirugías de regeneración entre otros.
Por ello resulta de suma importancia el conocimiento de las estructuras existentes en la cavidad oral, sus límites y relación con estructuras vecinas así como vasos y nervios que no deben de ser traumatizados durante el acto quirúrgico.
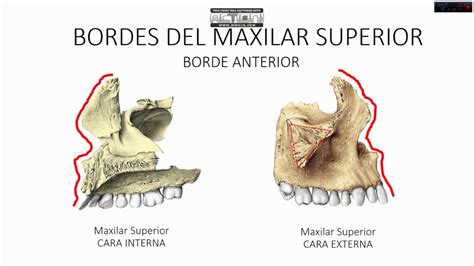
En el maxilar superior, en una visión lateral se aprecian: la apófisis frontal, agujero infraorbitario, espina nasal anterior, fosa canina, apófisis cigomática y tuberosidad maxilar, pasando a una visión medial se encuentran: la cresta nasal, el surco palatino mayor y el canal incisivo.
En la visión de la región palatina, en su parte más anterior tiene especial importancia conocer la ubicación del agujero incisivo por el que discurre el nervio nasopalatino y los agujeros: palatino mayor y palatinos menores en su parte más posterior. Este agujero palatino mayor es recorrido por la arteria palatina posterior con la que hay que tener un especial cuidado cuando estemos trabajando en una zona próxima a ella.
Dentro del maxilar superior es de gran interés la región del paladar, destacando la presencia de la arteria esfenopalatina y arteria palatina descendente que a su vez se ramifica en: arterias palatina mayor, la cual recorre el paladar en dirección anterior con ramificaciones y arteria palatina menor. Esta región también presenta un paquete vasculonervioso nasopalatino.
En la localización de los forámenes podemos encontrar variaciones pero generalmente suelen ser identificados apicales al tercer molar, donde tiene lugar la unión de la parte vertical y horizontal del hueso palatino.
El traumatismo del nervio palatino y su arteria conllevan la aparición de parestesia o anestesia de la zona además de un gran sangrado durante y después de la cirugía. Para aquellas situaciones se ha descrito un protocolo de actuación:
- Ejercer presión directa inmediata sobre la zona e inyectar un anestésico local con vasoconstrictor (la presión debe permanecer al menos 5 minutos).
- Suturar la región próxima al sangrado y al foramen con un par de puntos.
- Elevación de un colgajo a espesor total, y con él los vasos. Visualizar la arteria y pinzarla.
En la región anterior del maxilar, debemos destacar la aparición de la arteria labial superior, situada entre la membrana mucosa y el músculo orbicular de los labios, aunque es difícil ocasionar daño a esta arteria durante la elevación de un colgajo.