La periodontitis es una enfermedad crónica inflamatoria que resulta de una compleja infección polimicrobiana como resultado del desequilibrio entre la flora subgingival y las defensas del propio individuo. El 80% de la población tiene enfermedad periodontal crónica y otro 10% presenta la forma agresiva de la enfermedad, que destruye la encía y el hueso que rodea el diente hasta causar la pérdida dental.
En los últimos años, se ha observado una evolución significativa en el campo del tratamiento antimicrobiano en periodoncia. Las nuevas evidencias de la incapacidad del tratamiento mecánico y/o quirúrgico para eliminar toda la etiología bacteriana en algunas formas de enfermedad periodontal, así como la necesidad de sustituir una antibioterapia muy empírica por una científicamente fundamentada con base en datos de laboratorio, han motivado esta constante evolución. Esto va a permitir una selección cada vez más específica y mejor orientada del fármaco a utilizar.
Hoy en día disponemos ya de un arsenal considerable de fármacos de administración sistémica o local cuyo objetivo es eliminar las bacterias patógenas para el periodonto. En esta primera parte de nuestro trabajo vamos a centrarnos solamente en los antibióticos sistémicos, reservando los locales para otro trabajo posterior.
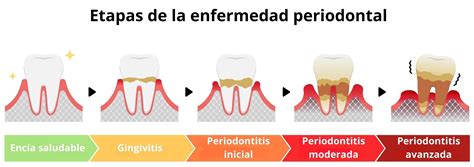
Etiología Multifactorial de la Enfermedad Periodontal
Hay en la literatura un gran número de estudios que demuestran una relación causa-efecto entre la periodontitis y distintos factores. Las conclusiones obtenidas nos dicen que la etiología es multifactorial. Factores tan inespecíficos como la raza (principalmente en personas de origen filipino o de raza negra), el sexo (más frecuente en los hombres) o la edad avanzada se añaden a otros más específicos como son el tabaco o la diabetes, constituyendo importantes marcadores de mayor riesgo de enfermedad periodontal más severa.
La misma relación está ya documentada con la presencia en la placa subgingival de bacterias como P. gingivalis, P. intermedia o F. nucleatum. Otras situaciones como son: un estatus socioeconómico o educacional bajo, el vivir en zonas rurales o tener una deficiente alimentación (falta de vit. A, B, C, D, calcio o proteínas) están siendo citadas también como factores etiológicos relevantes.
Nada sorprendente es la gran documentación que relaciona la gravedad y frecuencia de la enfermedad con la mala higiene bucal, tantas veces también asociada a la ausencia de cuidados dentales profesionales. Más recientemente, han surgido estudios que demuestran la existencia de una susceptibilidad genética en algunos pacientes que va a condicionar un mayor riesgo de que sufran de periodontitis (de inicio precoz). Es sobre este campo de la Genética que se investiga cada vez más y es ahí donde están probablemente los mayores desafíos para la Periodoncia y toda la Medicina en general.
Como conclusión, hoy en día podemos dividir los factores etiológicos más importantes en la enfermedad periodontal en tres grandes grupos:
- Factores Inespecíficos
- Factores Específicos
- Susceptibilidad Genética
Microbiología de la Enfermedad Periodontal
La búsqueda de agentes etiológicos para la enfermedad periodontal no es reciente, pues solo en los años 60 se estabilizó una relación causa-efecto entre la presencia de placa bacteriana y la presencia de enfermedad. No se valoraba la variabilidad de la composición de la placa entre distintos individuos y dentro del mismo individuo en diferentes lugares.
Diferentes estudios hechos en los años 70 han concluido de una forma general que las localizaciones con enfermedad periodontal activa tenían una microbiota especifica y diferente de las localizaciones sanas en el mismo individuo. Después de años de investigación tenemos hoy referenciadas algunas bacterias que presentan una gran relación con la aparición de la periodontitis, pudiendo considerarse como agentes etiológicos. Son ejemplos el A. actinomycetemcomitans y la P. gingivalis, así como las espiroquetas, estas últimas como las principales patógenas en la PUNA. Otras como el F. nucleatum, P. intermedia, B. forsythus, E. corrodens, P. micros, entre otras, necesitan de una mejor definición de su importancia en la patogénesis de la enfermedad, aunque su presencia en varias formas de periodontitis este confirmada.
La demostración de la capacidad que tienen algunas bacterias (A.a. y P.gingivalis) de invadir las células epiteliales asociada a las dificultades del punto de vista anatómico del tratamiento convencional han venido a confirmar los resultados de algunos estudios que demuestran la ineficacia del raspado y alisado radicular o incluso del tratamiento quirúrgico en eliminar estas bacterias.
Esto ha llevado a un intento de utilizar fármacos que alcanzasen concentración mínima inhibitoria a nivel del fluido crevicular, fondo de bolsas, tejido conectivo subgingival y otras zonas de la cavidad bucal (mucosa masticatoria, por ejemplo).
Antibióticos Sistémicos vs. Antibióticos Locales
La facilidad de acceder al lugar de la infección en el tratamiento de la enfermedad periodontal nos permite escoger como forma de administrar antibióticos no solo la vía sistémica sino también la aplicación local. Cada uno de los métodos tiene ventajas y desventajas específicas.
La utilización de la vía sistémica posibilita tratar múltiples bolsas simultáneamente y también alcanzar otros lugares de la cavidad bucal( dorso de lengua, mucosa bucal, pilares amigdalinos, etc) que pueden funcionar como reservorios de bacterias. Esta característica favorable tiene también desventajas como reacciones adversas más frecuentes (peligro de no utilización por parte del paciente) y un mayor riesgo de causar resistencias bacterianas, lo que se traduce por limitaciones a nivel de dosis y terapéutica a utilizar.
Los antibióticos administrados localmente permiten a su vez, alcanzar concentraciones dentro de la bolsa periodontal 10-100 veces superiores que las conseguidas con la vía sistémica y además con mucho menor riesgo de provocar reacciones adversas o resistencias bacterianas en otros lugares del organismo. Siendo así tenemos la posibilidad de usar fármacos de amplio espectro, cuya utilización sistémica no sería muy recomendable. Sin embargo, y cuando se comparó con la vía sistémica, las técnicas más eficaces de aplicación local de antibióticos dan más trabajo, son mas lentas y debido a su restringido campo de acción (bolsa) aumentan el riesgo de recidiva.
Analizando cuidadosamente los pros y los contras del uso de antibióticos en los tratamientos periodontales, la conclusión que se puede sacar es que solo se deben utilizar en situaciones de clara necesidad, independientemente de la vía escogida.
Tratamiento Periodontitis | Antibioticos
Antibióticos Sistémicos Comúnmente Utilizados
Tetraciclinas
Constituyen un grupo de agentes de amplio espectro eficaces contra muchas especies Gram-negativas, incluyendo también bacterias periodontopatógenas como A. actinomycetemcomitans. Actúan por inhibición de la síntesis proteica, siendo entonces primariamente bacteriostáticas. La doxiciclina y la minociclina son, hoy en día, las más usadas en periodoncia.
Las tetraciclinas tienen un alto porcentaje de absorción cuando se administran por vía oral, gran unión a las proteínas plasmáticas y elevada liposolubilidad. Su semivida permite administraciones 1-2 veces al día y las concentraciones alcanzadas en el fluido gingival son 2-4 veces superiores a las séricas.
Provocan con alguna frecuencia reacciones adversas como intolerancia gastrointestinal, diarreas, náuseas y pueden inducir la aparición de resistencias bacterianas y sobre infecciones por Candida o enterobacterias durante el tratamiento. Se encuentran descritas resistencias a la tetraciclina para varios géneros de anaerobios como Prevotella, Fusobacterium, Porphyromonas, y en algunos pacientes para A.a., debido al consumo regular del antibiótico.
No debe ser administrada en pacientes embarazadas, ni conjuntamente con leche, sus derivados y/o antiácidos. Las tetraciclinas tienen, además de la actividad antibacteriana, otras propiedades que aumentan los beneficios de su utilización: acción antiinflamatoria, inhibición de la colagenasa y de la reabsorción del hueso, capacidad de promover la unión de los fibroblastos a la superficie del diente y capacidad de unirse a los dientes siendo liberadas lentamente durante algún tiempo.
Metronidazol
Fármaco bactericida (del grupo de los nitroimidazoles) que actúa al nivel de la síntesis de DNA, a través del grupo nitro reducido por ferredoxinas y por otros compuestos bacterianos. Presenta en consecuencia una toxicidad selectiva con relación a bacterias anaerobias estrictas (P. gingivalis, P. intermedia, F. nucleatum, Bacteroides) y protozoos, pero no es activo contra organismos aeróbicos o facultativos (A. actinomycetemcomitans, E. corrodens).
Hay sin embargo estudios que hablan de la existencia de algunos bacilos Gram-negativos anaerobios (especialmente de P. melanogénica y cepas de P. micros) resistentes a los nitroimidazoles. Administrado normalmente en 3 tomas diarias (cada 6-8 horas) presenta generalmente buena tolerancia, pudiendo surgir náuseas, vómitos o diarreas. No induce la aparición de resistencias bacterianas durante el tratamiento, debiendo evitarse su uso en pacientes embarazadas.
Lindhe y col. demostraron que el metronidazol administrado por vía sistémica conseguía disminuir o eliminar los signos clínicos de enfermedad periodontal, siendo activo sobre espiroquetas y bastones móviles (conclusiones confirmadas por estudios posteriores de otros autores). Verificaron también que la disminución de los niveles de espiroquetas se mantenía mucho tiempo después de la permanencia del fármaco en el organismo.
Sin embargo, y después del tratamiento con metronidazol, hay algunas bacterias (P. gingivalis, P. intermedia, Espiroquetas, F. nucleatum) con tendencia a la recidiva, lo que probablemente se debe a una incompleta limpieza o rápida recolonización de los lugares tratados. Es también curioso verificar que a pesar de la toxicidad selectiva sobre anaerobios, una terapéutica con metronidazol sistémico en dosis de 200mg/día/ 10 días obtuvo disminución de A.a. en pacientes con Periodontitis juvenil localizada (probablemente debido al metabolito hidroxil). Clínicamente hubo disminución de profundidades de sondaje y del índice gingival. En este mismo estudio, los resultados obtenidos con la tetraciclina fueron peores que con el metronidazol.
La administración de metronidazol puede también reducir el número de dientes con necesidad de cirugía periodontal. Parece ser conclusión generalizada que este fármaco es más eficaz en pacientes que tengan altas proporciones de espiroquetas. Algunos estudios sugieren que la mejor manera de usar el metronidazol es en tratamiento combinado con raspado y alisado radicular. En casos de periodontitis rápidamente progresiva, el tratamiento complementado con este antibiótico parece mejorar la cicatrización por un periodo hasta 6 meses, cuando se comparó con el raspado y alisado solo.
Amoxicilina + Ácido Clavulánico
Tiene un amplio espectro de acción que incluye la gran mayoría de las bacterias anaerobias estrictas, incluyendo también las productoras de betalactamasas. Sus características farmacológicas permiten la administración cada 8-12 horas y una buena penetración en los tejidos y fluidos gingivales. Tiene una acción bactericida y normalmente no provoca reacciones adversas.
Amoxicilina y Metronidazol son los 2 antibióticos de elección que actúan de forma sinérgica y cubren ampliamente el espectro de las bacterias periodontopatógenas.

Consideraciones Adicionales
La búsqueda de los microorganismos causantes de las enfermedades periodontales ha sido motivo de estudio durante los últimos 100 años. Se considera que existen más de 700 especies bacterianas en la microbiota oral.
Algunas de ellas se encuentran en los biofilms dentales y otras están presentes en las superficies de los tejidos blandos que sustentan a los dientes o en ambos tipos de tejidos. Así, las poblaciones microbianas implicadas en la enfermedad periodontal se reconocen como altamente complejas, variables y todavía no completamente identificadas aunque se considera que hay organismos clave reconocidos como responsables de la progresión de la enfermedad periodontal.
Diferentes autores consideran que las bacterias más frecuentemente aisladas como causantes de enfermedad periodontal son anaerobios del tipo: Actinobacillus actinomycetemcomitans, Porphyromonas gingivalis/endontalis, Prevotella intermedia, Eikenella corrodens, Fusobacterium nucleatum, Peptostretococcus micros, Streptococcus constellatus, S. intermedius, S. mitis/oralis, Staphylococcus aureus, candidas entre otras.
Existen diversos métodos para identificación de poblaciones microbianas presentes en pacientes con enfermedad periodontal o con posibilidad de enfermedad futura. Dichos métodos se basan en la utilización de técnicas directas, las cuales ponen de manifiesto el agente causal, o técnicas indirectas, que se basan en poner de manifiesto la respuesta inmune específica que se desencadena como consecuencia.
Actualmente en la clínica dental es posible tomar muestras de la placa bacteriana del paciente y enviarlas para realizar un estudio microbiológico mediante cultivo, PCR y antibiograma y así identificar de forma precisa las bacterias presentes e indicar de forma individualizada y personalizada la mejor antibioticoterapia para el paciente.
En caso de no realizar antibiograma, la bibliografía indica como antibioticoterapia de elección para periodontitis agresivas o severas la toma de AMOXICILINA 500MG y METRONIDAZOL 500MG cada 8h durante 10 días, y siempre realizando de forma concominante un tratamiento local que elimine el sarro supra y subgingival del paciente. Así combatimos de forma sistémica y localizada la infección.
Cabe destacar el efecto antabús del metronidazol con el alcohol y es necesario alertar a los pacientes. Por otro lado, la forma farmacéutica actual de metronidazol en las farmacias es de 250mg y no de 500mg, así que los pacientes deberán tomar 2 comprimidos de metronidazol y 1 comprimido de amoxicilina, siempre con receta médica y supervisión del médico o dentista. Puede ser necesario administrar protector gástrico, y es necesario tener en mente que no se puede administrar en embarazadas, y puede haber interacciones con el disulfiram y la warfarina.
El Uso Racional de Antibióticos en Procesos Dentales
Las infecciones orales odontogénicas u odontógenas (IO) son las que afectan a las estructuras que forman el diente y el periodonto; son habitualmente locales y circunscritas, pero ocasionalmente, pueden propagarse a los tejidos profundos o más raramente, diseminarse hasta órganos más lejanos. La mayoría de las IO se pueden prevenir -en gran medida- actuando sobre los principales factores de riesgo, con una higiene oral adecuada y evitando el tabaco.
También se puede intervenir preventivamente sobre otros factores como la dieta (p.ej. evitando los azúcares o los depósitos interdentales favorecidos por la dieta blanda o utilizando chicles con xilitol). Hay que tener en cuenta que algunos fármacos pueden reducir la calidad y cantidad de la saliva (anticolinérgicos, antidepresivos, etc.), alterar la mucosa gingival facilitando la enfermedad periodontal (corticoesteroides, AINE, etc.); o incluso, causar efectos adversos graves en caso de extracciones dentales o técnicas invasivas (p.ej.
El uso de antibióticos (sobre todo los de amplio espectro) puede favorecer la selección de microorganismos resistentes; y su prescripción en IO en ausencia de un diagnóstico definitivo, podría retrasar el tratamiento correcto del proceso y empeorar su evolución. El Plan Nacional de Resistencia a los Antibióticos (PRAN) 2022-2024 contempla entre sus objetivos el desarrollo de un decálogo de buenas prácticas para la prescripción de antibióticos en odontología.
No todas las IO requieren tratamiento antimicrobiano: en personas sanas la utilización de antimicrobianos para la prevención de infecciones dentales, los efectos perjudiciales pueden superar a los beneficios. En casos de prevención de endocarditis bacteriana es importante la buena higiene oral, restringiéndose el uso de antibióticos en pacientes con alto riesgo.
Siempre que se pueda hay que realizar cultivo y antibiograma. En casos de sialoadenitis bacteriana aguda los antibióticos de elección son amoxicilina/ácido clavulánico o cefalexina. Los antibióticos no están indicados en caries, pulpitis o absceso periapical agudo localizado.
El tratamiento de elección para candidiasis es el miconazol. Por otro lado, la infección por herpes se resuelve tras 5 días sin tratamiento, si es necesario y no hay contraindicaciones, se recomienda tratamiento sintomático (ibuprofeno o paracetamol). No se recomienda la administración rutinaria de antivirales tópicos ya que no ha demostrado reducción del dolor, ni duración de las lesiones.
El uso de antibióticos no está indicado en gingivitis simple o por placa, periodontitis crónica, absceso periodontal sin manifestaciones sistémicas, pericoronaritis sin afectación regional o sistémica y periimplantitis.
Antibióticos y Biopelículas
La enfermedad periodontal es causada por complejos bacterianos subgingivales organizados en una biopelícula, que genera beneficios ecológicos y metabólicos a los microorganismos que residen en ella. Las bacterias organizadas en biopelículas presentan una estructura que las hace fuertes frente a los mecanismos de defensa del huésped.
Las bacterias de la placa dental pueden ser hasta 1.000 veces más resistentes a los antibióticos que esas mismas bacterias crecidas en medio líquido. Respecto al uso específico de los antibióticos, se ha visto que en las zonas más profundas de la placa bacteriana oral, pequeñas subpoblaciones de bacterias pueden entrar en un estado latente, en el que son resistentes a condiciones extremas, como el tratamiento químico o la actividad de los antibióticos.
Por eso, el tratamiento y el control de la enfermedad periodontal implica la rotura previa del biofilm enfermo por medio de un curetaje subgingival. En ningún caso se recomienda en enfermedades periodontales graves, que son las que se suelen tratar con antibióticos, prescribir la antibioticoterapia sin previamente haber roto el biofilm mediante una limpieza dental profunda.
El uso de antibióticos sistémicos por vía oral se limitará al tratamiento de las formas de periodontitis rápidas o que no responden al tratamiento mecánico convencional. Es imperativo ser conscientes, a la hora de recurrir a este tipo de medicamentos, que existe la posibilidad de fomentar organismos resistentes si se prescriben injustificadamente o si como paciente no acudes previamente a un periodoncista para consultar su necesidad.
La administración sistémica de antibióticos puede ser considerada para los pacientes con cuadros periodontales agudos, con infecciones periodontales agresivas, y para aquellos que no responden muy bien a la terapia periodontal convencional.
Tabla: Microorganismos Detectados en Placa Subgingival
| Microorganismo | Porcentaje de detección |
|---|---|
| Porphyromonas gingivalis | Variable |
| Prevotella intermedia | Variable |
| Tannerella forsythia | Variable |
| Aggregatibacter actinomycetemcomitans | Variable |
| Fusobacterium nucleatum | Variable |
Nota: Los porcentajes de detección varían según el estudio y la población analizada.
tags: #antibioticos #para #periodontitis