El profesional de la medicina se enfrenta a una serie de problemas, especialmente en el ámbito ambulatorio, a la hora de utilizar los antibióticos para tratar de una forma racional las enfermedades infecciosas de la cavidad oral. Estas dificultades surgen por las características propias de estos procesos y de las peculiaridades de la zona anatómica en que se establecen. La mayoría de las infecciones de la cavidad bucal son inespecíficas, polimicrobianas y mixtas. Por todo lo expuesto, a nivel ambulatorio se deben emplear casi obligatoriamente tratamientos antibióticos empíricos.
La cavidad bucal es la residencia de un gran número y variedad de microorganismos, variando su composición de una zona a otra en virtud, sobre todo, de sus requerimientos de oxígeno. El huésped humano mantiene un equilibrio con los microorganismos que componen la flora bucal; dichos gérmenes establecen entre sí y con el huésped sano relaciones de comensalismo, simbiosis o sinergismo. Hasta los años 70 prevaleció el concepto de infección monomicrobiana creyéndose que estreptococos y estafilococos eran las únicas bacterias causales.
Microorganismos Causantes de Infecciones Odontogénicas
Las infecciones odontogénicas generalmente son de origen polimicrobiano a partir de la flora habitual de la cavidad oral y en general solo precisan tratamiento local (antisepsia, drenaje, desbridamiento) combinado con una adecuada analgesia. La antibioterapia debe reservarse para cuando existen signos de propagación de la infección, siendo de elección la amoxicilina. Siempre se debe recomendar una buena higiene bucal, base de la prevención. Las infecciones que requieran tratamiento antibiótico deben ser revaloradas a las 48-72 horas ya que la progresión de la infección en el niño puede ser muy rápida.
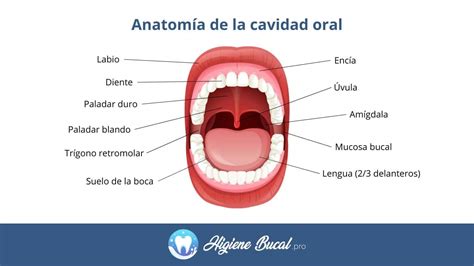
Anatomía de la cavidad oral y sus estructuras.
La cavidad bucal forma un complejo ecosistema compuesto por más de 500 especies bacterianas; Streptococcus, Peptostreptococcus, Veillonella, Lactobacillus, Corynebacterium y Actinomyces representan más del 80% de toda la flora. Es indispensable la anamnesis, exploración y observación de cada proceso odontogénico, así como identificar los antecedentes previos que puedan modificar nuestra conducta terapéutica y profiláctica.
La prevalencia de infección odontogénica es muy elevada en adultos: hasta un 90% presenta caries, un 50% gingivitis y un 30% periodontitis. Las infecciones odontogénicas incluyen la caries, la pulpitis, el absceso periapical, la gingivitis, la periodontitis, la pericoronitis, la coronaritis, la osteítis y la infección de los espacios aponeuróticos.
Casi el 95% de las infecciones de cabeza y cuello son de etiología mixta, aunque en un tercio de los cultivos solo se aislan anaerobios, lo que indica que son infecciones secuenciales. La capacidad tóxica de las bacterias anaerobias comienza a bloquear la respuesta del huésped por acción de las toxinas con marcada disminución de la quimiotaxis, opsonización y fagocitosis. A ello se une la acción de los enzimas proteolíticos y de las betalactamasas.
De este modo, en el ámbito de tratamiento clínico empírico debemos asumir que las infecciones de cabeza y cuello predominantemente celulíticas están causadas preferentemente por aerobios con predominio estreptococo, y las caracterizadas por procesos localizados abscesificados por anaerobios. Esta separación es en muchos casos más teórica que real y no solo esta relacionada con el propio fármaco sino con otros factores.
1 - La importancia de tu salud bucal.
Tipos de Infecciones Odontogénicas y Microorganismos Asociados
El objetivo principal de este texto es la infección dentoalveolar (pulpitis, infección periapical, flemón/absceso dental) y la enfermedad periodontal.
Tabla de Microorganismos Causantes
| Entidad | Frecuentes | Menos frecuentes |
|---|---|---|
| Caries | Streptococcus del grupo mutans (S. mutans, S. sobrinus) | Lactobacillus spp, Rothia mucilaginosa y Veionella parvula |
| Infección dentoalveolar: pulpitis, infección periapical, flemón/celulitis/absceso | Aerobios: Streptococcus spp, Streptococcus grupo viridans, Eikenella corrodens Anaerobios: Peptostreptococcus spp, Prevotella spp, Fusobacterium spp, Porphyromonas spp, Bacteroides spp | Aerobios: Staphylococcus spp, Corynebacterium spp, Campylobacter, Neisseria spp, Actinomyces spp, Lactobacillus spp Anaerobios: otros |
| Enfermedad periodontal | Porphyromonas gingivallis, Aggregatibacter Actinomycetemcomitans, Tannerella forsythia, Spirochetas, Prevotella intermedia | Campylobacter rectus, Peptostreptococcus micros, Fusobacterium nucleatum, Selenomonas noxia, Eikenella corrodens |
| Angina de Ludwig | Habitualmente polimicrobiana, Streptococcus viridans, Peptostreptococcus spp | Otros: Fusobacterium nucleatum, Bacteroides pigmentados: Prevotella melaninogenica, Actinomyces spp. |
Antibióticos Comúnmente Utilizados
A continuación, se describen algunos de los antibióticos más utilizados en odontología:
- Penicilinas: Interfieren la síntesis de la pared bacteriana. Tienen un espectro idéntico al de la penicilina G.
- Amoxicilina: En la celulitis leve-moderada el tratamiento de elección es la asociación de amoxicilina y ácido clavulánico, y en las moderado-severas la asociación de amoxicilina-ácido clavulánico y clindamicina. La dosis recomendada de amoxicilina/ácido clavulánico en pacientes adultos con infecciones orofaciales leve-moderadas es de 500/125 o de 875/125 mg cada 8 horas. En pacientes pediátricos la dosis es de 20-40 mg/kg./día repartidos en 3 tomas.
- Clindamicina: Penetra en los tejidos orales y también es activa frente a los anaerobios penicilin-resistentes. La dosis recomendada de clindamicina en pacientes adultos con infecciones orofaciales de carácter leve-moderado es de 300 mg cada 8 horas, ya que a dicha dosis se obtienen concentraciones bactericidas a nivel del líquido gingival.
- Eritromicina: A concentraciones habituales son bacteriostáticos pero a concentraciones tisulares altas pueden ser bactericidas. La dosis es de 500 mg cada 6 horas en adultos y de 30-50 mg/Kg./día en niños repartidos cada 6 horas. El papel de la eritromicina como alterativa a la penicilina en pacientes alérgicos a éstas es controvertido porque muchos microorganismos anaerobios son resistentes a la eritromicina, incluyendo una cierta proporción de anaerobios productores de ß-lactamasas.
- Azitromicina: Solo tres días de tratamiento a dosis de 500 mg /día en una sola toma consiguen resultados similares a los obtenidos en 7-10 días con otros macrólidos y betalactámicos. Su eficacia clínica en infecciones odontógenas es significativamente mayor que espiramicina.
- Tetraciclinas: Son efectivas frente a múltiples anaerobios, tanto bacilos anaerobios Gram - como anaerobios productores de ß-lactamasas. De entre ellas la doxiciclina es la de elección, la dosis es de 200 mg/día el primer día y 100 mg/ día los siguientes. En general presenta buena tolerancia.
Tratamiento de periodoncia.
Consideraciones Especiales
- Embarazo y lactancia: No prescribir tetraciclinas, cloranfenicol, eritromicina en estolato, así como las sulfamidas durante el tercer trimestre, o bien el metronidazol en el primer trimestre.
- Infecciones graves: En la celulitis graves el paciente se ingresará y el tratamiento se hará con vía endovenosa, siendo múltiples las pautas terapéuticas empleadas. Amoxicilina y ácido clavulánico 2 gramos I.V. cada 8 horas asociado a Clindamicina 600 mg/cada 8 horas. Debiendo tener la precaución de diluirlo en 100 c.c.
Tratamiento de Abscesos
En la fase de absceso, el tratamiento es quirúrgico principalmente, asociado al farmacológico. El antibiótico administrado dependerá de la sensibilidad del microorganismo, de las características del paciente y de las posibles alergias. El tratamiento es fundamentalmente quirúrgico y consiste en el drenaje y desbridamiento del absceso para liberar el pus, evitar la creación de zonas que cronifiquen y oxigenar el medio. Diariamente se revisa mediante la palpación para valorar la fluctuación y decidir el momento de actuar. Tras este tratamiento el paciente notará una evidente mejora clínica. Luego ya se procederá al tratamiento odontológico o la exodoncia del diente que haya producido el absceso.
Profilaxis Antibiótica
La antibioterapia debe reservarse para cuando existen signos de propagación de la infección, siendo de elección la amoxicilina. Siempre se debe recomendar una buena higiene bucal, base de la prevención.
La administración de antibióticos no suele ser la medida más importante ni tampoco la única en el tratamiento de las infecciones odontogénicas. En el caso de los abscesos, por ejemplo, el drenaje quirúrgico es el tratamiento de elección y el tratamiento antibiótico sólo cumple una función complementaria.
Resistencia Antibiótica
En los últimos años ha aumentado el número de microorganismos de la cavidad bucal resistentes a los antibióticos, en parte debido a la mala indicación y al bajo cumplimiento terapéutico de los pacientes por lo que respecta a la dosis y la duración. Especialmente en la periodontitis, los niveles de resistencia son elevados para muchas de las especies productoras de infección odontogénica, y debido a las diferencias nacionales e incluso regionales, es imprescindible conocer cuáles son los gérmenes más frecuentes y cuál es su resistencia a cada antibiótico en nuestro ámbito.
Mecanismos de resistencia antibiótica en bacterias.
tags: #antibioticos #utilizados #en #odontologia