El maxilar inferior (o mandíbula) es uno de los huesos de la cara, plano, impar, central y simétrico, en forma de herradura. Está situado en la parte inferior y anterior de la cara, constituyendo por sí solo la mandíbula. Presenta un cuerpo horizontal y dos ramas ascendentes verticales, situadas a ambos lados del cuerpo.
En este artículo, exploraremos la anatomía del maxilar inferior, su relación con la vía aérea superior, las malformaciones craneofaciales asociadas y los métodos de estudio y tratamientos propuestos en la actualidad.
Anatomía del Maxilar Inferior
El maxilar inferior presenta un borde superior o alveolar (reborde alveolar), con orificios por donde nacen las raíces dentarias. En su parte media presenta la sínfisis mentoniana, línea de unión de las dos hemimandíbulas o hemiarcadas, que se osifica en el primer o segundo año de vida. A lo largo de esta línea hay varias crestas de osificación que constituyen la protuberancia mentoniana.
A la altura del segundo premolar de cada lado se encuentran los orificios mentonianos, punto de entrada de vasos y nervios. En su cara externa presenta un surco denominado línea oblicua externa. Parten de las extremidades posteriores del cuerpo hacia la zona superior, formando un ángulo de unos 15º, denominado ángulo mandibular o gonion. Cada rama, en su parte superior, presenta dos procesos, uno anterior denominado apófisis coronoides, que sirve de inserción para el músculo temporal y otro posterior denominado cóndilo mandibular. Entre ambos está la escotadura mandibular.
Es importante conocer las relaciones de la mandíbula con la vía aérea superior, pues permite comprender la directa relación de esta última con la vía aérea superior. En él observaremos el músculo geniogloso, importante músculo lingual insertado en las apófisis geni, estableciendo una relación directa entre posición mandibular y posición lingual. Mismo efecto se observa en el músculo genihioideo que permite relacionar a la mandíbula con el hueso hioides y a ésta con la lengua a través del músculo hiogloso.
Anatomía de la Vía Aérea Superior y su Relación con el Esqueleto Facial
Al analizar las relaciones entre el esqueleto facial y la vía aérea en relación a su diámetro y permeabilidad de ésta, es útil revisar las características de la musculatura que se inserta en el macizo facial hacia la región faríngea. Revisaremos desde cefálico a caudal.
Recordemos que el límite entre boca y faringe está dado por el velo del paladar, estructura anatómica muy importante en la función de la orofaringe. En su estructura muscular, el músculo palatoestaflino o pilar anterior del velo, cumple una función muy importante, pues está en directa relación con la base de la lengua, formando un verdadero anillo de suspensión de manera que al contraerse, eleva la base lengua, evitando que ésta se colapse o genere una ptosis lingual hacia la pared posterior de la faringe. Esto previene cuadros obstructivos en la vía aérea superior, efecto patológico que se observa en las fisuras velo palatinas.
Hacia dorsal encontramos la faringe y sus músculos constrictor superior medio e inferior. En relación a la región facial es de especial importancia el superior y medio pues su aponeurosis se organiza en el ligamento ptérigo mandibular. La inserción de este último va desde la apófisis pterigoides a la línea oblicua interna mandibular en relación al trígono retromolar (10, 11) (Figura 1).
Es lógico pensar entonces que en pacientes con malformaciones o deformidades faciales en que existe una retrusión maxilar y mandibular, este ligamento estará también en una posición más posterior afectando la musculatura que le da sostén, disminuyendo como consecuencia el diámetro de la vía aérea.
Hacia caudal en relación al mentón en su borde basilar, se suma el músculo digástrico, que relaciona el mentón, hueso hioides y región cervical, estableciendo una relación más amplia entre esqueleto facial y cervical, y sus asociaciones con la lengua y vía aérea superior.
Como podemos observar y concluir, existe una estrecha relación anatómica entre el esqueleto facial y la vía aérea superior, formando un complejo osteomuscular en que los huesos del macizo facial son el sostén para ésta y como los cambios de posición de los tejidos duros faciales generan modificaciones principalmente en su diámetro y permeabilidad.
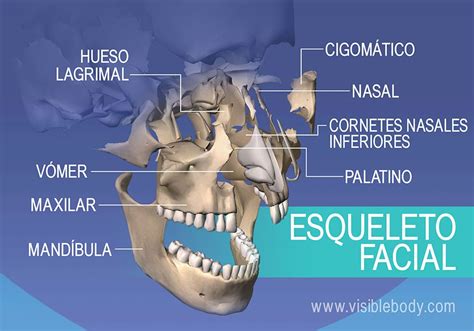
Figura 1. Método de orientación secuencial en el plano axial.
Malformaciones Craneofaciales y Deformidades Faciales
Cuando nos referimos a las malformaciones faciales, se trata de alteraciones de la anatomía facial derivada de trastornos en la formación y/o desarrollo de los diferentes tejidos. Estos ocurren durante la vida intrauterina y que se reflejan en alteraciones anatómicas postnatales por déficit de tejidos esqueléticos, blandos o por alteraciones en la fusión de los procesos faciales (13, 14).
Cuando nos referimos a las deformidades faciales, son pacientes que poseen todas sus estructuras faciales normales al nacer, pero por causas ambientales o genéticas estas estructuras faciales se deforman a medida que el individuo crece y se desarrolla, generando alteraciones anatómicas de forma.
Malformaciones Faciales Comunes
De las malformaciones faciales, las más comunes son las fisuras faciales y de ellas la que mayor relación tiene con cuadros de apneas obstructivas, son las fisuras que afectan el velo del paladar. Al no existir unión del velo del paladar en la línea media, se produce ausencia de este anillo de suspensión de la base lingual, generando una ptosis lingual hacia la pared posterior de la faringe generando cuadros de apnea que se agravan durante el sueño (Figura 2).
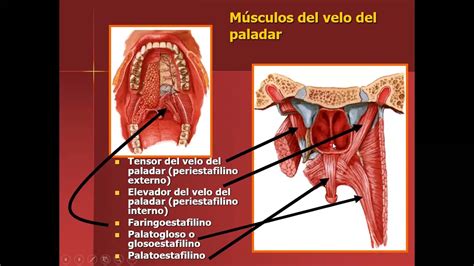
Figura 2. Fisura del velo del paladar.
Otras malformaciones que se asocian a alteraciones del sueño son las que afectan el desarrollo mandibular, generando un marcado retrognatismo por hipoplasia mandibular, con el consecuente colapso de la vía aérea superior por retrusión de las inserciones musculares. Estos pacientes requieren de especial precaución pues en su mayoría presentan apneas severas al nacer que deben ser manejadas como maniobra de urgencia, habitualmente mediante intubación o traqueostomía y en casos menos severos, éstas se expresan durante el sueño.
Los cuadros patológicos más característicos son el síndrome Pierre Robin y el síndrome de Treacher Collins.
- Síndrome de Pierre Robin: Se caracteriza por una marcada hipoplasia mandibular que se expresa con un severo retrognatismo, fisura velo palatina y Glosoptosis. Estos tres signos clínicos contribuyen en forma directa al colapso de la vía aérea por la retro posición de las inserciones musculares y ptosis lingual.
- Síndrome de Treacher Collins: Posee un mayor compromiso malformativo de distintos órganos faciales, desarrollando también trastornos de apnea y patologías del sueño debido a su marcado retrognatismo, que como ya sabemos contribuye directamente a una disminución del diámetro vía aérea y a cuadros de apneas del sueño. Algunos casos también presentan fisura velo palatina generando un cuadro fisiopatológico similar al anteriormente descrito.
Deformidades Craneofaciales Comunes
La deformidad facial comúnmente relacionada con trastornos del sueño es el retrognatismo o los también denominados pacientes clase II dentoesqueletales. Sus principales características clínicas son ser dolicocéfalos, con un aspecto de cara larga, con falta de desarrollo anteroposterior y transversal del maxilar, con un exceso de crecimiento vertical de este mismo, que se muestra en el examen clínico como un aumento de la exposición gingival del paciente, signo clínico que se expresa mayormente durante la sonrisa.
La mandíbula se presenta claramente retruída con respecto al esqueleto facial y maxilar, con un aplanamiento del surco mentolabial y una pobre proyección del mentón. Son pacientes que se definen durante el crecimiento con un vector rotacional posterior.
Como ya se explicó, estímulos fundamentales en el crecimiento facial son la respiración y la acción lingual, las que estimula al hueso membranoso en su crecimiento. En estos pacientes a veces se suma el ser respiradores bucales, por lo que el estímulo del aire a nivel del tercio medio es pobre. Esta misma alteración respiratoria genera que los pacientes tengan una lengua descendida por lo que esta no estimula al maxilar en su crecimiento anterior ni transversal, quedando un maxilar pequeño, retruído y estrecho. De no ser así, siempre son pacientes que requieren un control o monitoreo especial por el riesgo potencial de tener episodios de apnea durante el sueño.
En relación a paciente con deformidades, en su mayoría son evaluados en la adolescencia o vida adulta. Su motivo habitual de consulta está asociado a su aspecto facial, alteraciones en la oclusión dentaria, dificultades respiratorias o porque claramente ya describen ciertos trastornos en el sueño. En los primeros, a pesar de que la alteración del sueño no es el motivo de consulta, en la entrevista habitualmente están presentes episodios de ronquidos o despertares múltiples.
En los casos con trastornos del sueño, el paciente o su pareja describen claramente episodios de ronquidos, múltiples despertares nocturnos y la sensación que el sueño ya no es reparador. Para estos pacientes, el estudio se complementa con un polisomnograma de manera de objetivar la alteración del sueño y una evaluación neurológica.
Tanto las malformaciones y deformidades faciales requieren una cefalometría en telerradiografía de cráneo y cara. Esta permite el diagnóstico esqueletal del paciente, a través de la morfología de la calota craneal, base de cráneo y la relación del complejo maxilomandibular con respecto a ella. A su vez permite observar la posición del hueso hioides y las características de la vía aérea. En este mismo estudio se analiza el perfil blando de los pacientes y su relación con el esqueleto facial.
Otros estudios complementarios son también utilizados, imágenes como RNM o TAC permiten características en lo que se refiere a anatomía, permeabilidad y diámetro de la vía aérea superior, como también los tejidos que la rodean.
Alternativas Terapéuticas
Las alternativas terapéuticas dependerán lógicamente del caso clínico. En las malformaciones faciales asociada a gran retrognatismo y a veces a fisuras a nivel velo del paladar, el riesgo es alto de que presenten apneas severas al nacer que son manejadas mediante intubación de urgencia y en muchos casos con traqueostomía.
El tratamiento por lo tanto debe ser precoz, pues también se pueden generar en forma asociada, trastornos en el desarrollo neurológico y cognitivo en edades tempranas. Para estos pacientes la principal herramienta terapéutica es la distracción osteogénica mandibular. Los beneficios de este tratamiento son múltiples, puesto que permite el crecimiento real del sustrato óseo en mandibular hipoplásicas y también de los tejidos blandos relacionados, en esta caso la musculatura.
El vector de acción habitual del distractor es monodireccional en sentido anterior, de manera de lograr una mayor proyección de la mandíbula y consecuentemente una mayor proyección de la lengua, hioides y musculatura faríngea. Asociado a esto en pacientes con fisura velo palatina se realiza la veloplastía alrededor de los 6 meses de vida, de manera de recuperar la función de este importante esfínter (20, 21) (Figura 10).
En pacientes en crecimiento en que uno observa una predisposición a una deformidad retrognática o clase II, lo primero será evaluar las características faciales de familiares directos como antecedente de transmisión genética. Importante también será evaluar malos hábitos y disfunciones, como respiración bucal, interposición de dedo u otros que alteren el desarrollo facial de manera de controlar estos factores de riesgo. En estas etapas, la evaluación ortodóncica es fundamental, pues se podrá aprovechar el potencial de crecimiento de manera de corregir algunas deformidades.
En las últimas décadas, los dispositivos de avance mandibular (DAM) también han sido globalmente introducidos. Antes de considerar cualquier procedimiento quirúrgico, es recomendable reevaluar la anatomía, comorbilidades y las preferencias del paciente. Además, la indicación debería ser debatida en un comité multidisciplinar.
El avance maxilomandibular (AMM), especialmente si se asocia a rotación antihoraria, ensancha la VAS en su conjunto y tensiona los tejidos blandos circundantes. A pesar de ser un tratamiento invasivo, ha sido reportado reducción del índice de apnea/hipopnea (IAH) a valores de la normalidad en el 75-100 % de casos en el corto a medio plazo de seguimiento.
Según el protocolo quirúrgico por fases de Standford, el AMM formaba inicialmente parte de la fase II de manejo. Se consideraba cuando otros procedimientos quirúrgicos habían fallado, principalmente enfocados a localizaciones específicas de la VAS. Actualmente es considerado como tratamiento primario, como un abordaje de cirugía única con impacto global en VAS, en pacientes con deformidades dentofaciales predisponentes al colapso tal y como retrognatia, hipoplasia maxilar o resalte incisal aumentado. Será un tratamiento secundario en caso de intolerancia a CPAP o DAM.
El AMM pretende ensanchar las regiones RP y RG mediante tracción antero-superior de la ENP y AG, inserciones de la musculatura velofaríngea y suprahioidea. Además, también tensiona la musculatura parafaríngea. En casos refractarios, existe ya una fase III de Standford que incluye la neuroestimulación del hipogloso.
Caso Clínico: Apnea del Sueño - Cirugía Ortognática Triple (Avance Maxilomandibular)

Figura 3. Determinación de longitudes verticales y volúmenes.
Estudio Piloto Observacional Retrospectivo
Se presenta un estudio piloto observacional retrospectivo de los cambios morfológicos en la VAS. Los criterios de inclusión son: ≥ 18 años, SAHS moderado-severo en posición no específica o supina, indicación determinada por un comité de patología del sueño (neumología, otorrinolaringología, maxilofacial, odontología, radiodiagnóstico y neurofisiología) y consentimiento informado para la cirugía. Los criterios de exclusión son: mujer embarazada, predominancia de apneas de origen central, deformidades craneofaciales mayores (tales como paladar hendido, maloclusión con asimetría severa, traumatismo o cirugía oncológica de cabeza y cuello) y cirugía distinta al AMM. Los pacientes firmaron un consentimiento específico convenientemente informado para el estudio.
Se analizan los resultados clínicos y la morfología de VAS, a partir de PSG y tomografía computarizada (TC) como pruebas complementarias de la práctica clínica habitual. Se realizaron un máximo de tres meses antes del AMM y postoperatoriamente entre el tercer mes y el primer año. Una vez la indicación quirúrgica está establecida, se lleva a cabo un análisis cefalométrico: fotografías faciales e intraorales, telerradiografía lateral de cráneo (TLC), ortopantomografía y modelos de arcadas dentales en yeso.
Cuando consideramos al paciente preparado desde un punto de vista de salud bucodental y oclusal, se realiza una TC. A partir de la serie de cortes axiales y modelos dentales actuales, se segmenta una malla dental-craneofacial, que se orienta según el plano natural de la cabeza y datos de la exploración clínica.
Se calculan estadísticos descriptivos de frecuencias. También se realiza un análisis comparativo por pares de las variables continuas dependientes (pre y postoperatorio).
Tabla 1: Resultados del Estudio
| Variable | Preoperatorio | Postoperatorio | Cambio |
|---|---|---|---|
| IAH Global | X | Y | Disminución significativa |
| IAH Supina | A | B | Disminución significativa |
| Área Mínima (AR) | C | D | Incremento significativo |
El IAH global se reduce significativamente 30,50 puntos de media después de la cirugía, mientras que en posición supina 51,00 puntos. Esto supone IAH < 15 en el 80 % y < 5 en el 50 % postoperatoriamente. Los cambios en VAS clínica y estadísticamente significativos incluyen la reducción de L total 10,98 mm de media, especialmente en la región RP, aunque disminuye en todos los compartimentos. El V total aumenta 6,26 mm3 de media, doblándose en la región RP y sin significación estadística en HPh. El AR mínima, localizada en RP en el 85 % de TC preoperatorios y en el 55 % de los post, se incrementa 49,72 mm2 de media, prácticamente triplicándose.