El bruxismo (BRX) se define como rechinar y/o apretar los dientes, involuntaria e intensamente, debido a hipertrofia y/o contracción reiterada de los músculos masticatorios, especialmente los maseteros. Puede ocurrir indistintamente durante el sueño o la vigilia.
De hecho, el BRX se considera el factor de riesgo más importante en la inestabilidad de la ATM. A su vez, las alteraciones en cualquier parte del sistema suponen la afectación en uno o más músculos de los que intervienen en la masticación. Los factores psicológicos, como el estrés y las características de la personalidad, también se han relacionado con el BRX.
Algunas investigaciones muestran que la forma más peligrosa de esta patología es el BRX nocturno, normalmente asociado con problemas de oclusión y trastorno psicoemocional. El estrés, la depresión y la ansiedad son problemas importantes en una sociedad altamente desarrollada.
Muchos son los tratamientos propuestos para el BRX, desde la oclusión irreversible, el empleo de férulas de descarga, las terapias farmacológicas o los enfoques cognitivo-conductuales. El propósito de todos ellos es limitar los efectos destructivos de este trastorno sobre las estructuras biológicas involucradas.
La TB-A induce la relajación muscular en aquellos músculos en los que se aplica; en el caso de los músculos maseteros disminuye la contracción muscular excesiva, tanto en reposo como durante los movimientos de masticación. El efecto clínico de la TB-A sobre el BRX puede observarse de 2 a 4 días después de la inyección inicial.
Existen 7 serotipos diferentes de toxina botulínica, estructuralmente similares pero inmunológicamente distintos, indicados con las letras A, B, C, D, E, F y G, de los cuales el más utilizado y estudiado es el serotipo A. Cada toxina está compuesta de una cadena pesada (H de 150 kDa) y una ligera (L de 50 kDa) unidas con un enlace disulfuro e interacciones no covalentes. El terminal de carbono de la cadena pesada interviene en la unión de la TB-A a la membrana presináptica.

Representación visual del bruxismo y los puntos de inyección de Botox.
Estudio Clínico sobre el Tratamiento del Bruxismo con TB-A
En este estudio prospectivo, controlado y longitudinal, se inscribieron 25 pacientes mujeres, de 24 a 67 años (media 37.2 +/- 10.7). Todas presentaban diversas molestias como dolor y/o tensión, especialmente al levantarse de la cama; algunas también se quejaron de dolor leve ocasional durante la masticación.
Protocolo de Evaluación
- Se tomaron fotografías digitales.
- Se valoró el índice de desgaste dental de Smith-Knigth.
- Se realizó ortopantomografía.
- Algunas pacientes aportaron resonancia magnética nuclear.
La ortopantomografía (OPG) es una técnica que muestra con precisión las estructuras óseas de la ATM y es el método adecuado de detección de las alteraciones internas de la articulación. Medimos el diámetro bigonial (distancia entre ambos ángulos mandibulares) con calibre digital, en relajación y contracción máxima de los músculos maseteros. Esta medida complementa y se correlaciona bien con la medición ecográfica de cada músculo masetero.
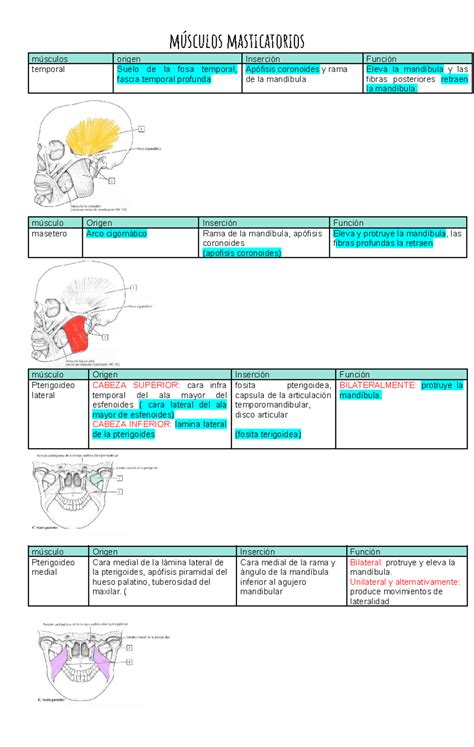
Ilustración de los músculos masticatorios, incluyendo el masetero y el temporal.
Los músculos maseteros contribuyen de manera decisiva al cierre de la boca y se considera que lo hacen de modo principal a la aparición del BRX, aunque la participación de los músculos temporales y pterigoideos tampoco debe infravalorarse.
Llevamos a cabo las mediciones con un equipo Sonosite® (Sonosite Inc, Irvine -CA-, EE.UU.), empleando un transductor multifrecuencia de 7 a 12 MHz. El transductor de ultrasonido se colocó en posición paralela a la rama mandibular, unos 2 cm por encima de su borde inferior.
Administración de TB-A
Inyectamos la TB-A (Azzalure®, Galderma SA, Madrid, España) en cada masetero de forma bilateral, previa aspiración a fin de evitar la inyección intravascular. El frasco de Azzalure® (125 US) se reconstituyó con 1 ml de solución salina fisiológica para lograr una difusión más homogénea en los músculos inyectados.
Estimamos las unidades de TB-A utilizadas en cada paciente después de las mediciones ecográficas de cada músculo masetero en reposo y máxima contracción. En general, variaron de 7.5 a 10 Unidades Speywood (US) por punto de inyección. Las dosis totales fueron de 30 a 95 US por paciente (media 57 +/- 18).
Determinamos los puntos de inyección y las unidades de tratamiento en virtud de la potencia exhibida por cada uno de los 3 fascículos musculares. Solo 4 de las 25 pacientes del estudio requirieron una segunda inyección de TB-A, de 5 a 7.5 US, en alguno de los fascículos del masetero.
Cuantificamos la valoración del tratamiento del BRX con TB-A de la siguiente manera: 0, sin mejoría; 1, ligera mejoría; 2, mejoría moderada; 3, mejoría significativa; 4, libre de bruxismo.
Asimismo, cuantificamos entre 0 y 4 cada uno de los posibles efectos adversos presentados: 0, sin efectos adversos; 1, leves; 2, moderados; 3, severos, y 4, muy severos.
Utilizamos el programa SPSS v.20 para Windows. Tuvimos en cuenta la media, el mínimo y el máximo, el rango, el porcentaje (%) y la desviación estándar (DE). Se establecieron intervalos de confianza y se realizó un análisis multivariante para muestras relacionadas (prueba T de Student).
Con esta premisa y para reducir el número de variables sin perder información, realizamos un estudio comparativo entre los valores ecográficos obtenidos de ambos músculos maseteros, en relajación y contracción, y utilizamos la prueba T de Student para muestras relacionadas.
Las ecografías mostraron que existe una diferencia significativa entre las mediciones de los maseteros en relajación (1.21 mm +/- 0.23) y en contracción (1.53 mm +/- 0.24) obtenidas antes del tratamiento y las encontradas 2 semanas después (relajación: 1.06 mm +/- 0.24; contracción: 1.25 mm +/- 0.28). Sin embargo, no hubo diferencia significativa (p > 0.05) entre las medidas de control de 2 semanas y las de 4 meses después (reposo: 1.08 mm +/- 0.19; contracción: 1.29 mm +/- 0.20).
De la misma manera se procedió con la variable diámetro bigonial: la diferencia fue significativa (p < 0.05) entre los valores de antes del tratamiento (122.8 mm +/- 5.6) y los de 2 semanas después (119.1 mm +/- 5.6), pero no la hubo entre los resultados de 2 semanas y los de 4 meses después del tratamiento (119.4 mm +/- 6.0).
Demostración visual de la inyección de Botox en los músculos maseteros para tratar el bruxismo.
Es de destacar que 6 pacientes (24%) quedaron libres de bruxismo; el resto (76%) experimentó una mejoría significativa. Respecto a la pregunta sobre si recomendarían el tratamiento: 24 pacientes (96%) dijeron que lo recomendarían a pesar de haber tenido algún efecto adverso.
Cómo se aplica la toxina botulínica para bruxismo
Solo una paciente, que tuvo dolor moderado durante la inyección y presentó equimosis de más de una semana manifestó que no recomendaría el tratamiento y que no realizaría más sesiones; sin embargo, admitió que mejoró mucho con respecto a su estado inicial.
Efectos Secundarios
Tuvimos en cuenta los posibles efectos secundarios, locales y sistémicos, tras el tratamiento con TB-A que en general fueron leves y transitorios. Cuantificamos los efectos adversos en 5 niveles, de 0: sin efectos adversos, hasta 4: muy severos.
Ninguna de las pacientes informó haber tenido dolor severo o muy severo al inyectar. Solo 5 pacientes (20%) informaron de dolor moderado que duró hasta 2 días, mientras que las restantes 20 pacientes (80%) no tuvieron dolor o fue leve y de duración inferior a 1 día.
Una paciente (4%) tuvo equimosis severa que persistió durante 10 días. Dos pacientes (8%) tuvieron equimosis moderada y leve que duraron 7 y 5 días respectivamente. Las equimosis solo sucedieron en 1 de los 6 puntos de inyección empleados (fueron 3 por cada masetero). Solo 2 pacientes (8%) informaron haber tenido edema leve que duró 2 días.
Las fotografías revelaron datos adicionales sobre la forma de la cara. En este caso consideramos que el tratamiento con TB-A puede tener un carácter preventivo en la evolución del daño inducido por el BRX sobre la ATM, ahora normal, y sobre el índice de desgaste dental, actualmente mínimo.
En primer lugar, este trabajo sobre el BRX se puede relacionar con los diferentes tipos de diagnósticos utilizados para caracterizar esta patología. Los pacientes que padecen BRX tienen más probabilidades de experimentar dolor y limitaciones en el movimiento de la ATM que aquellos que no lo sufren.
Se ha podido constatar una diferencia en el grosor muscular medido por ecografía de pacientes con y sin BRX y en ausencia de efectos adversos, muestran que la TB-A debe considerarse un tratamiento de primera línea en caso de BRX. Teniendo en cuenta que el BRX es más frecuente en la adolescencia, para reducir la patología y sus secuelas en las siguientes décadas de la vida sería conveniente no retrasar un tratamiento que demuestra ser beneficioso en un alto porcentaje de pacientes.
El tratamiento temprano del BRX es por tanto deseable y sería una forma adecuada de prevenir alteraciones tanto estéticas como funcionales a corto, medio y largo plazo. Tal como se dijo, en EE.UU. hay estudios clínicos que sugieren que el estrés sería la razón principal de consulta médica, más que el BRX en sí. Es un dato interesante, aunque no se dispone de información contrastada en nuestro país.
Sin embargo, en la práctica clínica estomatológica, las quejas habituales de los pacientes son dolor masticatorio, rechinamiento de dientes (muchas veces observado por la pareja de cama) o presencia de hipertrofia muscular de los músculos maseteros en la contracción voluntaria, hecho que puede verificarse mediante medición. También debe enfatizarse que en Medicina Estética, las quejas de los pacientes generalmente no son dolor ni ansiedad, sino la percepción de su propia imagen como de cara demasiado “cuadrada”.
Respecto a las terapias cognitivo-conductuales, se sabe que tienen poco efecto a corto plazo en el manejo del BRX y muchos pacientes abandonan antes de lograr la necesaria relajación; además, muchos estudios realizados tienen bajos niveles de evidencia y se asocian con una escasa calidad metodológica.
Por lo tanto, si comparamos los tratamientos mencionados (antidepresivos, ansiolíticos, terapias cognitivo-conductuales) con el empleo de TB-A, esta resulta ser una de las mejores opciones para tratar el BRX, tanto por su eficacia como por su rápida respuesta.
La TB-A resulta muy cómoda de emplear en pacientes que no precisan otro tipo de medicación, ya que su aplicación se realiza cada 6 meses o más, tiempo durante el cual los pacientes quedan libres de los síntomas acompañantes del BRX al tiempo que se previenen daños acumulativos a la ATM.
El control de los resultados obtenidos con TB-A a los 4 meses mediante medición ecográfica del masetero en relajación y contracción permite predecir cuándo se debe administrar la segunda inyección, para no inyectar con más frecuencia de la debida. Los pacientes con valores cercanos a los alcanzados en el primer control de tratamiento pueden esperar hasta 2 meses antes de la siguiente inyección; sin embargo, se recomendó a los pacientes con valores cercanos a los que presentaron antes del tratamiento, que realizaran la segunda inyección dentro de un período que no excediera de 1 mes desde este último control.
Las dosis de TB-A utilizadas (media 57 +/- 18 US) en las pacientes de nuestro estudio son inferiores a las utilizadas en el tratamiento estético del tercio superior de la cara. Además, la posibilidad de migración de la TB-A es muy limitada (aunque recomendamos aspirar previamente antes de llevar a cabo la inyección), ya que se inyecta en el espesor de un solo músculo, de mayor tamaño y grosor comparativamente al resto de los músculos de la cara. Por lo tanto, los efectos adversos, como los mencionados anteriormente, son locales.
Hipertrofia del músculo masetero
Descrito por primera vez en 1880 por Legg, la hipertrofia del músculo masetero se define como el crecimiento excesivo de la masa muscular de dicho músculo en sentido transversal sin que exista alteración en su situación anatómica. La hipertrofia del músculo masetero es una patología incluida dentro de los trastornos temporomandibulares, un complejo grupo de alteraciones de importante prevalencia que afecta hasta el 40% de la población.
La etiología es multifactorial, relacionada con conducta bruxista, patología de la articulación temporomandibular, disoclusión por alteraciones dentales y asociada a estados de ansiedad, estrés y depresión. La presentación clínica es muy variable, muchas veces subclínica o paucisintomática, con relativa frecuencia los pacientes consultan por notar un abultamiento a nivel del ángulo mandibular.
Es importante tener en cuenta que, a pesar de que el motivo de consulta sea un inestetismo, es un signo clínico de una patología subyacente, de etiología multifactorial y abordaje multidisciplinar. Por su elevada prevalencia en la consulta de medicina estética, el papel del médico estético en esta patología es fundamental; de ahí la importancia de su correcta formación en el manejo de esta patología.
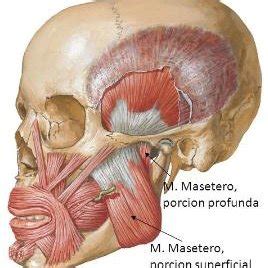
Se han intentado múltiples tratamientos, desde médicos hasta quirúrgicos, siendo el tratamiento con TB el que ha demostrado mayor eficacia y menores complicaciones. Los músculos que actúan en la apertura y cierre mandibular se dividen en superficiales y profundos. Los superficiales son el músculo temporal y el masetero, siendo habitualmente sobre ellos que se realiza la infiltración de TB.
Zonas anatómicas según la división del músculo masetero de Kim et al (2010).
El músculo masetero se subdivide, de acuerdo con Kim et al, en seis zonas. Se considera que las dos zonas óptimas para la infiltración de toxina botulínica son la IV y la V. Es importante tener en cuenta que las zonas I, II y III tienen mayor riesgo de lesionar el conducto de Stenon. La zona VI por su parte no está implicada en la hipertrofia de masetero.
La patología de la región temporomandibular se puede clasificar, de forma simplificada, en desórdenes musculares y articulares. Ambos comparten factores predisponentes, entre los que destacan el estrés, la ansiedad, la artritis, la conducta bruxista y las alteraciones esqueléticas dentofaciales. Sobre estos factores actúan otros factores, que se consideran iniciadores y perpetuadores, como los traumatismos en la región facial, no necesariamente sobre la propia articulación; la sobrecarga funcional, la laxitud articular, la osteoartritis degenerativa y el espasmo muscular.
Entre los desórdenes musculares cabe mencionar las miopatías temporomandibulares, cuyo origen parece encontrarse en una hiperactividad muscular, que desencadenan anormalidades musculares locales (puntos gatillo), condicionando una alteración en la mecánica muscular. Como resultado se observa una desarmonía mandibular que se acompaña de dolor, alteración de los movimientos mandibulares y, a largo plazo, alteraciones intraarticulares.
La contractura mantenida durante horas de la musculatura masticatoria, en el caso de apretadores o bruxistas de predominio nocturno, condiciona una contractura crónica que suele requerir de tratamiento complementario, como las férulas de descarga, relajantes musculares, fisioterapia y/o electroestimulación. En los casos rebeldes a este tratamiento conservador se utiliza la infiltración de TB con mejores resultados clínicos.
Aunque el uso de las inyecciones de toxina botulínica podría parecer tener ciertas ventajas sobre la cirugía, los autores de esta revisión no encontraron estudios de alta calidad que evaluaran la efectividad y los efectos secundarios potenciales de la toxina botulínica tipo A para el tratamiento de la hipertrofia benigna de los maseteros.
En cuanto a los resultados de nuestra experiencia clínica en el tratamiento de nuestros pacientes, de los 134 pacientes que se trataron durante el año 2021, la mejoría clínica subjetiva, referida por el paciente, es significativa o muy significativa en 97 pacientes. En 32 pacientes se observó mejoría clínica parcial, la mayoría de ellos por ser síndromes mixtos, combinados con patología articular. En 5 pacientes no se objetivó mejoría alguna. Se registraron 4 casos de pacientes pacientes con efectos adversos todos en relación con alteraciones de la motilidad facial por afectación de otros músculos de la mímica facial. Todos presentaron resolución completa de los síntomas a los seis meses.
Una vez comprendida la etiopatogenia de ambos trastornos, queda patente que la presentación clínica es similar. De hecho, en ocasiones, esta separación es más teórica que práctica porque en gran parte de los pacientes se encuentran ambos trastornos combinados. Sin embargo, es de gran importancia comprender que el manejo de ambos grupos es diferente y mientras que en los desórdenes musculares puede estar indicado el tratamiento con TB, éste no está indicado en los trastornos articulares puros.
Siendo la presentación clínica similar y el manejo diferente es comprensible que se conozca el correcto manejo de esta patología, ya que es un motivo de consulta cada vez más frecuente en medicina estética. Es habitual que se consulte por la alteración de la anatomía muscular, que es percibida como un inestetismo por el paciente. Aunque no toda hipertrofia del masetero precisa tratamiento con TB. Se está produciendo un sobretratamiento con TB, que puede no estar indicado y no logrará el beneficio terapéutico deseable. Al contrario, puede conducir a un enmascaramiento de patologías que precisen otro tratamiento de base y no solo de la alteración estética consecuente.