La anestesia es una técnica imprescindible utilizada a diario en todas las clínicas dentales. Las agujas y jeringas de anestesia, son uno de los instrumentos dentales más empleados en odontología. La anestesia en odontología consigue la abolición de la sensibilidad dolorosa de una determinada zona del organismo. ¿Por qué? La anestesia tiene como objetivo eliminar la sensibilidad de una zona concreta, en este caso, la boca, adormeciendo el diente y las encías para que el tratamiento dental se lleve a cabo de manera indolora y cómoda.
Debido a la gran importancia de estos instrumentos y a la necesidad de conocerlos a fondo, en este artículo te contamos todo lo que necesitas saber sobre agujas y jeringas de anestesia y ¡te ayudamos a elegir las que mejor se adapten a cada situación clínica!
La Anestesia dental y sus recomendaciones
Tipos de Anestesia Dental
Hoy en día existen diferentes tipos de anestesia. Optar por un método u otro depende del tipo de tratamiento dental que requiera cada paciente. En odontología, la anestesia local es la técnica más utilizada para eliminar la sensibilidad bucal puesto que se puede aplicar en cualquier tratamiento de la boca que genere molestias o dolor.
Es ideal para intervenciones como: las endodoncias, los empastes, las extracciones o los implantes. Pero esto no es todo, aunque no sea lo habitual, el profesional también puede utilizar la anestesia local para un tratamiento de higiene dental con mucho sarro dental subgingival y mucha placa.
Existen diferentes tipos de anestesia local, incluyendo:
- Anestesia tópica: Se aplica en forma de gel o spray. Se caracteriza por ser un método cómodo y menos molesto.
- Anestesia infiltrativa: Es la técnica anestésica más utilizada en odontología, también se llama periapical o supraperióstica.
- Anestesia troncular: Consiste en la infiltración de un anestésico local en la proximidad de un tronco nervioso para anestesiar todo su territorio. También se llama locoregional o por bloqueo nervioso.
- Anestesia intrapulpar: Es una técnica que se utiliza en los casos de pulpitis aguda cuando no se consigue la anestesia con otras técnicas y consiste en la inyección de anestesia dentro del espacio pulpar.
- Anestesia intraligamentosa: Es una técnica anestésica que se aplica con una aguja muy fina y es útil para todo tipo de intervenciones menores sobre dientes unitarios.
Además, se puede añadir un vasoconstrictor al anestésico local con el fin de suministrar una anestesia más profunda y una hemostasis en la zona de tratamiento, lo que es especialmente útil para numerosos procedimientos odontológicos. Además el vasoconstrictor ayuda a prevenir reacciones tóxicas de los fármacos anestésicos, disminuir su concentración plasmática y prolongar su acción. Los vasoconstrictores más comunes que se utilizan son la adrenalina y felipresina.

Componentes de los Cartuchos de Anestesia
Los cartuchos de anestesia dental están diseñados para garantizar la seguridad y eficacia del producto. Los componentes principales incluyen:
- El tapón está ligeramente dentado desde el reborde del cilindro de cristal.
- Está situado en el extremo del cartucho que recibe el arpón de la jeringa de aspiración.
- El émbolo ocupa menos de 0,2 ml del volumen del cartucho.
- Goma negra en todas las combinaciones de anestésicos locales.
- En el extremo opuesto al émbolo de goma se sitúa un capuchón de aluminio, el diafragma.
- A través de la cual la aguja penetra en el cartucho hermético alrededor de la aguja.
Estructura Química y Clasificación de los Anestésicos Locales
Los AL son bases débiles cuya molécula consta de dos polos: una porción lipofílica (un anillo aromático) y otro hidrofílico (una amina terciaria o secundaria) unidos por una cadena intermedia de tipo éster, tipo amida o más raramente por otros tipos de enlace (éter, acetona ). La existencia del grupo amínico posibilita que cuando está en forma ionizada la molécula es hidrosoluble y capaz de actuar sobre los receptores específicos y en forma no ionizada es liposoluble y por tanto es capaz de atravesar las diversas membranas que contiene el nervio.
Por otra parte el anillo aromático condiciona la liposolubilidad, difusión y su fijación con las proteínas del AL, lo que da lugar a una potencia y duración de acción más o menos elevada. El enlace, éster o amida, nos va a condicionar la velocidad de metabolización y que se puedan producir altas concentraciones plasmáticas del AL.
Podemos clasificar los AL de la siguiente manera teniendo en cuenta:
- Estructura química: Según como sea el tipo de enlace (éster o amida) entre porción aminohidrofílica y grupo lipofílico aromático.
- Vía de administración: Hablaremos de anestésicos tópicos (se aplican en forma de aerosol, gel).v gr.: benzocaína; y de anestésicos de inyección en la que la anestesia se puede realizar por: infiltración (inyección directa en el área a anestesiar, bloqueo de campo y bloqueo nervioso (lidocaína...).
- Empleo clínico: Con fines terapéuticos (eliminar el dolor ) y con fines diagnósticos.
- Potencia y duración: A mayor concentración del anestésico mayor será el gradiente del mismo y más rápido penetrará en el nervio para impedir la transmisión del impulso nervioso. Además en el grado de penetración y eficacia de un anestésico influyen también: el pH de la solución, el peso molecular del anestésico.
Tipos de Anestésicos Locales Comunes
Los anestésicos locales de odontología de uso más común son agrupados de acuerdo con sus características estructurales.
- Articaína: Mención aparte es la llamada articaína: Un anestésico de uso extendido en ciertos hospitales principalmente para uso en cirugía dentaria y dermatológica. Siempre se encuentra a concentraciones al 4% y asociada a adrenalina 1:100000 o 1:200000. Este tipo de anestésico está indicado en pacientes que sufren una coronopatía (enfermedad del corazón).
- Mepivacaína: Fue el primer anestésico local no éster. Este tipo de anestésico es sintetizado a partir de la lidocaína. La podemos encontrar comercializada al 3% sin vasoconstrictor o al 2% asociada a adrenalina 1:100000. Debido a su bajo poder vasodilatación su indicación primordial cuando se quiere conseguir una anestesia de corta duración en pacientes susceptibles de tener problemas derivados del uso de vasoconstrictor.
- Bupivacaína: Es un anestésico local con una acción muy larga. Se encuentra a una concentración del 0,5% y se le añade epinefrina al 1:200000. En el estado español lo podemos encontrar con el nombre de Svedocain pero en forma de ampolla.
Mecanismo de Acción y Vasoconstrictores
Los AL usados en concentraciones apropiadas inhiben de forma reversible la conducción nerviosa cuando se aplican a zonas concretas del organismo. Se cree que los AL actuarían sobre unos receptores específicos que están situados en el interior de los canales de Na, cuando el AL entra en contacto con su receptor obstruirá el paso a través de este canal de los iones de Na en dirección al axoplasma, evitando la despolarización y el cambio de potencial.
Buscando una mayor efectividad del AL se añaden habitualmente agentes vasocostrictores a las soluciones anestésicas. Su combinación constituye un verdadero avance en el campo de la Estomatología, mejorando la operatoria dental. Se pretende con ello suministrar la más profunda anestesia y buena hemostasis en la zona deseada, prevenir las reacciones tóxicas de agentes anestésicos locales, al retardar su velocidad de absorción en el flujo sanguíneo y disminuir su concentración en plasma, así como prolongar su acción y producir isquemia en el área de actuación.
De todos ellos el más utilizado es la adrenalina, catecolamina fisiológica, estimulante de los receptores alfa y beta adrenérgicos (el estímulo beta sobre el corazón puede llegar a ser peligroso en enfermos cardíacos, hipertiroideos e hipertensos) y los efectos metabólicos (que son predominantemente beta) también podrían ser peligrosos en pacientes diabéticos.
También la adrenalina da lugar a reacciones indeseables caracterizadas por inquietud, palidez, dificultad respiratoria, aumento de la frecuencia cardiaca, palpitaciones y dolor precordial. La dosis de adrenalina se limitará a 3 microgramos por kilogramo procurando en sujetos sanos no exceder de 0´2 mg. aunque el British National Formulary pone el tope en 0’5 mg. extremando el cuidado para no pinchar intravascularmente.
Se ha ensayado la noradrenalina que es más estable en solución y requiere menos conservantes. Se asocia a mepivacaína y el máximo total administrado no debe ser superior a 0’5 mg, proponiéndose 0´2 mg como límite en pacientes con problemas cardiovasculares, pues pueden hacerse consideraciones similares a las de la adrenalina.
Contraindicaciones de los Vasoconstrictores
Dependiendo del potencial de riesgo y de la proporción de morbilidad de las complicaciones médicas, las contraindicaciones en el uso de vasocostrictores en Odontología pueden ser clasificadas en:
- Contraindicaciones absolutas: Enfermedades cardíacas (angina inestable, infarto de miocardio reciente, cirugía reciente de bypass de arterias coronarias, arritmias refractarias, hipertesión severa incontrolada o no tratada, fracaso cardíaco no tratado); hipertiroidismo incontrolado; diabetes incontrolada; sensibilidad al sulfito; asma córtico dependiente; feocromocitoma.
- Contraindicaciones relativas: Pacientes en tratamiento con: antidepresivos tricíclicos, compuestos fenotiacínicos, IMAO, beta bloqueantes no selectivos; drogadicción a cocaína.
Una complicación muy severa para la utilización de los vasocostrictores se da en los pacientes con tirotoxicosis, que puede presentarse en pacientes con hipertiroidismo primario o secundario, o puede ser inducida por el uso excesivo de los suplementos tiroideos.
Los AL con vasocostrictor suministran una fuente de sulfito y por consiguiente en algunos casos de alergia demostrada deben ser contraindicada su administración. Existe también una relación entre los pacientes con alergia al sulfito y asma córtico-dependiente. A tener en cuenta el feocromocitoma caracterizado por la presencia de tumores productores de catecolaminas. El uso de vasocostrictores debe ser estrictamente evitado. Puede utilizarse alguno de los AL que producen resultados aceptables sin vasocostrictor, como la mepivacaína pero, en todo caso, la mayoría de estos pacientes no deberían recibir terapia dental de forma ambulatoria.
Farmacocinética de los Anestésicos Locales
Los anestésicos tipo éster son metabolizados por las esterasas plasmáticas, pseudocolinesterasas y hepáticas, produciéndose el PABA. Los AL tipo amida se metabolizan en el hígado (la prilocaína también en los pulmones). Los AL se excretan por la orina: los de tipo éster en un 100% ya metabolizados, los de tipo amida en un 90%, el resto es el anestésico sin metabolizar.
Interacciones Medicamentosas y Reacciones Adversas
Además de los efectos de los vasocontrictores, referidos anteriormente, debemos tener en cuenta que los AL al actuar sobre órganos y tejidos dan lugar a: un aumento del tono basal del útero, una acción espasmolítica sobre la fibra lisa muscular, acción sobre la temperatura corporal, sobre la placa motora, sobre el ojo, sobre el SNC (ansiedad, inquietud, temblor y puede ocurrir la muerte por fallo respiratorio), sobre el sistema cardiovascular (produciendo, fundamentalmente, vasodilatación arteriolar e hipotensión).
Por ello es muy importante, para evitar reacciones indeseables a la solución anestésica, realizar una correcta historia clínica. Informarse de: alergias medicamentosas, existencia de cardiopatías que tal vez requieran profilaxis antibiótica, enfermedad asmática, tensión arterial, diabetes, convulsiones, intervenciones quirúrgicas, enfermedades tiroideas, embarazo, drogadicción, hepatitis, sida, medicaciones del tipo: antidepresivos, anticoagulantes, IMAO.
Las reacciones más frecuentes son causadas por: una sobredosis de anestésico (excepcional y muy probablemente por inyección intravascular al usar una técnica inapropiada), del vasocontrictor que le acompaña o de fármacos que se usen para reforzar la anestesia, aunque hay que considerar también las manifestaciones ocasionadas por hipersensibilidad y la propia idiosincrasia.
Debe existir un buen control hematológico, en los casos de alteración en la función hepática hay un retraso en la metabolización de las drogas así como una tendencia a la hemorragia. Hay que tener presente también a los pacientes con enfermedad renal en que la eliminación del anestésico puede estar retardada. La diabetes no controlada es candidata a la contraindicación en el uso de AL, fundamentalmente por el vasocontrictor asociado.
Los antidepresivos tricíclicos y los tetracíclicos, útiles en el tratamiento de la depresión, del dolor crónico, interactúan con la adrenalina y noradrenalina por lo que se aconseja no usarlas. Además será conveniente usar anestésicos sin vasocontrictor en pacientes que se están medicando con inhibidores de MAO, ya que las aminas simpaticomiméticas estarían potenciadas en su acción, aunque hay autores que no detectan problemas usando anestésicos con vasocontrictor en perros tratados con IMAO y clorpromacina.
Hay que extremar la precaución con los consumidores de cocaína al potenciar ésta la acción de la adrenalina. La diplopia observada tras el uso de anestésicos locales están relacionados con efectos simpáticos y parasimpáticos.
Anestésicos Tópicos
Algunos anestésicos locales pueden utilizarse tópicamente en la cavidad bucal para producir anestesia superficial. Su efecto real, sin embargo, es muy cuestionable. Lo que se busca con este tipo de anestésicos es preparar la mucosa para aliviar el efecto ulterior de la punción; también se emplea para controlar el reflejo nauseoso en la toma de impresiones, en la realización de radiografías del sector posterior en pacientes con excesivo reflejo nauseoso; aliviar temporalmente el dolor de aftas, ulceraciones, decúbitos por prótesis, gingivitis; como anestesia intrapulpar; alivio pasajero del dolor dental; extracción de restos radiculares a punto de eliminarse, de dientes temporales muy reabsorbidos, en casos de hiperestesias dentinales, etc.
Los métodos de aplicación más habituales son: aplicación tópica de pastas, nebulizadores o rociadores, pistolas eyectoras y refrigeración. Se puede usar una emulsión de aceite en agua, basada en la mezcla eutéctica de lidocaína-prilocaína, llamada Emla. Algunos sprays llevan una concentración de lidocaína al 10% con lo que se ha de ir con cuidado con las presentaciones en spray sobretodo en niños, personas caquécticas o cuando se aplican de forma muy seguida, además algunos de estos anestésicos locales usados tópicamente son de tipo éster pudiendo provocar hipersensibilidad por contactos repetidos (p.e. la ametocaína).
Jeringas para Anestesia Dental
El uso de las jeringas para administrar la anestesia es fundamental en odontología. Las jeringas de anestesia son el vehículo que transporta el tubo anestésico y la aguja para efectuar la infiltración anestésica. Actualmente, las más empleadas en las clínicas dentales son las metálicas reutilizables.
Las partes principales de una jeringa son:
- Punta enroscada: se ubica en la parte interior y en ella se inserta la aguja.
- Zona de sujeción: se encuentra en el otro extremo de la jeringa. Puede ser en forma de T o de anillo.
Son las más utilizadas en odontología. Las ventajas que presentan es que su cartucho es visible, la aspiración se puede realizar con una mano. Además, son esterilizables en autoclave y resistentes a la corrosión. No presentan un aspecto típico clínico, son muy ligeras, el cartucho es visible y permite al odontólogo aspirar con una mano. Además, son resistentes a la corrosión, por lo que presentan una larga duración y son más baratas.
Este tipo está destinado para una aspiración importante de más del 10-15%. Como en los modelos anteriores, su cartucho también es visible, son muy fáciles de aspirar y se pueden esterilizar en autoclave. Además, su resistencia a la corrosión es de larga duración y contienen el pistón graduado.
Este tipo de jeringas aporta una buena anestesia en la encía, acompañado de una ventaja mecánica, lo cual aporta al profesional dental una aplicación muy rápida y fácil. Los cartuchos están protegidos por la jeringa y el odontólogo puede dosificar la dosis aplicada.
Este tipo de jeringas son de un solo uso, muy ligeras, estériles y más baratas que los tipos anteriores. No aceptan cartuchos, son más difíciles de manejar, la aspiración es dificultosa y no están indicadas para anestesia dental. En odontología, son utilizadas ampliamente en irrigación endodóntica.
Es importante que sean duraderas y capaz de soportar repetidos procesos de esterilización sin deteriorarse. Sería ideal que sean capaces de aceptar una amplia gama de cartuchos y agujas de diferentes fabricantes y, además, permitir su uso repetido. Fijarse en si son sencillas de usar con una sola mano y livianas. Deben proporcionar una aspiración eficaz y estar diseñadas de tal forma que se pueda observar fácilmente la sangre del cartucho.
Definitivamente, las jeringas más recomendadas para la práctica odontológica son las jeringas aspirativas porque, como ya hemos visto, la aspiración se realiza con una mano reduciendo así el esfuerzo y mejorando la manipulación. Además, en cuanto a la aspiración, se recomienda realizarla antes de inyectar el anestésico a aspirar y repetirla cada 0,25-0,50 ml.
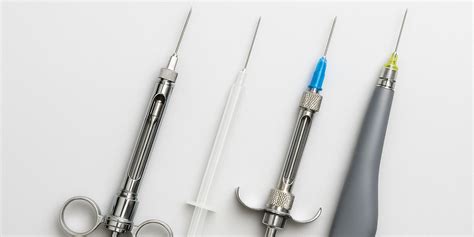
Agujas para Anestesia Dental
Una vez que te hemos contado todo lo necesario sobre las jeringas dentales, le toca el turno a las agujas para anestesia. Se introdujeron en el mercado en el año 1853. Desde entonces, se han hecho fuertes, finas, estériles, flexibles e indicadas para un solo uso por intervención y paciente. Además, vienen en envases de plástico estériles y se reduce así el riesgo de infección cruzada.
Las agujas odontológicas son los instrumentos encargados de llevar el anestésico del cartucho al tejido. Actualmente, los materiales de las agujas que más se utilizan son las aleaciones de metales básicos como el cromo, níquel o cobalto que son resistentes a la corrosión y al calor.
Las partes principales de una aguja son:
- Bisel: ayuda a la penetración al estar angulado y disminuye la intensidad del dolor. Puede ser largo, medio o corto. El diámetro interno más común suele ser de 0.2mm y el externo es 0.4mm.
- Eje: se refiere al largo de la aguja. Comienza en el bisel y termina en la parte que penetra al cartucho.
- Conector: es donde se ajusta la aguja. Puede ser de metal o de plástico.
- Adaptador de la jeringa: se trata de la parte final del conector y es roscado.
- Calibre: es el diámetro interno del lumen de la aguja. Es importante para la aspiración y para la cantidad de anestésico a infiltrar.
En cuanto a los tipos de agujas para anestesia, se distinguen diferentes tipos en base al calibre y a la longitud. El calibre se expresa en mm con la letra G. Van desde los calibres de 25G a los de 30G. Los más comunes son las de 25G, 27G y 30G. Cuanto menor es el calibre de la aguja, mayor flexión se aporta y, por lo tanto, proporciona una aspiración mucho menor al odontólogo. Por el contrario, a mayor calibre, mayor precisión aportará disminuyendo así las posibilidades de rotura. Además, al ser más fina la aguja, más lenta será la aspiración.
Por otro lado, la longitud de las agujas también sirve para diferenciar unas de otras. Pueden ser desde cortas (10 mm) hasta largas (32 mm).
Recomendaciones para el Cuidado y Manipulación de Agujas
Ahora que ya tienes claros todos los tipos de agujas para anestesia que existen, ¡te develamos una serie de consejos sobre su cuidado y manipulación!
- Se deben cambiar después de varias penetraciones tisulares.
- Para evitar accidentes, nunca debe perderse de vista la punta de la aguja.
- Es importante no forzar una aguja contra una resistencia.
- A la hora de introducir la aguja en los contenedores específicos, debe ir cubierta o, si hay más de una, es necesario almacenarlas en algún envase que permita transportarlas sin riesgo.
- Posible defecto de fabricación.
- Longitud de la caña para identificar el fragmento roto.
- Pinchazo accidental del paciente.
- Pinchazo accidental del profesional, al reencapuchar la aguja. Es el más frecuente. Se recomienda no encapuchar en el aire.