El manejo odontológico del paciente cirrótico posee una serie de particularidades que es preciso conocer para minimizar las posibles complicaciones en el manejo y tratamiento bucodental de los pacientes con hepatopatía. Estas complicaciones vienen marcadas principalmente por las alteraciones en la hemostasia, en el metabolismo de drogas y fármacos y en la mayor predisposición a padecer infecciones que tienen estos pacientes.
Cirrosis Compensada: Tipos y Tratamientos Esenciales
El presente artículo proporciona una breve revisión del manejo dental en pacientes con cirrosis. Se centra en problemas relacionados con infecciones, eventos hemorrágicos y el tratamiento con fármacos comúnmente utilizados en odontología.
Manifestaciones Orales en Pacientes con Cirrosis
La presencia de manifestaciones orales en pacientes con cirrosis tales como la aparición de hemorragias, petequias, hematomas, ictericia de las mucosas, sangrado gingival, glositis y sialoadenosis puede ser concomitante a la aparición de otros signos y síntomas de disfunción hepática y su detección podría indicar una descompensación de la cirrosis.
Por otra parte, el tratamiento con diuréticos ocasiona una disminución en la cantidad de saliva o hiposialia, con el consiguiente riesgo de aparición de caries, inflamación gingival y candidiasis. Además, hay indicios obtenidos a partir de la experimentación con animales de que en la cirrosis puede existir retraso en la cicatrización y en la formación de hueso esponjoso tras exodoncias simples o quirúrgicas.
En cuanto al diagnóstico diferencial de neoplasias orales, se debe incluir el carcinoma oral de células escamosas (COCE), el cual ha sido relacionado con la cirrosis alcohólica, y la posibilidad de metástasis orales de un hepatocarcinoma, pues el riesgo de aparición de este tipo de tumor es alto en pacientes con cirrosis.

Riesgo de Infección en el Paciente Cirrótico
La probabilidad de aparición de infecciones es más alta en los pacientes cirróticos por su estado de inmunosupresión, mayor o menor en función del estadio de la enfermedad, que aumenta la susceptibilidad a sufrir infecciones sistémicas. Las infecciones dentales constituyen un foco infeccioso local que puede ocasionar el paso de bacterias y toxinas a la sangre, resultando en un aumento del estado de inflamación sistémico. En un organismo sano estas pequeñas bacteriemias son neutralizadas por los componentes del sistema inmune, sin embargo, en la cirrosis existe una reducción del aclaramiento de endotoxinas circulantes, bacterias y mediadores de la inflamación debido a la existencia de un estado de disfunción hepática.
La influencia de las infecciones orales en la progresión de la cirrosis ha sido muy estudiada en la última década. La presencia de dientes con necesidad de tratamiento odontológico (periodontitis apical, bolsas mayores a 6mm, restos radiculares o gran pérdida de soporte óseo) se ha correlacionado de forma positiva en algunos con la presencia de estadios más avanzados de cirrosis, con una mayor urgencia de trasplante hepático y con la cirrosis alcohólica, aunque no se ha demostrado una relación de causa-efecto entre la gravedad de la patología odontológica y la patología hepática.
A su vez, el alcohol es una sustancia que interfiere con el metabolismo proteico y la curación tisular, ambos procesos relacionados con la enfermedad periodontal. Además, los pacientes con cirrosis, especialmente de tipo alcohólica, tienen elevados niveles de citoquinas séricas también implicadas en el proceso de inflamación y destrucción periodontal, por lo que en estos pacientes la prevalencia y gravedad de la periodontitis podría ser mayor.
En el paciente con cirrosis son convenientes las visitas regulares al odontólogo con el fin de mantener un buen estado de higiene oral, previniendo así la aparición de infecciones orales y evitando la realización de tratamientos cruentos. El tratamiento odontológico en pacientes cirróticos, especialmente aquel que implique sangrado, requiere considerar previamente el estadio de la enfermedad y la necesidad de profilaxis antibiótica con el fin de reducir las complicaciones derivadas de la diseminación bacteriana, sobre todo en pacientes con cirrosis avanzada.
Además se ha constatado un mayor riesgo de endocarditis bacteriana en pacientes con cirrosis hepática, sobre todo en aquellos con defectos cardíacos, abuso de drogas e insuficiencia renal crónica, lo cual justifica la necesidad de administración de antibióticos de forma previa a la cirugía, no obstante, no existe una evidencia clara que recomiende su administración 600mg clindamicina en caso de alergia a la penicilina, una hora antes del procedimiento.
Antibióticos y Cirrosis: Consideraciones
En cuanto a los grupos de antibióticos más empleados en odontología destacaremos las penicilinas-cefalosporinas, la clindamicina, los macrólidos y las quinolonas.
- Penicilinas y cefalosporinas: Producen muy raras veces daño hepático, y suele ser asintomático. Tanto la pencicilina G, la penicilina V, la ampicilina y la amoxicilina son fármacos con muy pocos casos descritos de hepatotoxicidad. Es por ello que su uso como profilaxis en dosis única en pacientes con cirrosis avanzada y riesgo de sepsis administrando 2g amoxicilina aisladamente, o combinada con 500mg metronidazol una hora antes del procedimiento podría ofrecer una relación beneficio-riesgo favorable, lo cual explicaría su administración casi generalizada en la mayoría de los procedimientos dentales cruentos. Sin embargo, los casos de hepatotoxicidad debidos a la amoxicilina-clavulánico han sido ampliamente notificados y se considera responsable de entre el 13 y el 23% de los casos de hepatotoxicidad inducida por fármacos, especialmente en pacientes con edades superiores a los 65 años, sexo femenino y tras prescripciones repetidas, generalmente superiores a las 2 semanas de tratamiento. El ácido clavulánico parece ser el responsable del marcado incremento en los casos de hepatotoxicidad. El daño hepático producido por este componente puede aparecer hasta 2 semanas después de haber finalizado el tratamiento, siendo recomendable prescindir del uso de los inhibidores de betalactamasas por el riesgo de daño hepático que pueden generar. Las cefalosporinas han sido implicadas en escasas ocasiones en casos de hepatitis colestásicas, suponiéndose un mecanismo de hipersensibilidad similar al de las penicilinas.
- Macrólidos: También han sido implicados como posibles productores de daño hepático. Se han descrito casos de hepatotoxicidad con la eritromicina, que ocurren a veces hasta 2 semanas tras finalizar el tratamiento. La azitromicina ha sido considerada responsable de algunos cuadros de colestasis al igual que la claritromicina, especialmente en pacientes que los tomaban en dosis altas. La claritromicina, eritromicina y sobre todo la telitromicina se han asociado a casos de fracaso hepático agudo y muerte. Por todo ello, el uso de macrólidos en el paciente cirrótico avanzado debería ser evitado.
- Clindamicina: El daño hepático como consecuencia del uso de clindamicina es excepcional. Sin embargo, su uso, como ocurre con los macrólidos, debería ser evitado o ser empleada a menores dosis en el paciente cirrótico avanzado, sobre todo si se dispone de alternativas más eficaces para su tratamiento. A pesar de ello, la clindamicina es el antibiótico de elección en la profilaxis antibiótica de pacientes cirróticos alérgicos a la penicilina (dosis única de 600mg clindamicina en caso de alergia a la penicilina, una hora antes del procedimiento).
- Quinolonas: Los casos de hepatotoxicidad por quinolonas son escasos, aunque se han publicado casos de hipertransaminasemia con daño hepatocelular, colestasis y fallo hepático agudo con resultado de muerte implicando al ciprofloxacino. De cualquier forma su uso en el paciente cirrótico es muy común, y constituye una opción bastante segura. Además no suelen requerir ajuste de dosis por este motivo, aunque sí debería realizarse ajuste de dosis en caso de fracaso renal.
Manejo de Alteraciones Hemostáticas en Pacientes Cirróticos
El manejo preoperatorio requiere analizar la historia clínica del paciente así como evaluar el tratamiento odontológico a realizar y los antecedentes de sangrado ante otros procedimientos anteriores, pues esta última premisa es un importante indicador de alteraciones en la coagulación. En caso de dudas, es recomendable realizar una interconsulta con el médico especialista con el fin de conocer el grado de severidad de la enfermedad.
La cirrosis puede resultar en unos niveles plasmáticos deprimidos de los factores de la coagulación ya que la absorción y la utilización de vitamina K no será adecuada, afectando a la síntesis de los factores II, VII, IX y X. Debido a ello, ante un procedimiento dental que implique sangrado es recomendable realizar una evaluación de la hemostasia que incluya un hemograma completo con recuento del número de plaquetas, el tiempo de protrombina, el tiempo de tromboplastina parcial activada, el international normalized ratio (INR) y test de función hepática (niveles de transaminasas, nivel de bilirrubina y nivel de albúmina).
El INR, por sí solo, no siempre predice de forma certera el riesgo de sangrado postoperatorio, al igual que los test de laboratorio anteriormente citados. Sin embargo, está asociado con el grado de disfunción hepática y su progresión.
La trombocitopenia o la disfunción plaquetar sugieren un aumento del riesgo de sangrado post-operatorio, más aún si esta se halla junto con INR elevado. Es recomendable un nivel de plaquetas ≥100.000μl para procedimientos quirúrgicos dentales con mayor riesgo de sangrado, como cirugía ósea, colgajos de gran tamaño o exodoncias múltiples, y un nivel mínimo de 50.000-55.000μl para procedimientos quirúrgicos de menor riesgo, como exodoncias simples o colgajos de pequeño tamaño.
Los agentes antifibrinolíticos como el ácido épsilon aminocaproico (EACA) o el ácido tranexámico inhiben la fibrinólisis. Por ello, el uso de estos fármacos para el control de la hemorragia tras exodoncia simple, así como la administración intranasal de desmopresina (1-ácido-8-D-arginina vasopresina, DDAVP), que aumenta la síntesis del factor VIII y estimula la generación del factor de Von Willebrand, puede ser una buena alternativa en aquellos pacientes con cifras de plaquetas entre 30.000-50.000μl y valores de INR entre 2-3, en los cuales la transfusión de plaquetas parece inadecuada.
En función del tipo de cirugía y del riesgo de sangrado los antifibrinolíticos pueden ser utilizados vía oral de forma preoperatoria, o en forma de enjuagues en el postoperatorio. No obstante, se ha descrito un buen control de la hemorragia postexodoncia en pacientes en pretrasplante hepático tan solo con maniobras de compresión de la herida quirúrgica con gasas, siempre que las cifras de INR fueran iguales o inferiores a 2,5 y las plaquetas estuvieran por encima de 30.000, asegurándose previamente de que no existen otras coagulopatías, enfermedades o consumo de fármacos que afecten a la hemostasia.
Con respecto a los parámetros analíticos de laboratorio, se ha descrito que niveles bajos de hematocrito (por debajo del 25%) se correlacionan con un mayor incremento del tiempo de sangrado, incluso en aquellos pacientes con cifras normales de plaquetas. Análogamente, la determinación de los valores de fibrinógeno en sangre y su reposición cuando sus cifras son inferiores a 120mg/dl es un parámetro a tener en cuenta.
Por otra parte, no hay que olvidar que el mayor riesgo de sangrado en el paciente cirrótico se debe también a la presencia de ectasias y varicosidades en la mucosa gastroesofágica, faríngea y la mucosa oral, y que ciertos procedimientos invasivos sobre estas zonas pueden motivar un profuso sangrado, sobre todo si además existe un importante compromiso de los parámetros hemostáticos del enfermo, por lo que también es importante realizar un manejo cuidadoso de los tejidos evitando traumatizarlos en exceso.
Los pacientes cirróticos compensados American Society of Anesthesiologists (ASA) III pueden ser susceptibles de ser atendidos a nivel ambulatorio siempre y cuando las premisas y los parámetros de hemostasia anteriormente descritos se encuentren en los rangos anteriormente descritos, y los procedimientos de operatoria dental sean susceptibles de realizarse en estas condiciones. Por el contrario los pacientes cirróticos ASA IV o ASA III en los cuales las alteraciones hemostáticas sean severas, coexistan con otra patología asociada al enfermo o exista un alto riesgo de complicaciones derivadas de un tratamiento dental complejo, sería recomendable su tratamiento odontológico con medios hospitalarios, valorando una interconsulta con el especialista de hematología o medicina digestiva.
Periodontitis y Cirrosis: Una Conexión Importante
El American Journal of Physiology, Gastrointestinal and Liver Physiology ha publicado un estudio en el que destaca la importancia de una buena salud periodontal en la reducción de la inflamación y la toxinemia, así como en la mejora de la función cognitiva en personas con cirrosis hepática.
En estudios anteriores, se observó cómo en las personas que padecían cirrosis hepática presentaban cambios en la microbiota intestinal y bucal, lo que podía aumentar el riesgo de periodontitis y de complicaciones relacionadas con la cirrosis. Igualmente, en investigaciones anteriores se encontró que, en las personas con cirrosis, habían mayores niveles de inflamación en todo el cuerpo, lo que se asociaba a un mayor riesgo de encefalopatía hepática.
En el presente estudio, los investigadores estudiaron a dos grupos de voluntarios que presentaban cirrosis hepática y periodontitis de leve a moderada. Uno de los grupos recibió tratamiento periodontal y el otro, no. El equipo de investigación tomó muestras de sangre, saliva y heces antes y 30 días después del tratamiento periodontal. Igualmente, se valoró la función cognitiva de cada uno de los voluntarios antes y después del tratamiento.
Tras analizar los resultados, observaron que, en comparación con el grupo no tratado, en el grupo tratado, especialmente entre aquellos voluntarios con encefalopatía hepática, había niveles más altos de bacterias intestinales beneficiosas capaces de reducir la inflamación, así como niveles más bajos de bacterias productoras de endotoxinas en la saliva.
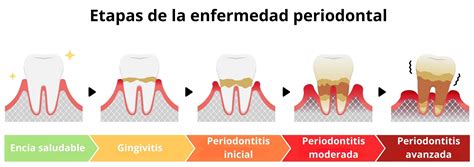
¿Qué es la periodontitis?
La periodontitis es una enfermedad inflamatoria que afecta a los tejidos que hay alrededor del diente (y que reciben el nombre de periodonto). Si no se diagnostica y se trata a tiempo, puede provocar la pérdida dental y, en determinados casos, repercutir en la salud general de quien la padece.
Según la afectación sea más superficial o más profunda, hablamos de gingivitis o de periodontitis.
- Gingivitis: Es una inflamación superficial de la encía. El sangrado es su principal señal de alerta y si no se trata adecuadamente, puede progresar a periodontitis.
- Periodontitis: Es una infección más profunda de la encía, que se despega del diente, formando así las bolsas periodontales. Debido a esta infección, se pierde el hueso que sujeta al diente.
Estas enfermedades de las encías evolucionan normalmente sin dolor, silenciosamente, y no llegan a ser realmente evidentes hasta alcanzar fases muy avanzadas, por lo que un diagnóstico lo más precoz posible es esencial.
Causas de la Periodontitis
Las enfermedades de las encías o enfermedades periodontales se producen por la acción de las bacterias, más de 700 tipos, que habitualmente viven en la boca. Estas se depositan en los dientes, las encías e incluso sobre las restauraciones (reconstrucciones de porciones de dientes). En muchas ocasiones, sucede que la higiene oral es incorrecta, incompleta o insuficiente, lo que hace que las bacterias crezcan, se agrupen y se lleguen a acumular en forma de biofilm o placa bacteriana en zonas escondidas, principalmente en los espacios entre dientes.
Además, hay otros muchos factores vinculados a esta enfermedad como:
- Tabaco
- Estrés
- Enfermedades sistémicas, como la diabetes
- Defensas bajas
- Cambios hormonales, como los que suceden durante el embarazo o la menopausia
Síntomas de la Periodontitis
El principal y primer signo que alerta de que algo está pasando es el sangrado de encías, espontáneo o durante el cepillado, y el enrojecimiento. Que la encía sangre no es normal.
Además, puede haber:
- Mal aliento
- Hipersensibilidad al frío
- Pérdida de encía o percepción de dientes más largos
- Movilidad o separación de los dientes
- Aparición de abscesos o flemones en la encía
Complicaciones de la Periodontitis
La periodontitis también afectar al estado de salud general, pues existe evidencia científica sobre la relación de esta enfermedad con el aumento del riesgo vascular, la descompensación de la diabetes, infecciones respiratorias o incluso el parto prematuro.
- Diabetes: La diabetes y la periodontitis tienen una relación bidireccional importante y si no se controlan de manera conjunta, pueden llegar a ser contraproducentes para una buena salud y una mejor vida.
- Enfermedad cardiovascular: La periodontitis es un factor de riesgo para el desarrollo de enfermedad cardiovascular arterioesclerótica.
Tratamiento de los Problemas de Encías
Su tratamiento se fundamenta en tres pilares:
- La fase básica del tratamiento de las encías incluye el raspado y el alisado radicular (limpieza manual por debajo de las encías) junto a la enseñanza de instrucciones en higiene específicas y su cumplimiento.
- En determinados casos, se hace necesario pasar a una segunda fase de tratamiento en la que son necesarias pequeñas cirugías de las encías para corregir los defectos que pueda haber dejado la enfermedad.
- Por último, es imprescindible seguir un programa de mantenimiento o seguimiento para prevenir o controlar la posible aparición de recaídas, aún más si persiste la presencia de factores de riesgo antes mencionados.
Diez Consejos para Prevenir la Aparición de Periodontitis
La salud de nuestros dientes y encías puede condicionar nuestra vida, casi sin darnos casi cuenta. Desde bien pequeños deberíamos saber de su importancia y cuidar de ellos diariamente para que nos duren el mayor tiempo posible en óptimas condiciones, porque esto se traduce en una mejor calidad de vida.
- Lávate los dientes todos los días.
- Más allá del cepillo (hilo dental).
- Refuerza la limpieza con el enjuague.
- Evita ciertos alimentos (azúcares).
- Apuesta por otros (frutas, omega 3).
- No picotees entre horas.
- Cuídate si estás embarazada.
- Máxima precaución ante ciertas enfermedades (diabetes, cardiovasculares).
- Presta más atención si tienes predisposición genética.
- Destierra el miedo a ir al dentista.
Enfermedades Periimplantarias y Cirrosis
El grupo de investigación de Costa et al. diseñó un estudio que permitiera evaluar la posible relación entre la cirrosis hepática y las enfermedades periimplantarias, así como la influencia de posibles factores de riesgo.
Los autores del trabajo reclutaron individuos adultos con al menos un implante osteointegrado durante cinco años o más. Los pacientes asignados al grupo de casos debían estar diagnosticados de cirrosis, mientras que el grupo de controles debía estar formado por individuos sin enfermedades hepáticas. Finalmente, el estudio incluyó un total de 192 participantes, 64 casos y 128 controles, con una edad media de 63.4 años y una mayoría de varones (75.5%). El grupo de casos presentó una mayor proporción de individuos varones, mayores de 55 años, fumadores y consumidores de alcohol respecto al grupo control.
Asimismo, las prevalencias de mucositis periimplantaria, periimplantitis y periodontitis fueron superiores en el grupo de pacientes con cirrosis. Por otra parte, los análisis de regresión mostraron que la probabilidad de tener periimplantitis era 2.5 veces mayor en los individuos con cirrosis que en los controles y que las variables asociadas con la periimplantitis, además de la cirrosis, incluían el consumo de alcohol, una edad superior a los 55 años, el sexo masculino, el tabaquismo, la periodontitis y un número de dientes ≤14. En el caso de la mucositis periimplantaria, se relacionó con el consumo de tabaco y la presencia de periodontitis.
En definitiva, los resultados de este trabajo muestran una importante asociación entre la cirrosis hepática y el riesgo de periimplantitis.
| Variable | Odds Ratio (OR) | Intervalo de Confianza (95% CI) |
|---|---|---|
| Cirrosis Hepática | 2.5 | [Insertar Intervalo] |
| Consumo de Alcohol | [Insertar OR] | [Insertar Intervalo] |
| Edad > 55 años | [Insertar OR] | [Insertar Intervalo] |
| Sexo Masculino | [Insertar OR] | [Insertar Intervalo] |
| Tabaquismo | [Insertar OR] | [Insertar Intervalo] |
| Periodontitis | [Insertar OR] | [Insertar Intervalo] |