La cirugía periodontal es una técnica utilizada para tratar los tejidos bucales afectados por la enfermedad periodontal o piorrea. Esta es una infección bacteriana crónica que ataca las encías, los ligamentos y los huesos alrededor de los dientes.

La periodontitis, también conocida como enfermedad de las encías, es una infección grave que puede dañar los tejidos blandos y, si no se trata, puede dañar los huesos que sostienen los dientes. Es muy común hoy en día, pero se puede prevenir en gran medida, ya que suele ser el resultado de una mala higiene bucal.
La cirugía periodontal permite el reemplazo o la reconstrucción de estructuras dañadas utilizando materiales parecidos al hueso mediante el trasplante de tejido perdido de las encías. De esta manera, las encías se pueden volver a unir a la base de los dientes.
Objetivos de la Cirugía Periodontal
- Controlar la infección: Su objetivo es conseguir la creación de un medio oral que permita el control de la placa bacteriana que originó la infección.
- Regeneración: Una vez que la infección ha sido controlada y se tiene la certeza de que no se volverá a reproducir, es el momento de iniciar la regeneración que permita mantener un efecto estético adecuado en el paciente.
El principal beneficio de esta cirugía es mejorar el enfoque de limpieza dental, tanto para el dentista como para el propio paciente.
Tipos de Cirugía Periodontal
Existen básicamente tres tipos de cirugía periodontal:
- Cirugías respectivas o de acceso: Son intervenciones para acceder de forma más precisa a toda la superficie radicular y al hueso de soporte del diente, y eliminar o reducir en la medida de lo posible las bolsas de tejido blando.
- Cirugías regenerativas: Permiten la regeneración de la bolsa periodontal a través de la corrección del daño causado por ella misma.
- Cirugías mucogingivales: Se realizan cuando existe una elevación de encía queratinizada suficiente y un óptimo grosor, permitiendo optar por el colgajo de desarrollo coronal.
Tratamiento periodontal básico para pacientes (gingivitis y periodontitis) - Tráiler
Extracción Dental e Infección Postoperatoria
La extracción dental es un procedimiento común que se realiza para eliminar un diente dañado o enfermo. A pesar de ser una cirugía relativamente sencilla, existen riesgos de complicaciones postoperatorias, siendo una de las más comunes la infección. La infección postoperatoria dental es una condición que puede ocurrir después de una extracción dental y puede causar dolor, hinchazón y fiebre en el sitio de la extracción.
Causas y Factores de Riesgo
Existen varias causas y factores de riesgo que pueden contribuir a la aparición de una infección postoperatoria dental después de una extracción:
- Una técnica quirúrgica inadecuada o una falta de higiene durante la cirugía pueden aumentar el riesgo de infección.
- La presencia de una infección dental previa o una mala salud bucal antes de la cirugía también puede aumentar el riesgo de infección postoperatoria.
- Otros factores de riesgo incluyen la presencia de enfermedades sistémicas como la diabetes, la edad avanzada, el tabaquismo y un sistema inmunológico comprometido.
Síntomas de Infección Postoperatoria
Antes de que se produzca la infección, existen distintos síntomas claros de su aparición. Es importante tener en cuenta que los síntomas pueden variar de una persona a otra y que no todos los pacientes con infección postoperatoria dental experimentarán todos los síntomas mencionados anteriormente:
- Dolor severo: Las infecciones dentales pueden causar un dolor intenso y constante que puede ser difícil de controlar.
- Hinchazón: La hinchazón en la cara, la mandíbula y el cuello es común en casos de infección dental.
- Fiebre: La fiebre es un signo común de infección y puede indicar que la infección se ha propagado a otras partes del cuerpo.
- Dificultad para respirar o tragar: Si la infección se extiende a la garganta o a los pulmones, puede ser difícil respirar o tragar.
- Infección generalizada: En casos graves, la infección puede propagarse a otras partes del cuerpo y causar una infección generalizada, conocida como sepsis.
- Daño permanente: Si la infección no se trata a tiempo, puede causar daño permanente a los dientes, las encías y el hueso circundante.
Es importante buscar atención médica inmediata si se experimenta alguno de estos síntomas para prevenir complicaciones graves y asegurar una recuperación rápida.
Medidas Preventivas
Siguiendo estas medidas preventivas, se puede reducir significativamente el riesgo de infección postoperatoria dental después de una extracción:
- Seguir las instrucciones del dentista: Después de la extracción dental, es importante seguir las instrucciones del dentista para el cuidado de la zona afectada.
- Mantener una buena higiene bucal: Una buena higiene bucal es crucial para prevenir infecciones dentales en general.
- Evitar fumar y beber alcohol: Fumar y beber alcohol pueden afectar la capacidad del cuerpo para combatir las infecciones y retrasar la cicatrización.
- Seguir una dieta saludable: Una dieta saludable y equilibrada puede ayudar a fortalecer el sistema inmunológico y reducir el riesgo de infección después de una extracción dental.
Tratamiento para Infección Postoperatoria
El tratamiento para una infección postoperatoria dental después de una extracción depende de la gravedad de la infección. En casos más graves, el dentista puede necesitar realizar una limpieza de la zona afectada para eliminar cualquier acumulación de pus y tejido infectado. Es importante seguir las instrucciones del dentista para el cuidado de la zona afectada después del tratamiento.
Implantes Dentales e Infecciones
Los implantes dentales, al igual que los dientes naturales, pueden verse afectados por una infección. Una vez que el implante se ha integrado, es fundamental mantener libre de infecciones el hueso que lo sustenta. De esta forma evitaremos su destrucción y, por tanto, la pérdida del implante.
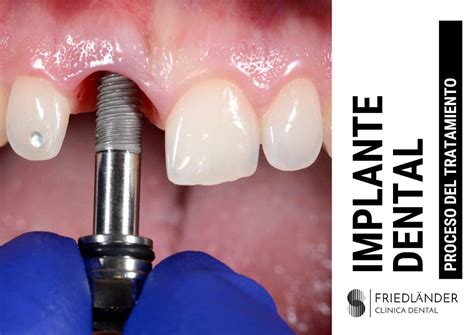
Los implantes de titanio experimentan el fenómeno conocido como oseointegración, que básicamente consiste en la unión íntima de la superficie del implante con el tejido óseo. Nuestro cuerpo no lo interpreta como un material extraño, sino que lo considera como biocompatible o amigable, y por ello promueve el crecimiento del tejido óseo en la periferia del implante. Por ello las medidas higiénicas y de control de placa son fundamentales para la supervivencia del implante a medio y largo plazo.
Si la higiene y el control de la placa no son adecuadas, y especialmente si confluyen otros factores como la genética, la diabetes, el consumo de tabaco u otras sustancias, tratamientos con fármacos que afectan el metabolismo óseo o el déficit de vitamina D, se van a producir dos situaciones adversas:
- Mucositis periimplantaria: Inflamación de los tejidos gingivales que rodean el implante.
- Periimplantitis: Si no controlamos la mucositis, se puede producir la falta o pérdida de tejido óseo y, a largo plazo, la pérdida del implante.
Síntomas de Infección en Implantes Dentales
- Aparición de inflamación.
- Sangrado en los implantes.
- Supuración.
- Mal sabor o mal olor, y más raramente dolor.
- Exposición del cuerpo de los implantes.
- Movilidad del implante.
Tratamiento de Implantes Dentales Infectados
Hoy por hoy la prevención y el diagnóstico temprano son las mejores armas para combatir las infecciones de los implantes dentales. Según el nivel de gravedad de la infección, existen tres líneas de tratamiento:
- Higiene: El tratamiento de los implantes afectados por mucositis periimplantaria debe orientarse fundamentalmente a restablecer la salud mediante medidas de higiene, tanto profesionales (limpiezas con ultrasonidos, polvo de glicina, etc.) como de autocuidado.
- Tratamiento quirúrgico e implantoplastia: Cuando la mucositis ha progresado y producido la perdida de soporte óseo estamos ante una periimplantitis. Su manejo es notoriamente más complejo que el de la mucositis y aún no goza de consenso científico. En la mayoría de los casos el tratamiento es conservador.
- Retirada del implante: En su versión más agresiva, como son los casos con supuración activa que no responden a medidas antibióticas y quirúrgicas, la periimplantitis puede obligar a retirar el implante.
Prevención de Infecciones en Implantes Dentales
Los estudios actuales sugieren que para prevenir la infección de los implantes dentales y promover su éxito a largo plazo, deben seguirse una serie de pautas clínicas y de autocuidado. Se aconseja a los pacientes sobre la necesidad de mantener una correcta higiene y unos hábitos de vida saludables (alimentación sana, control del estrés y, especialmente, evitar el tabaco).
Importancia de las Revisiones en Implantes Dentales
Teniendo en cuenta los datos sobre infecciones en implantes, el cumplimiento del calendario de revisiones diseñado para cada paciente es el único medio de asegurar un cierto control sobre la evolución de los implantes a lo largo del tiempo. Recuerda que la prevención y el diagnóstico temprano es hoy por hoy el mejor tratamiento. Una visita rutinaria al dentista puede salvar tu implante.
Enfermedad Periodontal
La enfermedad periodontal (gingivitis o inflamación de encías y piorrea o periodontitis) es una infección producida por las bacterias o microbios que todos tenemos en la boca.
Tratamiento Periodontal
El tratamiento consta de varias partes:
- Motivación e instrucción en medidas higiénicas del paciente.
- Eliminación de la infección periodontal.
- Evaluación periodontal para confirmar la curación de la infección.
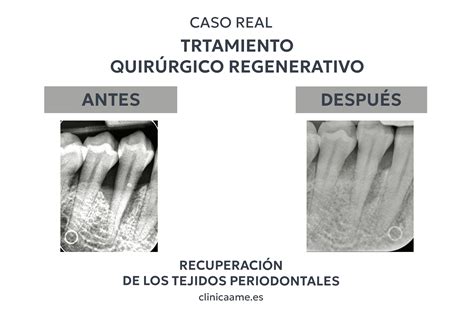
En nuestra clínica dental de Bilbao realizamos tratamiento periodontal regenerativo para aquellos pacientes con lesiones con defectos óseos verticales o circunferenciales. El objetivo de este tratamiento además de erradicar la infección y con ello mejorar el pronóstico o duración del diente a largo plazo.
Antibióticos en el Tratamiento Periodontal
Amoxicilina y Metronidazol son los 2 antibióticos de elección que actúan de forma sinérgica y cubren ampliamente el espectro de las bacterias periodontopatógenas. En caso de no realizar antibiograma, la bibliografía indica como antibioticoterapia de elección para periodontitis agresivas o severas la toma de AMOXICILINA 500MG y METRONIDAZOL 500MG cada 8h durante 10 días, y siempre realizando de forma concominante un tratamiento local que elimine el sarro supra y subgingival del paciente. Así combatimos de forma sistémica y localizada la infección.
Cabe destacar el efecto antabús del metronidazol con el alcohol y es necesario alertar a los pacientes.
Factores de Riesgo en la Periodontitis
Como la mayoría de enfermedades crónicas vinculadas a la respuesta inmunológica del paciente, la periodontitis también depende de factores hereditarios, susceptibilidad individual, enfermedades sistémicas y otros factores de riesgo del paciente, como son el tabaco, el embarazo, la diabetes, la epilepsia, el uso de aerosoles en asmáticos, las cardiopatías, las broncopatías, inmunodeprimidos y/o defectos en la inmunidad…
Bacterias Causantes de la Enfermedad Periodontal
Diferentes autores consideran que las bacterias más frecuentemente aisladas como causantes de enfermedad periodontal son anaerobios del tipo: Actinobacillus actinomycetemcomitans, Porphyromonas gingivalis/endontalis, Prevotella intermedia, Eikenella corrodens, Fusobacterium nucleatum, Peptostretococcus micros, Streptococcus constellatus, S. intermedius, S. mitis/oralis, Staphylococcus aureus, candidas entre otras.

Diagnóstico Microbiológico
Actualmente en la clínica dental es posible tomar muestras de la placa bacteriana del paciente y enviarlas para realizar un estudio microbiológico mediante cultivo, PCR y antibiograma y así identificar de forma precisa las bacterias presentes e indicar de forma individualizada y personalizada la mejor antibioticoterapia para el paciente.