La similitud morfológica y funcional entre los tejidos periimplantarios y periodontales ha permitido adaptar técnicas periodontales a la implantología. El manejo correcto de los tejidos periimplantarios es esencial para mejorar el entorno periimplantario, tanto estética como funcionalmente.
El objetivo de este artículo es revisar la bibliografía sobre estos conceptos y las técnicas quirúrgicas periodontales aplicadas en implantología.
Injerto conectivo para recesiones gingivales
Introducción
El uso de implantes osteointegrados para reemplazar dientes naturales perdidos es una opción de tratamiento predecible a largo plazo. Los criterios de éxito definidos por Albrektsson se basan en la integración entre el implante y el hueso receptor, incluyendo la ausencia de radiolucidez periimplantaria, movilidad, pérdida ósea anual menor de 0.2 mm, dolor, infección y parestesias.
La valoración estética también se considera un criterio de éxito. La alta predictibilidad de los tratamientos con implantes y el aumento en las indicaciones hacen que los tratamientos con implantes en localizaciones estéticas sean más frecuentes, con altas demandas por parte del paciente y el profesional. Los objetivos estéticos buscan imitar la naturaleza, creando un perfil que simule la emergencia radicular y manteniendo o reconstruyendo las papilas interdentarias para una arquitectura gingival correcta.
La similitud entre los tejidos periodontales y periimplantarios permite aplicar conceptos y técnicas periodontales a la implantología, como la monitorización, el mantenimiento y la cirugía plástica periodontal. Las metas en el manejo de los tejidos blandos en implantes son obtener un resultado estético adecuado y garantizar condiciones óptimas para el mantenimiento de las fijaciones intraóseas.
En suma, las metas en el manejo de los tejidos blandos en implantes deben ser la obtención de un resultado estético lo más adecuado posible y el garantizar unas condiciones ópticas para el mantenimiento de las fijaciones intraóseas.
Relación entre Tejidos Periodontales y Periimplantarios
1. Tejido Epitelial
Tras la cirugía implantológica, el epitelio gingival regenera células epiteliales similares a las del epitelio del surco y de unión en los dientes naturales. No existen diferencias a nivel epitelial entre ambos tejidos, incluyendo la existencia de epitelio queratinizado y la adhesión por hemidesmosomas entre el pilar del implante y el tejido periimplantario.
2. Tejido Conectivo
Existen fibras de tejido conectivo apicales a la interfase epitelial que sustentan el epitelio superficial. La histología de ambos tejidos muestra semejanzas como la ausencia de infiltrado inflamatorio en estado de salud y la presencia de fibras colágenas. Sin embargo, hay diferencias en la cantidad de estas fibras (mayor en el tejido periimplantario) y su orientación. En el tejido gingival supracrestal, las fibras se orientan perpendicularmente a la superficie dentaria, mientras que en los tejidos periimplantarios se orientan paralelamente a la superficie del implante, originándose en el hueso integrado a las fijaciones.
En la porción de tejido conectivo en contacto con los pilares transepiteliales, apenas existen vasos sanguíneos, pero sí gran cantidad de fibroblastos, asegurando un sellado correcto entre el medio ambiente oral y la superficie del implante. La zona de tejido conectivo más alejada del pilar transepitelial presenta menos fibroblastos, pero más fibras colágenas y vasos sanguíneos.
3. Función
Las similitudes estructurales se acompañan de similitudes funcionales. La interacción entre los tejidos periimplantarios y la superficie de las fijaciones intraóseas deriva en una integración del tejido conectivo alrededor del implante, previniendo la migración epitelial y estableciendo una barrera biológica. Existe una similitud al corroborar la existencia del espacio o anchura biológica en dientes e implantes. En implantes, este espacio ocupa aproximadamente 3 mm de espesor, repartidos entre inserción epitelial (2 mm) e inserción conectiva (1-1.5 mm). Si no se respeta este espacio durante la cirugía, se producirá reabsorción ósea hasta conseguirlo.
Es importante reconocer el papel protector de la mucosa que recubre la superficie de los implantes en contacto con el medio oral. La mucosa queratinizada forma una barrera al paso de las toxinas orales y las bacterias hacia el surco periimplantario. Este precinto biológico consiste en la regeneración y adaptación de las células y los tejidos a la superficie de los biomateriales implantados, protegiendo del paso de microorganismos y toxinas desde el medio oral al interior de los tejidos periimplantarios, y su mantenimiento en estado de salud es fundamental para el mantenimiento de su integridad.
Por otro lado, es importante reconocer el papel protector de la mucosa que recubre la superficie de los implantes en contacto con el medio oral.
4. Microbiología
Las características de la flora bacteriana son muy similares en ambos tipos de tejidos, tanto en condiciones de salud como en enfermedades. Existe una flora compuesta predominantemente por cocos y bacilos no móviles Gram + en condiciones de salud, apareciendo colonias de bacterias anaerobias Gram -, bacilos móviles y espiroquetas de forma dominante cuando existe una situación patológica.
Consideraciones en el Mantenimiento de los Implantes: La Mucosa Queratinizada
Se admite que la mucosa queratinizada no es un requisito imprescindible para asegurar la salud en denticiones naturales ni alrededor de los implantes dentales. En los dientes, el periodonto mantiene una banda mínima de encía queratinizada, de 0.5 mm aproximadamente, debido al potencial inductor del ligamento periodontal, ausente en los implantes.
Desde un punto de vista clínico, las restauraciones se higienizan más fácil y confortablemente cuando existe una adecuada banda de mucosa queratinizada alrededor de los implantes. Algunos estudios han demostrado mayor recesión y pérdida de inserción en implantes rodeados de mucosa no queratinizada sometidos experimentalmente al efecto de la placa bacteriana. Una banda de mucosa queratinizada de al menos 2 mm de anchura alrededor de los implantes parece ser adecuada.
Esto lleva a la conclusión de que existe una condición más favorable para el mantenimiento de los implantes cuando existe una cierta cantidad de tejido queratinizado alrededor de las fijaciones.
Según Warrer la banda de mucosa queratinizada adecuada parece ser de al menos 2 mm de anchura alrededor de los implantes.
Manejo de Tejidos Periimplantarios: Fundamentos y Objetivos
La manipulación quirúrgica de los tejidos blandos periimplantarios busca dos objetivos principales:
- Obtener un resultado estético adecuado.
- Garantizar condiciones óptimas para el mantenimiento a largo plazo.
Localización de Implantes
Se diferencia entre localizaciones estéticas y estándar:
- Localizaciones estéticas: Áreas con prioridad estética, siendo ésta la zona de máxima exposición dentaria de cada paciente.
- Localizaciones estándar: Áreas sin compromiso estético, donde la función y el mantenimiento son los objetivos principales.
Momentos Quirúrgicos
Se distinguen los siguientes tiempos de actuación:
- Antes de la inserción de los implantes.
- En el momento de la inserción (primera fase quirúrgica).
- Durante la segunda cirugía.
- En la fase de mantenimiento.
Variaciones Según Tipo y Técnica de Implantes
Las opciones terapéuticas dependen del tipo de procedimiento implantológico empleado: técnica sumergida o no sumergida, implantes de una sola pieza o de dos piezas.
- Implantes de una pieza con técnica no sumergida (una fase): Existe un momento quirúrgico, el mismo en el que se inserta el implante.
- Implantes de dos piezas con técnica sumergida (dos fases): Un primer momento para actuar sobre los tejidos blandos es aquel en el que se coloca el implante, existiendo una segunda oportunidad para actuar sobre los tejidos en la cirugía de conexión de los pilares transepiteliales, una vez transcurrido el período de osteointegración.
La posición en la que quede la interfase implante-pilar (gap) es determinante para la estructuración de los tejidos blandos periimplantarios. Normalmente, los implantes de dos piezas se insertan con técnica sumergida, mientras que los de una pieza se realizan en una sola fase (técnica no sumergida).
Técnicas de Cirugía Mucogingival para el Cubrimiento Radicular
La recesión radicular puede desencadenar problemas de hipersensibilidad, caries radicular y problemas estéticos. Para corregir estos defectos y cubrir las superficies denudadas de las raíces se han propuesto gran variedad de técnicas de cirugía plástica periodontal.
El propósito de este artículo es realizar una descripción detallada de diferentes procedimientos quirúrgicos para el cubrimiento radicular. Las técnicas de injerto gingival libre, injertos conectivos subepiteliales e injertos de matriz dérmica acelular son descritas paso a paso, según se encuentran definidas en la literatura. Para conseguir la máxima predictibilidad en el cubrimiento de las raíces denudadas es imprescindible diagnosticar con exactitud el caso y observar detalladamente todos los pasos de la técnica quirúrgica.
Diagnóstico de las Recesiones Radiculares
Previo a la selección del tratamiento, el profesional deberá evaluar y clasificar el tipo de recesión. Según la predictibilidad en el cubrimiento radicular Miller presentó la siguiente clasificación en 1985:
- Clase I: La recesión de tejido marginal no se extiende más allá de la línea mucogingival. No hay pérdida de hueso ni tejido blando interdentario. Se puede conseguir el cubrimiento completo de la recesión de manera predecible.
- Clase II: Recesión del tejido marginal que se extiende hasta la línea mucogingival o la sobrepasa. No hay pérdida de hueso ni tejido blando interdentario. Se puede conseguir el cubrimiento completo de la recesión de manera predecible.
- Clase III: Recesión del tejido marginal que se extiende hasta la línea mucogingival o más allá. La pérdida de hueso o tejido blando interdentario es apical al límite amelocementario pero coronal a la extensión apical de la recesión de tejido marginal o existe malposición dentaria. Sólo podremos alcanzar un cubrimiento parcial de la recesión.
- Clase IV: Recesión de tejido marginal que se extiende más allá de la unión mucogingival. La pérdida de hueso interdentario se extiende a un nivel apical a la extensión de la recesión del tejido marginal. Puede existir malposición dentaria. No se puede esperar un cubrimiento de la superficie radicular de manera predecible.
Esta clasificación sólo representa una guía para determinar el pronóstico del tratamiento pero hay otros factores a considerar, como la profundidad del vestíbulo, la convexidad radicular, la presencia de abrasiones radiculares, la dimensión de las papilas, el desequilibrio acentuado entre el plano óseo y dental, la proporción entre el área avascular/vascular, entre otros. De todo ello se desprende que la predictibilidad de un recubrimiento radicular completo es mayor en aquellas recesiones que no presenten pérdida de soporte interproximal.
Otros factores de riesgo que contraindicarían la realización de técnicas de cubrimiento radicular son la existencia de malposición dentaria severa, que requiere tratamiento ortodóncico previo, hábitos de higiene oral inapropiados que deben ser corregidos antes de la intervención y el hábito tabáquico. En efecto, el tabaco interfiere en la cicatrización y contribuye a la destrucción periodontal; así deberíamos recomendar a nuestros pacientes abandonar tal hábito.
Según los criterios utilizados por Miller en sus publicaciones, se acepta que el recubrimiento radicular es completo cuando, tras el período de cicatrización, el margen gingival se localiza a nivel de la línea amelocementaria, existe inserción clínica en la raíz, la profundidad del surco es de 2 mm o menor y no existe sangrado al sondaje.
Tratamiento para el Cubrimiento Radicular
Para corregir los defectos mucogingivales y cubrir las superficies denudadas de las raíces se han propuesto varias técnicas de cirugía plástica periodontal:
- A. Autoinjertos pediculados: colgajos rotacionales o desplazados coronalmente.
- B. Autoinjertos de tejidos blandos libres: gingival libre y tejido conectivo subepitelial.
- C. Técnicas quirúrgicas basadas en regeneración tisular guiada (RTG), con membranas reabsorbibles o no reabsorbibles.
- D. Injerto dérmico acelular, Alloderm®.
Injerto Gingival Libre
Esta técnica quirúrgica fue descrita por Sullivan y Atkins en 1968 con el objetivo de aumentar el grosor de encía queratinizada y posteriormente modificada por Miller en 1982 para el cubrimiento de recesiones radiculares.
Los pasos quirúrgicos para el cubrimiento radicular con injerto gingival libre son los siguientes:
- Preparación del lecho receptor.
- Preparación de la superficie radicular.
- Obtención del tejido donante.
- Sutura.
El cubrimiento radicular también puede realizarse en dos fases quirúrgicas. En 1975, Bernimoulin la describió de la siguiente manera: primero se realiza un injerto gingival libre apical a la zona con recesión para aumentar la encía queratinizada y pasadas seis semanas, se recoloca coronalmente el injerto para conseguir el cubrimiento radicular. Esta técnica ha ido perdiendo aceptación debido a las ventajas que ofrece la técnica de Miller, que en un solo paso consigue el cubrimiento radicular de forma predecible (en el 89,9% de los casos, con un cubrimiento radicular completo).
Injerto de Tejido Conectivo Subepitelial
En 1985, Langer y Langer fueron los primeros autores en describir el uso del injerto de tejido conectivo subepitelial. Este procedimiento permite aumentar la cantidad de encía queratinizada, así como conseguir cubrimiento radicular. El tejido conectivo donante es obtenido del interior de la fibromucosa palatina. Posteriormente es colocado sobre un lecho receptor en la zona afectada y se cubre por un colgajo reposicionado coronalmente. Con el objetivo de disminuir al máximo el riesgo en la vascularización del injerto, esta técnica ha sufrido modificaciones en el diseño del lecho; en 1985, Raetzke hizo posible la inserción del tejido a través de un sobre, mientras que Allen lo consiguió mediante la técnica del túnel.
En la literatura se describen diferentes variantes de la técnica según el tipo de colgajo que cubrirá el tejido conectivo en el lecho receptor y también según la técnica de obtención del injerto de la zona palatina donante.
| Técnica | Descripción | Ventajas | Desventajas |
|---|---|---|---|
| Injerto Gingival Libre | Aumenta el grosor de la encía queratinizada | Simple, predecible | Estética limitada, contracción |
| Injerto de Tejido Conectivo Subepitelial | Aumenta la encía queratinizada y cubre la raíz | Mejor estética, mayor cobertura | Técnicamente más demandante |
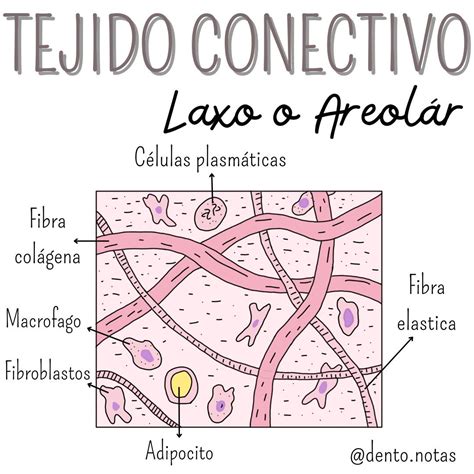
La técnica del tejido conectivo es muy predecible a lo largo del tiempo y el grado de recubrimiento radicular es mucho mayor que mediante otras técnicas.
Los principales indicadores de la realización de esta técnica son similares a las anteriores. Como resultado, mediante esta técnica quirúrgica se mejora considerablemente la estética bucodental del paciente aumentando por ello su autoestima.
tags: #colgajos #pediculados #en #periodoncia