El dolor dental es una molestia que puede indicar la existencia de algún tipo de enfermedad o infección. Un gran porcentaje de las visitas a clínicas profesionales corresponde a pacientes que sufren dolor en sus dientes y desean conocer sus causas y soluciones.
De esta forma, es fundamental identificar el origen del dolor, cuáles son los síntomas que puede que le acompañen, cómo es el dolor que se está experimentado, a qué zonas afecta o cuáles son las posibles consecuencias de no tratar a tiempo la molestia. Además, es realmente importante ponerse en manos de un equipo profesional que estudie el caso con profundidad, identifique sus causas y consiga aplicar un tratamiento para poner fin al dolor.
💥 7 REMEDIOS CASEROS para el DOLOR de MUELAS 🦷
¿Cómo se presenta el dolor de dientes?
Es posible que los dolores dentales se muestren de diversas formas o incluso que alteren acciones cotidianas como comer, beber, o lavarse los dientes. Estas molestias pueden presentarse en forma de dolor constante o intermitente en uno o varios dientes, e intensificarse durante la ingesta de alimentos muy calientes o muy fríos.
En algunos casos, puede provocar inflamación de la encía, la boca o la zona que rodea al diente. Por otro lado, es posible que estas molestias se vean acompañadas de otros síntomas como mal sabor en la boca, dolores de cabeza o de oído o incluso fiebre.
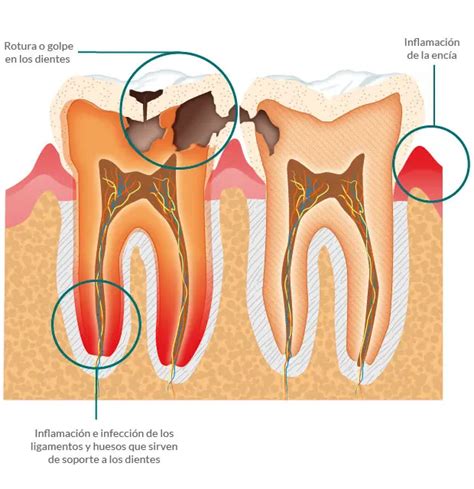
Tipos de dolor de dientes
Existen varios tipos de dolor de dientes que pueden ser ocasionados por diversos motivos, por lo que recomendamos visitar siempre a un profesional que pueda identificarlos.
Estas son algunas de las enfermedades y procesos de desarrollo bucodental que pueden provocar dolor en los dientes:
- Caries. La acumulación de placa bacteriana debido a una higiene bucal deficiente puede llevar a la aparición de caries.
- Periodontitis: infección grave de las encías que destruye el tejido óseo que protege y sostiene los dientes y que puede provocar dolor en las encías o dientes al masticar.
- Infección periapical: afecta al ápice de las raíces dentarias y de no tratarse a tiempo, puede implicar la muerte del diente. Este dolor se presenta en el diente afectado de forma intensa.
- Pericoronaritis: inflamación de la encía e infección superficial alrededor de la corona del diente que provoca dolor mandibular y dificultad para masticar. La erupción de cualquier diente origina una pequeña inflamación alrededor de la encía que rodea la corona dentaria al ponerse en contacto con la flora de la cavidad bucal conocida como pericoronaritis. Este proceso suele ser asintomático durante la erupción de la mayoría de los dientes, salvo en el caso de los cordales.
- Traumatismo dental: puede implicar rotura de un fragmento o incluso lesión del nervio interior.
- Hipersensibilidad dental: originada por la higiene, el estilo de vida, el bruxismo u otras enfermedades. Suele originar molestia intensa y breve ante estímulos como ingerir bebidas o alimentos muy fríos o calientes. Las personas que sufren esta sensibilidad son más susceptibles a los cambios de temperatura y acidez de los alimentos.
- Pulpitis: Se trata de la inflamación de la pulpa dental, a menudo causada por caries profundas o traumatismos. La pulpitis es una afección que causa una inflamación dolorosa de la pulpa.
- Nacimiento de muelas del juicio. A partir de los 17 años de edad pueden comenzar a salir las muelas del juicio o cordales. Incluso, en función del espacio que tengamos en nuestra cavidad bucal, la estructura del resto de piezas dentales puede llegar a estar comprometida.
¿Qué sucede cuando voy al dentista por un dolor de dientes?
Durante tu primera visita, tu odontólogo creará tu historia clínica realizando un examen completo de tu salud. Le examinará la boca un odontólogo, junto a los dientes, las encías, mandíbula, lengua, garganta, senos nasales, los oídos, la nariz y el cuello.
El dentista examinará los dientes y las encías en busca de signos de inflamación, enrojecimiento o dientes dañados. Podrá enjuagar la zona afectada con agua caliente para eliminar restos de comida y realizar una prueba para verificar la sensibilidad al calor y al frío.
Tratamientos comunes
El dolor de muelas debe ser tratado de inmediato para evitar complicaciones, como la diseminación de infecciones.
- Tratamiento de Caries: Si el dolor es causado por una caries, el odontólogo removerá la parte afectada y limpiará el diente.
- Empastes Dañados: En caso de que un empaste esté flojo o roto, el dentista retirará el material antiguo y colocará un nuevo empaste.
- Pulpitis: Cuando la pulpa dental está infectada (pulpitis), puede ser necesario realizar un tratamiento de conducto. Este procedimiento consiste en eliminar el tejido infectado y rellenar el espacio con un material biocompatible.
- Extracción del Diente: En situaciones donde el diente está tan dañado que no puede ser restaurado, la extracción puede ser la única opción viable. Está en manos del odontólogo decidir, según el caso, si la mejor opción es extraer o dejar que salga la muela.
Soluciones para el dolor dental
Independientemente del tipo de dolor de dientes que se presente, lo recomendable siempre es acudir a un profesional para que evalúe el caso, ofrezca un diagnóstico adaptado y no se agrave la situación con el paso del tiempo. Por otro lado, es importante destacar que el mantenimiento de una higiene dental diaria es un gran método de prevención ante la aparición de estas molestias.
Si has sentido un pinchazo al masticar o presionar un diente o la molestia te ha surgido al ingerir bebidas muy frías o calientes, la mejor solución para un dolor puntual es reservar cita con tu odontólogo y tratar el problema en la próxima revisión.
Puede ser que el dolor que se presenta sea muy agudo o insoportable. El dolor de dientes y encías es una de la principales razones por las que los pacientes van a visitar a su dentista. Conocer a qué se debe el dolor de dientes y encías es fundamental para poder proporcionar el mejor tratamiento dental.
El dolor de dientes y encías es una de las principales razones por las que los pacientes van a visitar a su dentista.
Remedios caseros para aliviar el dolor de muelas
Aunque los remedios caseros pueden proporcionar un alivio temporal del dolor de muelas, no resuelven la causa subyacente del problema. Es fundamental que tu dentista realice un diagnóstico adecuado del dolor dental.
- Uso de medicamentos para el dolor: Para aliviar el malestar, puedes considerar el uso de medicamentos como el paracetamol o el ibuprofeno. Sin embargo, es crucial evitar la aspirina si hay presencia de sangrado y no superar la dosis recomendada por tu dentista.
- Aplicación de frío: Colocar frío en el exterior de la mejilla puede ayudar a disminuir la inflamación y aliviar el dolor.
- Posición al dormir: Intenta no dormir sobre el lado afectado. Esto evitará ejercer presión sobre la zona inflamada.
- Evitar remedios caseros peligrosos: Ten precaución con ciertos remedios caseros que pueden ser dañinos.
¿Por qué el dolor de muelas empeora por la noche?
Es frecuente que los pacientes informen un aumento del dolor de muelas durante la noche. ¿Por qué ocurre esto?
- Posición del Cuerpo: Al recostarte, la postura horizontal de tu cuerpo influye en el flujo sanguíneo. Cuando te encuentras en posición vertical, la sangre circula con menos presión hacia la cabeza y la mandíbula.
- El calor: La temperatura puede intensificar el malestar al provocar la dilatación de los vasos sanguíneos. Esta dilatación aumenta el tamaño de los vasos que transportan sangre a la pulpa dental (el nervio).
Causas del Dolor Dental
El dolor dental es la afección más frecuente de la cavidad oral y en la mayoría de las ocasiones está producido por alguna de las siguientes causas: caries, fractura de esmalte, enfermedad periodontal, pericoronaritis del cordal (muela del juicio) e hipersensibilidad dentinaria.
La Caries
Es la enfermedad infecciosa más frecuente en la población humana, y sólo el 1% se encuentra libre de ella. Consiste en la destrucción de los tejidos duros dentarios (esmalte y dentina) secundaria a la acción de los ácidos producidos por la placa bacteriana adherida a los dientes.
La caries comienza con la desmineralización de la superficie del esmalte, lo que se denomina caries de inicio, suele ser asintomática y sólo en ocasiones existe una ligera sensibilidad al frío o a los dulces, causada por estimulación de las terminaciones nerviosas presentes en la pulpa dental. Posteriormente, cuando la caries penetra en la dentina, es característica la sintomatología dolorosa con la ingestión de alimentos fríos, dulces, ácidos o la masticación. Su intensidad es variable y cesa al desaparecer el estímulo. En ambos casos nos encontramos ante la presencia de una irritación pulpar, una pulpitis reversible con un correcto tratamiento odontológico.
Enfermedad Periodontal
El término enfermedad periodontal (EP), en general, engloba todos aquellos cuadros que afectan a los tejidos que rodean al diente (encía, cemento, ligamento periodontal y hueso alveolar). En odontoestomatología, cuando hablamos de EP o periodontitis (antes conocida como piorrea), nos referimos a la destrucción de los tejidos periodontales producida por los gérmenes presentes en la cavidad oral. Es la mayor causante de pérdida de dientes en la población adulta.
Cuando la inflamación afecta sólo a la encía se denomina gingivitis, mientras que si afecta a todas las estructuras del periodonto, provocando la destrucción de las mismas, recibe el nombre de periodontitis o EP propiamente dicha.
El absceso periodontal aparece cuando existe una bolsa periodontal profunda con exudado inflamatorio y se obstruye la vía natural de drenaje, acumulándose en su interior el contenido inflamatorio.
Hipersensibilidad Dentinaria
La hipersensibilidad dentinaria o hiperestesia dentinaria es un exceso de sensibilidad de los dientes a los cambios de temperatura. Se debe a estímulos dolorosos originados por cambios térmicos, generalmente el frío y el ácido, que irritan las terminaciones nerviosas de la pulpa. Puede asociarse a situaciones en las que una retracción de la encía pone el cemento o la dentina en contacto con el medio bucal, como sucede en la periodontitis avanzada y en los procesos de desgaste y abrasión dentarias.
Fractura de Esmalte
Es un cuadro doloroso dentario menos frecuente. Suele afectar a los dientes sometidos a las mayores cargas masticatorias, como los premolares y molares. Generalmente se origina tras morder algún alimento u objeto duro, si bien en ocasiones no se puede demostrar una relación causa-efecto. Los dientes más susceptibles de padecerlas son los que portan alguna obturación (empaste) de grandes dimensiones, tanto si son vitales como endodonciados.
Diagnóstico Diferencial
La manifestación clínica común a todas ellas es el dolor, pero existen diferencias entre los distintos cuadros antes referidos que pueden facilitar el diagnóstico diferencial. Expondremos estas diferencias de menor a mayor importancia por su interés en la consulta, haciendo también una breve reseña de los hallazgos exploratorios al alcance del médico de atención primaria, teniendo en cuenta que para realizar una exploración dental precisaremos de una fuente de iluminación dirigida y colocar al paciente en decúbito supino.
El odontólogo tiene ventaja en este aspecto, pues dispone además de aire comprimido que emplea para secar la superficie de los dientes, de espejos intrabucales (similares a los de ORL, pero con un mango pesado que permite percutir sobre los dientes), de un explorador especial (con extremos en gancho para recorrer los accidentes anatómicos dentales) y de un sillón articulado.
Signos de alerta:
- Si el dolor es intenso pero muy breve (1-2 s), y aparece sólo al masticar sugiere la presencia de una fractura de esmalte.
- Cuando el dolor es intenso y de corta duración, se desencadena con el frío, los ácidos, el cepillado dental o al tocar con la uña el cuello de la corona dental (zona entre la corona y la raíz), indica hipersensibilidad dentinaria.
- Si el dolor es agudo, dura 2 o 3 s y se desencadena por alimentos o bebidas frías y dulces suele deberse a caries en etapa inicial (pulpitis reversible).
- Si el dolor es agudo, dura unos cuantos segundos y se produce con alimentos o bebidas calientes y dulces nos encontramos ante una pulpitis serosa (irreversible) debida a caries profunda que no alcanza tejido pulpar.
- Dolor espontáneo muy intenso, pulsátil, que dura minutos u horas y se incrementa con la oclusión dentaria, el decúbito y el calor, indica pulpitis purulenta (irreversible) por caries que llega tejido pulpar.
- Un dolor sordo, continuo, que no se incrementa con el decúbito y apenas por los cambios térmicos sugiere la presencia de absceso periodontal.
- Si el dolor es muy intenso, localizado en la encía, acompañado de intensa inflamación y halitosis muy desagradable y llamativa indicaría una gingivitis ulceronecrosante aguda (GUNA).
- Ante un paciente entre 18 y 40 años, con un dolor sordo originado en el espacio retromolar irradiado a la mandíbula, faringe, oído o cuello, asociado a inflamación de la mucosa, que rodea al cordal y con dificultad para la apertura bucal, probablemente nos hallamos ante una pericoronaritis de cordal.
- Dolor en un diente móvil al juntar los maxilares, masticar o al tocarlo con los dedos indica EP avanzada.
- Dolor intenso localizado en el lugar de la extracción reciente de un diente, sugiere la presencia de una alveolitis seca.