Las encías son el tejido mucoso blando que cubre la raíz de los dientes en el interior de la cavidad bucal. Son una parte fundamental de nuestra boca y su estado es un indicativo importante de nuestra salud general. Unas encías saludables se ven firmes y con un tono rosado brillante. La coloración puede variar según el tono de piel natural de cada persona. Aunque forman parte del tejido blando de la mucosa de la boca, las encías deben permanecer firmes, cubriendo toda la raíz de los dientes.
La salud de todo el organismo está estrechamente relacionada con el estado de la boca. Las encías sanas son de un color rosa claro, y se presentan turgentes y sin ningún tipo de sangrado. Si notas cualquier síntoma que nos indique que las encías no están del todo sanas es motivo más que suficiente para acudir al dentista.
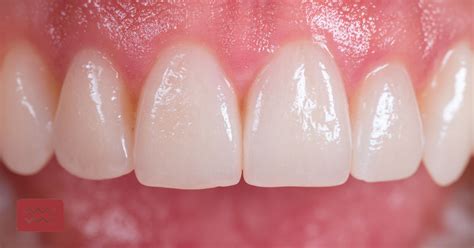
¿Por qué es importante cuidar nuestras encías?
Cuando se trata de mantener una buena salud bucodental, la mayoría de la población se centra sobre todo en el cuidado de los dientes. Sin embargo, ¿sabes cuál es exactamente la función de las encías y por qué son tan importantes? El cuidado de las encías es fundamental para mantener unos dientes saludables, influyendo al mismo tiempo sobre la salud general de todo el cuerpo.
Las encías son el tejido mucoso que rodea la base de los dientes, proporcionando un sellado perfecto sobre la raíz, para protegerla dentro de la cavidad oral. Además, las encías son las encargadas de liberar la presión en los dientes y el hueso alveolar durante la masticación, actuando como un amortiguador para los tejidos duros. Al formar parte del periodonto, otra función de las encías es la de mantener los dientes fijados, evitando que se desplacen.
La encía no solo desempeña un papel funcional en la boca. Su importancia también radica en la estética. La armonía visual entre el rosa de las encías y el blanco de los dientes es esencial para lograr una sonrisa estéticamente agradable.
Antes de hablar de enfermedades, es esencial entender la estructura que queremos proteger. El periodonto es el conjunto de tejidos que rodean y soportan al diente, asegurándolo en su posición dentro del hueso maxilar:
- La encía: Es la parte visible, el tejido rosado y firme que recubre el hueso y abraza la base de los dientes.
- El hueso alveolar: Es la parte del maxilar que forma las cavidades donde se alojan las raíces de los dientes (alvéolos). Es el anclaje principal.
- El ligamento periodontal: Se trata de una red de miles de microfibras que unen la raíz del diente al hueso alveolar.
Estos cuatro elementos trabajan en armonía para proporcionar soporte, estabilidad y sensibilidad a nuestros dientes.
¿Cómo saber si tus encías están saludables?
¿Sabrías identificar si tus encías están lo suficientemente saludables?
- Color: El color adecuado de una encía sana es el rosa claro.
- Volumen: La encía sana a su vez tiene que cubrir toda la base del diente, mostrándose bien sujeta.
- Sangrado: Una encía saludable nunca sangra, por más que nos cepillemos con intensidad. Las encías no deben sangrar. Ese pequeño sangrado es la voz de alarma de nuestras encías, una señal de que algo no va bien. Ignorarla puede tener consecuencias graves.
Si notas cualquier síntoma que nos indique que las encías no están del todo sanas es motivo más que suficiente para acudir al dentista.
¿Cuándo hay que acudir al odontólogo por un cambio significativo en las encías?
El cambio de coloración de las encías puede ser una alerta de enfermedad bucodental como la periodontitis.
Ante cualquier cambio en la coloración de las encías, es recomendable acudir al dentista para poder detectar a tiempo un problema de salud. Si además notas sangrado durante el cepillado, molestias, inflamación, dolor, o encías retraídas, no lo pienses, y actúa cuanto antes.
10 TIPS PROFESIONALES para DETENER y PREVENIR las ENCÍAS RETRAÍDAS - ¡NO PIERDAS TUS ENCÍAS!
¿Qué indican los diferentes colores de las encías?
No obstante, determinados colores de las encías se relacionan con otros problemas de salud a nivel general en el organismo:
- Encías rojas: Las encías rojas suelen presentar un aspecto inflamado y gran sensibilidad. Este es un síntoma inequívoco de enfermedad periodontal, provocada por la actividad de las bacterias que conforman el biofilm bucodental.
- Encías oscuras/color café: Cuando las encías presentan coloraciones oscuras apagadas, con un tono color café, hay dos posibles razones. El segundo motivo puede ser la coloración a causa de la nicotina del tabaco, conocida como ‘melanosis del fumador’, que puede cambiar las encías a púrpura o marrón.
- Encías blancas: Si en cambio las encías han palidecido visiblemente, los motivos son muy diferentes. Unas encías blancas son el inicio de la gingivitis, cuando la placa dental comienza a acumularse. Las manchas blancas en la encía en forma de parches pueden estar provocadas por llagas u aftas bucales. Las llagas pueden aparecer por estrés, cambios hormonales, defensas bajas, déficit de vitaminas, por el roce de una prótesis, o como resultado de una lesión precancerosa.
- Encías amarillas: Otra de las formas de manifestarse la gingivitis es a través del amarilleamiento de las encías. Las encías amarillas poco a poco se van volviendo más rojas, con sangrado constante y alta sensibilidad.
- Encías moradas: Si la gingivitis se agrava, las encías llegan a ponerse moradas por completo, o a presentar moratones en algunas partes de la encía. La enfermedad periodontal, es la razón principal por la que las encías adquieran un color morado. A medida que esta afección se vuelve más severa, las encías pueden hincharse y cambiar de apariencia.
- Encías grises: El color gris en las encías es un claro síntoma de que el sistema inmune se encuentra debilitado. Determinadas infecciones bacterianas y fúngicas también se relacionan con las encías grises.
¿Qué causa un bulto en la encía?
Si aparece un bulto en la encía puede deberse a múltiples razones. El aspecto de la encía, el historial médico y el tiempo de evolución nos pueden orientar acerca de la causa. Lo que es importante destacar es que la presencia de un bulto en la encía durante un tiempo igual o superior a dos semanas debe ser criterio, en ausencia incluso de sintomatología, para solicitar la opinión de un odontólogo o médico de cabecera.
Causas frecuentes:
- La enfermedad periodontal o piorrea: Es la causa más frecuente, se estima que el 80 % de la población puede presentarla de forma puntual o bien de manera continuada. La causa de la enfermedad periodontal es la mala higiene bucal, que produce un aumento de placa bacteriana/sarro.
Factores que pueden agravar la periodontitis:- Predisposición genética.
- Uso de antidepresivos, diuréticos y medicamentos que disminuyen la producción de saliva.
- Diabetes mal controlada con niveles de azúcar elevados.
- Embarazo, menstruación, pubertad, menopausia… Los cambios hormonales favorecen el crecimiento bacteriano.
- Apiñamiento o malposición dental que dificulta la higiene dental.
- Enfermedades autoinmunes con artritis reumatoide, síndrome de Sjögren, esclerosis múltiple, lupus eritematoso sistémico…
- Absceso dental/flemón: Los abscesos son el acúmulo de pus, los periapicales (situados alrededor del ápice del diente) generalmente son consecuencia de caries o fracturas dentales y afectan a la raíz del diente donde se localiza el absceso. Los abscesos periodontales afectan el tejido de las encías y pueden generar hinchazón y enrojecimiento alrededor de un diente.
También puede aparecer un absceso dental sin excesivo dolor, y en estos casos la razón de la ausencia del dolor es porque previamente se había endodonciado o matado del nervio y este tratamiento ha fracaso con la aparición de nuevo de la infección.
Deberemos acudir inmediatamente a urgencias en caso de dificultad para tragar o para abrir la boca o en caso de aparición de fiebre. - Aftas o úlceras: La encía es uno de los puntos donde pueden aparecer provocando inflamación, enrojecimiento y una zona central blanquecina. El motivo de aparición de las aftas va desde infecciones virales, efectos secundarios a tratamientos antibióticos, quimioterapia, prótesis dentales mal adaptadas, quemaduras por alimentos u otras sustancias químicas, alergias, enfermedades autoinmunes…
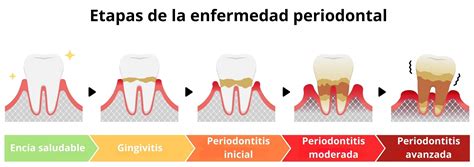
Enfermedades comunes de las encías
Las encías se enferman por la presencia de bacterias que se encuentran en la placa bacteriana. Otro factor, no menos importante, es la carga genética, es decir, lo que heredamos de nuestros padres. Está comprobado científicamente que la piorrea o enfermedad periodontal se hereda de padres a hijos. Uno de los principales enemigos de nuestras encías es el tabaco.
La enfermedad periodontal no aparece de la noche a la mañana. La gingivitis es la fase inicial y reversible de la enfermedad. Su causa principal es la acumulación de placa bacteriana, una película invisible y pegajosa de bacterias que se forma constantemente sobre los dientes. La buena noticia es que la gingivitis es completamente reversible.
Si la gingivitis no se trata, puede evolucionar hacia la periodontitis, comúnmente conocida como «piorrea». Esta es la fase grave y destructiva de la enfermedad. En la periodontitis, se forma lo que se conoce como «bolsa periodontal». Al destruirse el hueso, la encía se separa del diente, creando un espacio anormal donde las bacterias se acumulan de forma masiva, perpetuando el ciclo de infección y destrucción.
La periodontitis es una enfermedad crónica y, a diferencia de la gingivitis, el daño que causa en el hueso es irreversible.
Etapas de la enfermedad periodontal:
- Gingivitis: O estadío inicial, se da cuando la encía comienza con un proceso inflamatorio leve, su color cambia de rosado a rojizo y existe un sangrado al cepillado. Puede ser un proceso localizado o bien generalizado de toda la boca. Es reversible si se corrige la causa.
- Periodontitis inicial: La presencia de las bacterias se vuelve crónica, afectando ya a los diferentes tejidos bucales, con la pérdida progresiva del hueso que sujeta los dientes y la retracción de las encías, es decir, cuando las encías se encogen. Además, las encías comienzan a separarse del hueso. A partir de esta fase la enfermedad ya es irreversible.
- Periodontitis moderada: En este estadio, la pérdida ósea llega a niveles elevados, produciendo movilidad en las piezas dentales. En muchos casos será necesario recurrir a técnicas quirúrgicas para la eliminación de las bacterias.
- Periodontitis avanzada: En esta fase de la enfermedad periodontal, la pérdida de hueso puede llegar hasta el 50%. Existe una gran exposición de la raíz del diente puesto que el hueso y la encía han bajado, y provocando gran movilidad de las piezas dentales.
Factores de riesgo para la periodontitis:
- Tabaco: Es uno de los factores de riesgo más importantes. Fumar reduce el flujo sanguíneo en las encías, enmascarando el sangrado (único signo de alarma) y dificultando la capacidad de lucha contra la infección.
- Factores genéticos: Existe una predisposición genética.
- Enfermedades sistémicas: Enfermedades como la diabetes no controlada afectan la capacidad del cuerpo para combatir infecciones, incluidas las de la boca.
Tratamientos para las enfermedades de las encías
El tratamiento de la enfermedad periodontal depende completamente de su estadio.
Tratamientos a nivel personal:
- Buena técnica de cepillado.
- Uso del hilo dental.
- Colutorios bucales.
- Cepillos interdentales.
Tratamientos profesionales:
- Higienes dentales.
- Curetajes.
- Tratamientos más complejos que pueden implicar en casos extremos cirugía sobre las encías o bien corrección de factores favorecedores como el apiñamiento.
Raspado y alisado radicular
Este es el tratamiento fundamental para la periodontitis. A menudo se le llama «curetaje», aunque el término técnico más preciso es raspado y alisado radicular. No es una simple limpieza dental. Consiste en limpiar minuciosamente las superficies de las raíces de los dientes, dentro de las bolsas periodontales, para eliminar el sarro y las bacterias adheridas. El «alisado» de la raíz es crucial, ya que deja una superficie lisa que dificulta que las bacterias se vuelvan a adherir en el futuro.
Cirugía periodontal
En casos avanzados donde las bolsas periodontales son muy profundas (mayores de 5-6 mm) y el raspado no ha sido suficiente para limpiarlas por completo, puede ser necesario recurrir a la cirugía periodontal.
Mantenimiento periodontal
La periodontitis es una condición crónica, como la hipertensión. No se «cura» con un solo tratamiento, sino que se controla. Por ello, la fase de mantenimiento es la más importante de todas. En estas visitas, se reevalúa el estado de las encías, se realiza una limpieza profunda y se refuerzan las instrucciones de higiene.
¿Qué es la línea blanca debajo de las encías?
La línea blanca debajo de las encías es un fenómeno que puede causar intriga y preocupación en aquellos que la padecen. Se manifiesta como una franja de color más claro que el tejido circundante, a lo largo de la línea donde las encías se encuentran con los dientes. En un estado de salud bucal sano, las encías presentan un color rosado uniforme y un aspecto firme alrededor de los dientes. Sin embargo, la línea blanca debajo de las encías rompe este patrón. Se caracteriza por su tono más claro, que puede variar desde un blanco nacarado hasta un tono ligeramente más claro que el rosa habitual de las encías.
La aparición de una línea blanca debajo de las encías no debe ser subestimada. En muchos casos, esta línea blanca puede ser un indicador de problemas dentales que requieren de atención profesional. Una de las causas más comunes de su aparición es la acumulación de placa bacteriana cerca de la línea de las encías. Además de la placa bacteriana, la línea blanca también puede ser una señal de alerta de enfermedad de las encías en etapas iniciales, como la gingivitis.
Causas de la línea blanca debajo de las encías:
- Acumulación de placa bacteriana: La placa bacteriana es una película pegajosa y transparente compuesta principalmente de bacterias que se acumula en la superficie de los dientes y las encías.
- Gingivitis: La gingivitis es una forma temprana de enfermedad de las encías que se caracteriza por encías inflamadas, enrojecidas y sangrantes. La acumulación de placa bacteriana es una causa común de gingivitis.
- Irritación o alergias: Ciertos alimentos, bebidas, productos dentales o materiales utilizados en procedimientos dentales pueden causar irritación o alergias en las encías. Esta irritación puede resultar en enrojecimiento y una línea blanca en el área afectada.
Importancia de tratar la línea blanca debajo de las encías:
- Prevención de Infecciones: La acumulación de placa bacteriana, que a menudo está asociada con la línea blanca, puede ser el punto de partida para infecciones más graves. Si no se trata, la inflamación inicial puede progresar a una infección de las encías conocida como periodontitis.
- Pérdida de encías y recesión gingival: La irritación crónica y la inflamación de las encías pueden contribuir a la recesión gingival, un proceso en el que las encías se desplazan hacia atrás, exponiendo parte de las raíces dentales.
- Daño a los dientes: Cuando la línea blanca debajo de las encías es un indicador de problemas como la gingivitis, la infección y la inflamación pueden extenderse a los tejidos de soporte de los dientes. Esto puede resultar en daño al esmalte dental y, en casos más graves, afectar la estructura de los dientes.
- Calidad de vida: Además de las consecuencias físicas, la presencia de problemas dentales no tratados puede afectar la calidad de vida.
Tratamientos para la línea blanca debajo de las encías:
- Mejora de la higiene bucal: Si la línea blanca es resultado de la acumulación de placa bacteriana, mejorar tus hábitos de higiene oral es fundamental.
- Tratamiento de enfermedades de las encías: Si la línea blanca está asociada con la gingivitis o la enfermedad periodontal, un dentista puede recomendar tratamientos específicos.
- Enjuagues especializados: En algunos casos, tu dentista podría recomendarte enjuagues bucales especializados diseñados para reducir la inflamación y controlar las bacterias en la boca.
- Tratamientos de ortodoncia: Si la línea blanca debajo de las encías está relacionada con procedimientos ortodónticos o restaurativos previos, tu dentista puede sugerir tratamientos específicos para abordar la causa.
¿Qué es la sonrisa gingival y cómo se corrige?
Se dice que una persona tiene una sonrisa gingival cuando se aprecia una desproporción entre la encía y el pequeño tamaño de los dientes en comparación. Esto se da cuando la encía desciende en 2-3mm al labio superior.
Causas de la sonrisa gingival:
Conocer las causas de la sonrisa gingival es esencial para definir el tratamiento adecuado. Podemos dividirlas en tres tipos de causas: dentales, esqueléticas y musculares:
- Labio corto, fino o hipermóvil.
- Desgaste excesivo de los dientes.
- Crecimiento maxilar desproporcionado o largo.
- Posición dentaria baja.
- Erupción pasiva alterada.
Tratamientos para corregir la sonrisa gingival:
- Tratamiento de ortodoncia: Sobre todo, en niños y jóvenes, la sonrisa gingival se puede corregir mediante un tratamiento de ortodoncia con brackets o alineadores invisibles.
- Alargamiento de coronas y colocación de carillas: El alargamiento coronario incluye 2 fases: gingivectomía y ostectomía.
- La gingivectomía es una técnica sencilla de cirugía menor destinada a recortar y remodelar las encías.
- La ostectomía consiste en la eliminación de parte de hueso que rodea al diente, eliminando así el exceso del mismo.
- Otros tratamientos: Según las causas de la sonrisa gingival, podrás encontrar otros tratamientos de medicina estética para disimular este rasgo, como por ejemplo la cirugía de labios para los pacientes que tiene un labio superior corto, o tratamientos con ácido hialurónico para ocultar el exceso de encía.
¿Por qué corregir la sonrisa gingival?
Más allá de lo meramente estético, la sonrisa gingival puede tener un impacto significativo en la autoestima de una persona. Abordar este aspecto no solo equilibra la apariencia de la sonrisa, sino que también contribuye al bienestar emocional y la confianza de nuestros pacientes.
Diente rosa: ¿A qué se debe?
Según diversos estudios, es común que aparezcan dientes con coloración rosa en pacientes que han sufrido un traumatismo dental. La causa estaría en la ruptura de los vasos de la pulpa y la difusión de la sangre en los túbulos dentinarios, dando al diente casi inmediatamente una coloración rosa oscuro que se vuelve rosa-marrón unos días más tarde. En algunos dientes podría aparecer un punto de color rosa que indicaría una reabsorción interna de la pared de la pulpa.
En caso de la aparición de un diente rosa, el odontólogo será quien decida el tratamiento a seguir tras la realización de una correcta historia clínica y las pruebas necesarias.