Para entender la endodoncia, es importante conocer la estructura del diente. La pulpa dental es un tejido conjuntivo constituido por células y aferencias nerviosas y vasculares, que ocupa parte de la corona y la raíz o raíces del diente.
La pulpa se extiende desde la corona hasta la punta de la raíz en un espacio llamado conducto radicular. La cámara pulpar es la porción de la cavidad pulpar que se encuentra dentro de la corona mientras que la parte que ocupa la raíz se llama conducto radicular.
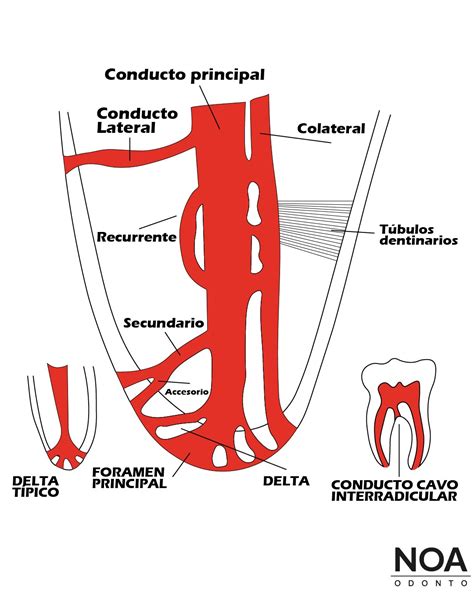
La cámara pulpar es siempre una cavidad única y varía de forma, de acuerdo al contorno externo de la corona. El tamaño de la cavidad pulpar está determinado fundamentalmente por la edad del paciente. Los dientes de los niños tienen las cavidades pulpares más grandes. Con la edad, y las agresiones que sufren los dientes, la cavidad pulpar se va atrofiando.
Los conductos radiculares se extienden desde la cámara pulpar hacia el ápice radicular, y normalmente tienen su diámetro mayor a nivel de la cámara para irse estrechando según se acerca al foramen apical.
La endodoncia se realiza cuando la pulpa del diente se infecta o se daña. Esto puede ser causado por varias razones.
Causas y Síntomas de la Infección Pulpar
Las caries profundas, que son áreas de destrucción del esmalte y la dentina causadas por bacterias, pueden llegar a la pulpa y causar una infección. Las enfermedades periodontales, que afectan a los tejidos que rodean el diente, también pueden causar daño pulpar. La pulpa dental puede inflamarse como consecuencia de diferentes factores, y en última instancia puede llegar a necrosarse o morir.
Los síntomas de la infección pulpar pueden incluir dolor, especialmente al masticar o al aplicar presión sobre el diente, sensibilidad prolongada al calor o al frío, decoloración del diente, hinchazón y sensibilidad en las encías cercanas, o un grano recurrente en las encías. Sin embargo, a veces un diente puede estar muerto o infectado sin síntomas evidentes.
Una vez que la pulpa está infectada o muerta; si no se trata, se crea un depósito de pus en la punta de la raíz y se forma un absceso por infección.
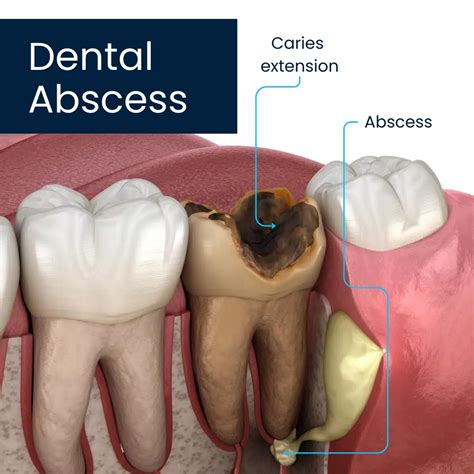
Diagnóstico y Preparación para la Endodoncia
Para diagnosticar la necesidad de un tratamiento de endodoncia, el dentista realizará un examen dental completo. El odontólogo explorará al paciente para buscar distintos trastornos como parte de la valoración endodóncica. En muchos casos el paciente busca tratamiento debido al dolor, pero muchas alteraciones únicamente se descubren tras la exploración clínica. Las radiografías y la tomografía computarizada de haz cónico (CBCT) pueden utilizarse para evaluar la anatomía del diente y la extensión de la infección.
Antes del tratamiento, se administra anestesia local para adormecer el diente y el tejido circundante. Anestesia local: afectando solo al diente a tratar y a la zona de alrededor. Hay que procurar que no exista ninguna inflamación o infección en la pieza.
Procedimiento de Endodoncia Paso a Paso
¿Qué es una endodoncia dental? Fácil y rápido
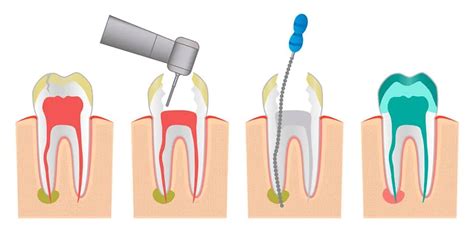
- Acceso a la pulpa: Una vez que el diente está adormecido, se realiza una pequeña apertura en la corona del diente para acceder a la pulpa. Apertura y aislamiento de la pieza: se realiza un agujero en la corona del diente para acceder a la pulpa y poder su extraerlo.
- Limpieza y conformación de los conductos radiculares: A través de la apertura, se utiliza una serie de limas endodónticas para limpiar y dar forma a los conductos radiculares. Las limas son instrumentos largos y delgados que se utilizan para eliminar la pulpa infectada y para dar forma a los conductos para que puedan ser llenados. Es el tratamiento que consiste en la extracción de la pulpa del diente, un tejido pequeño en forma de hebra que se encuentra en el centro del conducto del diente.
- Secado de los conductos radiculares: Una vez que los conductos radiculares han sido limpiados y conformados, se secan con puntas de papel.
- Relleno de los conductos radiculares: Los conductos radiculares secos se llenan con un material llamado gutapercha. La gutapercha es un material de relleno termoplástico que se calienta y luego se comprime en los conductos radiculares para sellarlos. Una vez que la pulpa muerta se enferma o es dañada, se extrae; el espacio que queda se limpia, se vuelve a dar forma y se rellena. Este procedimiento sella el conducto radicular. Obturación: es el sellado del diente.
- Restauración del diente: Después de que los conductos radiculares han sido llenados, la apertura en la corona del diente se rellena con un material de restauración temporal. Después de la endodoncia, el diente tratado necesita ser restaurado para devolverle su forma y función normales. En algunos casos, puede ser necesario un poste y una base para proporcionar soporte adicional a la corona.
El microscopio dental puede ser útil para visualizar los conductos radiculares durante el tratamiento. Se trata de un procedimiento para eliminar tejido necrótico y bacterias del sistema de conductos radiculares y así el conducto lo más aséptico posible.
Cuidados Post-Tratamiento y Prevención
Después del tratamiento, es importante seguir una buena higiene oral y visitar al dentista regularmente para asegurarse de que el diente se mantiene sano. Esto generalmente se puede manejar con medicamentos de venta libre para el dolor, como el ibuprofeno. Es importante mantener una buena higiene oral después del tratamiento, incluyendo el cepillado y el uso de hilo dental regularmente.
También se recomienda evitar masticar con el diente tratado hasta que se haya completado la restauración final. La mejor manera de prevenir la necesidad de endodoncia es mantener una buena higiene oral y visitar al dentista regularmente para exámenes y limpiezas.
Riesgos, Complicaciones y Éxito del Tratamiento
Como cualquier procedimiento médico o dental, la endodoncia tiene ciertos riesgos y complicaciones potenciales. Según WebMD, el tratamiento de endodoncia tiene una tasa de éxito de más del 95%. Para determinar el éxito o fracaso del tratamiento radicular, el método más confiable es comparar las nuevas radiografías con las tomadas antes del tratamiento.
La endodoncia tiene la ventaja de preservar el diente natural, lo que puede ser beneficioso para la función masticatoria y la estética. Sin embargo, en algunos casos, el diente puede estar demasiado dañado o infectado para ser salvado, y la extracción puede ser la mejor opción. Como estos dientes tratados ya no tienen la pulpa que los mantenía vivos, se vuelven quebradizos y son más propensos a la fractura.
Tipos de Endodoncia
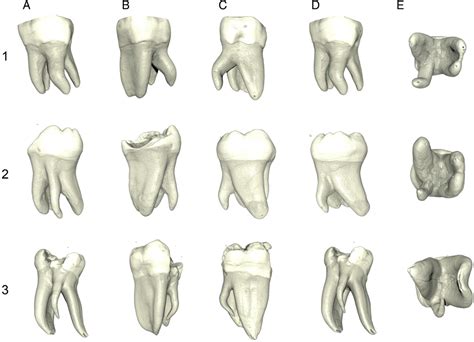
Para clasificar las endodoncias, es importante tener en cuenta que no todos los dientes tienen el mismo número de raíces ni de conductos radiculares. En las raíces de los dientes es donde se encuentran estos conductos radiculares.
- Endodoncia Unirradicular: Son los procedimientos endodónticos que se realizan en dientes con un solo conducto radicular. Suelen presentar una sola raíz y por tanto un solo conducto radicular: los incisivos centrales, los laterales y los caninos, tanto superiores como inferiores. Se realiza en dientes con un solo conducto radicular.
- Endodoncia Birradicular: Son los procedimientos que se realizan a dientes con dos conductos radiculares.
- Endodoncia Multirradicular: Son las endodoncias hechas a dientes con tres o más conductos radiculares. Son las endodoncias realizadas a aquellos dientes que cuentan con tres o más conductos radiculares.
Pese a que la mayoría de los dientes acostumbran a tener el número de conductos radiculares descrito en cada uno de los tipos, todos los dientes pueden tener variaciones anatómicas. Van a depender del número de conductos radiculares. Las posibilidades anatómicas se pueden encontrar en todos los dientes, el odontólogo debe usar todos los métodos disponibles para localizar y tratar todos los conductos radiculares.
Anatomía Compleja y Variaciones
La anatomía de los conductos radiculares puede representar para los profesionales un complejo reto clínico que requiere habilidades diagnosticas, modificación de accesos, y pericia clínica para localizar, permeabilizar, desinfectar, y sellar con éxito el sistema de conductos radiculares. Este artículo discute las implicaciones clínicas del tratamiento endodóncico en primeros molares inferiores permanentes.
Las características anatómicas y la complejidad de los primeros molares superiores han sido ampliamente descritas en la literatura; sin embargo, el diente que se endodoncia con más frecuencia es el primer molar inferior. Su anatomía radicular y la configuración de sus conductos representan un importante reto, incluso para el endodoncista más experimentado. El tratamiento con éxito de los molares inferiores requiere un considerable conocimiento de la curvatura de los conductos y de las variaciones anatómicas.
Por otra parte, su forma irregular, las comunicaciones interconductos y las curvaturas no son visibles en las radiografías, lo que aumenta todavía más la dificultad del tratamiento. Se acepta de manera generalizada que no existe una técnica única para la limpieza y conformado de todos los casos. Por ello los endodoncistas deben ser capaces de entender completamente la morfología dentaria y la configuración de los conductos para así seleccionar la modalidad de tratamiento más adecuada para cada caso particular.
El número de raíces del primer molar inferior guarda relación directa con la etnia. La morfología de los conductos tiene efectos importantes sobre el protocolo de tratamiento. Las raíces mesiales presentan generalmente dos conductos, adoptando como configuraciones mas frecuentes la 2-2 y la 2-1. En un 2,6% de la población existe un tercer conducto. La configuración más frecuente en la raíz distal es la tipo I (62,7%), seguida de la tipo II (14,5%) y de la tipo IV (12,45%).
El diagnóstico y tratamiento del complejo sistema de conductos radiculares a menudo requiere entrenamiento especializado lo que puede transcender las competencias de un profesional general medio. Para poder encontrar raíces y conductos adicionales es necesario realizar modificaciones en el acceso. La instrumentación de la tercera raíz requiere un acceso diferente y el empleo de instrumentos pequeños y flexibles, dada la curvatura que generalmente se presenta en la cara vestibular del tercio distal.
La incidencia de istmos es del 55% en la raíz mesial y del 20% en la raíz distal. La pasada década ha incorporado varios cambios al mundo de la endodoncia. Las nuevas tecnologías, instrumentos, y materiales, han permitido tratamientos de endodoncia más predecibles. Entre ellos se encuentran los microscopios clínicos, la radiografía digital, la tomografía computarizada de haz de cono (TCHC), las limas rotatorias de níquel titanio, los instrumentos sónicos y ultrasónicos, y los nuevos sistemas de irrigación. La microcirugía endodóntica ha evolucionado mucho y se ha convertido en un procedimiento predecible y exitoso1-3.
El desarrollo de materiales biocompatibles para el sellado y reparación de los conductos, tales como el agregado trióxido mineral (MTA), ha permitido también tratamientos más conservadores3. Sin embargo, a pesar de todas estas mejoras, el resultado global, especialmente el de las endodoncias no quirúrgicas, no ha aumentado de forma significativa4-11. Esto se debe probablemente al hecho de que existen dos factores importantes directamente relacionados con el pronóstico: erradicación predecible de los microorganismos y acceso a la anatomía completa del sistema de conductos en el que podrían encontrarse escondidos.
Hess12 fue el primero en estudiar la compleja anatomía del sistema de conductos radiculares. Sus datos demostraron un menor número de conductos radiculares que el mostrado por las publicaciones actuales. Esto no significa diferencias en la complejidad anatómica de los molares sino más bien mejoras en la metodología de investigación. Una afirmación común mencionada en casi todos los libros de texto clásicos y en las publicaciones científicas es que «para conseguir el éxito de los tratamientos endodónticos es esencial conocer en amplitud la anatomía dental, y evaluar tridimensionalmente el espacio pulpar»13,14.
Swartz et al.19 analizaron el resultado de 1.007 dientes tratados con endodoncia y encontraron que la tasa de éxito era del 87,79%. Curiosamente, el primer molar inferior demostró una tasa de éxito significativamente inferior con una tasa de éxito del 81,48%. Los metabolitos tóxicos y los productos de descomposición liberados por los microorganismos escondidos en áreas inaccesibles del interior del sistema de conductos, difunden al área periapical y desencadenan respuestas inflamatorias y reabsorción de hueso20,21.
La implicación clínica de esta afirmación es que el fracaso endodóncico correlaciona con la persistencia de infección como consecuencia de espacios no tratados en el interior de los conductos radiculares y de la eliminación incompleta de microorganismos y de remanentes de tejido pulpar. Por todo ello, es esencial conocer mejor la anatomía para aumentar la tasa de curación de los primeros molares inferiores endodonciados22-24.
Basándose en todo lo anterior, nuestro grupo ha publicado recientemente una revisión sistemática de la anatomía radicular y de la configuración de los conductos del primer molar inferior permanente incluyendo 41 estudios con un total de 18.781 dientes25. De todos ellos, 2.450 (13%) eran molares que presentaban tres raíces. En un grupo de 4.745 molares, un 61,3% presentaban tres conductos, un 35,7% presentaban cuatro conductos, y un 0,8% cinco conductos.
De las 4.535 raíces mesiales, un 3,3% tenían un solo conducto, un 94,2% tenían dos conductos, y un 2,6% tres conductos. El treinta y cinco por ciento de las raíces mesiales presentaban una configuración de del sistema de conductos radiculares tipo II, un 52,3% una configuración tipo IV, y un 0,9% una configuración tipo VIII. De las raíces distales, el 62,7% presentaban una configuración tipo I, un 14,5% una configuración tipo II, y un 12,4% una configuración tipo IV.
Respecto al número de forámenes, en las raíces mesiales, el 38,2% presentaban un foramen, un 59,2% presentaban dos foraminas, y un 1,6% presentaban tres foraminas. En las raíces distales, el 77,2% presentaban un foramen, mientras que el 22,2% presentaban dos foraminas. En términos de istmos tipo V, el 54,8% de las raíces mesiales los presentaban en el tercio medio y tercio apical, mientras que el 20,2% de las raíces distales los presentaban en el tercio medio. Esta completa revisión nos aporta información directamente relacionada con nuestros procedimientos clínicos.
El número de raíces sigue siendo la variación más frecuente, sobretodo en relación con ciertas etnias. A diferencia del número de conductos, una revisión de la literatura demostró con claridad una fuerte correlación entre la presencia de una tercera raíz en un 13% de los dientes y la etnia de los pacientes, en concreto con los pacientes asiáticos, mongoles, y esquimales. De hecho, cuando se trata a pacientes de estas etnias, la presencia de una tercera raíz debe considerarse como norma, y no como excepción26. Una revisión global del mapa (fig. 1) demuestra claramente una correlación positiva entre la incidencia de una tercera raíz y la etnia directamente relacionada con la localización geográfica de poblaciones específicas. En Brasil, la gran variabilidad se explica por la coexistencia de múltiples etnias.
Los estudios actuales que emplean técnicas tridimensionales de imagen concluyen que la presencia bilateral de una tercera raíz ocurre en un 50% de los casos27-29. Cuando se trata de casos unilaterales, la incidencia es más elevada en el lado derecho sin diferencias significativas entre sexos.
Para poder observar con claridad la tercera raíz son necesarias varias radiografías30,31. La obtención de una sola radiografía puede conducir con facilidad a errores de diagnóstico (fig. 2a). La colocación de una lima en la raíz adicional puede ofrecer el aspecto de una perforación13 (fig. 2b). Cuando los hallazgos radiográficos no son definitivos, la información que aportan los localizadores de ápice electrónicos nos permite hacer un diagnóstico diferencial y confirmar la presencia de conductos adicionales.
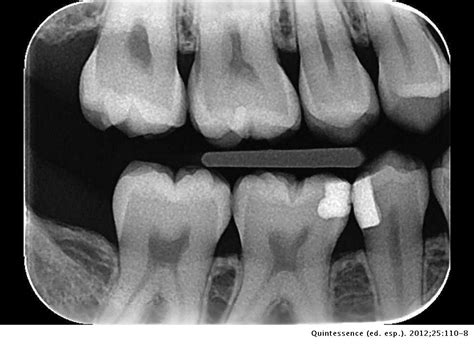
Walker y Quackenbush26 llevaron a cabo un estudio y concluyeron que el simple análisis de radiografías de aleta de mordida permitía la detección de las raíces distolinguales en el 90% de los casos (fig. 3).
Ventajas de la Endodoncia
Una endodoncia es un tratamiento que permite curar o sanar un diente original que tiene una infección o una descomposición. El tratamiento se lleva a cabo de manera rápida y sin apenas dolor, y tiene múltiples ventajas para el paciente que decide someterse a él. Tanto a corto como a largo plazo.
- Evita la extracción de un diente natural.
- Evita la halitosis y otras consecuencias. Los dientes infectados pueden producir consecuencias más allá del daño del propio diente, como por ejemplo la halitosis.
- Es un tratamiento no doloroso. La endodoncia es un tratamiento que apenas produce dolor al paciente durante el proceso. La tecnología actual lo convierte en un tratamiento sin dolor, rápido y seguro.
- Recupera la masticación sin molestias. Los dientes dañados pueden ser sensibles al estar expuestos a alimentos fríos o calientes y también al tacto o la masticación de ciertos alimentos.
- Previene tratamientos dentales más caros. Un diente descompuesto puede resultar en el movimiento de los dientes adyacentes.
tags: #conductos #radiculares #de #los #dientes