La cresta ósea dental es la parte del hueso maxilar o mandibular más externa y, en sentido vertical, más cercana a la encía de la cual “nace” el diente. Anatómicamente, la cresta es una protuberancia, es decir, un saliente. Este término se utiliza generalmente en implantología.
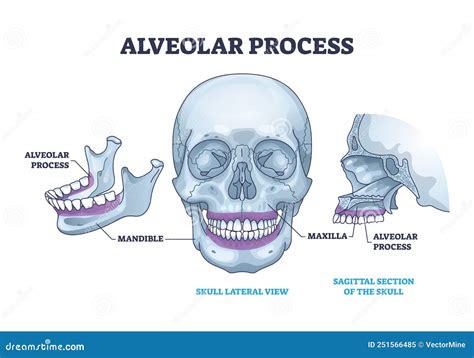
La apófisis alveolar es la parte del maxilar y la mandíbula que forma y sostiene los alvéolos dentarios. Las características morfológicas de la apófisis alveolar están relacionadas con el tamaño y forma de los dientes, con eventos que ocurren durante la erupción dental y con la inclinación de los dientes erupcionados.
Espacio Biológico y su Relación con la Cresta Ósea
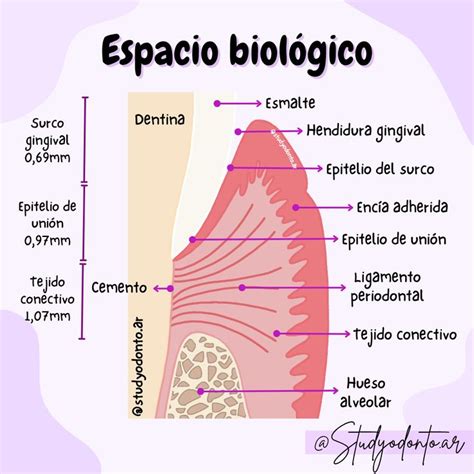
Se denomina espacio biológico a la unión dentogingival, que ha sido descrita como una unidad funcional, compuesta por el tejido conectivo de inserción de la encía y el epitelio de unión. La importancia de esta estructura radica en las consecuencias que se pueden derivar de su invasión, que como se verá más adelante puede inducir retracción gingival, pérdida ósea, hiperplasia gingival, etc., todo ello con unas graves consecuencias desde el punto de vista de la salud periodontal como de la estética gingival.
Si un tratamiento restaurador requiere una preparación dentaria intracrevicular, se debe estudiar el caso de forma individualizada para elaborar un correcto plan de tratamiento, analizando si se va a necesitar algún tratamiento periodontal u ortodóncico previo para alargar la corona dentaria; se deberá determinar cuanto es posible insinuarse en el surco gingival, porque cuando se habla del espacio biológico se tiene que tener presente que es una característica morfológica gingival totalmente personal y propia de cada paciente, y por lo tanto los valores promedio obtenidos, por ejemplo, por Gargiulo (2) no son aplicables. Si por ejemplo esa necesidad de preparación intracrevicular se debe a motivos estéticos, y a consecuencia de una incorrecta planificación se produce una invasión del espacio biológico, el resultado a corto-medio plazo tiene un grave impacto en la estética gingival y evidentemente en la estética general del caso, sin olvidar la afectación de la salud periodontal. Por consiguiente se debe explorar minuciosamente para diagnosticar y planificar cada caso en particular.
Recuerdo Histológico
El tejido conectivo supracrestal está formado por fibroblastos (5%); células de los vasos sanguíneos, linfáticos, terminaciones nerviosas y matriz (35%) y fibras colágenas tipo 1 (60%), que se organizan en haces: grupo gingivodental (FDG), periostiodental (FDP), circular (Fe), alveologingival y transeptal (FT), que para algunos forman ya parte del periodonto.
El epitelio de unión se organiza como un epitelio no queratinizado, escamoso y estratificado. Está formado por queratinocitos (capa basal y estrato espinoso) y otras células (no queratinocitos o células claras) como son melaninocitos, cels. Merckel, linfocitos T y B, macrófagos y PMns. Las céls. de Langerhans, a diferencia del epitelio bucal y del sulcular, tal vez no estén presentes. Es más grueso en su zona más coronal (15-20 capas celulares), que en su basal, donde se producen las mitosis. Desde ahí las células migran hacia el surco gingival (el suelo de la hendidura está constituido por los elementos superiores del epitelio de unión). La adherencia epitelial real al diente es efectuada por los hemidesmosomas y la lámina basal interna, que se adhieren a la superficie del diente (esmalte, cemento) e incluso a la superficie de los implantes de titanio. La adhesión con el tejido conectivo gingival se realiza por medio de la lámina basal externa.
La riqueza de desmosomas es menor que en el epitelio bucal y que en el sulcular, lo cual le hace más permeable al paso de moléculas y otras células transeúntes. Por ello la adhesión del epitelio de unión al diente se puede interrumpir con relativa facilidad. Cuando ocurre, la cohesión entre las células epiteliales y las otras capas de tejido de la unidad dentogingival se debilita, y se propiciará un cambio inflamatorio, disponiendo el escenario para la destrucción periodontal.
El epitelio de unión tiene su origen embriológico en el epitelio reducido del esmalte; en el momento en que se produce la erupción dentaria, se va sustituyendo progresivamente el epitelio reducido por el de unión, avanzando dicho cambio apicalmente hasta que el diente alcanza su posición definitiva en la arcada.
Erupción Activa y Pasiva
Según el concepto de la erupción ininterrumpida o continua (Gottlieb), la erupción no cesa cuando los dientes encuentran sus antagonistas funcionales sino que persiste toda la vida. Basándose en esto se habla de erupción activa y erupción pasiva:
- Erupción activa: Es la que se produce como compensación a la atricción que tiene lugar a lo largo de la vida, lo cual evita idealmente la disminución de la dimensión vertical. Se acompaña de aposición de cemento a nivel de los ápices y las furcas.
- Erupción pasiva: Consiste en la migración apical de la encía, con la consiguiente exposición dentaria. Esto hoy día se considera patológico.
Fases de la Erupción Pasiva
Se establecen 4 fases en función de la localización de la encía:
- Fase 1: la distancia desde encía marginal hasta cresta ósea es de 3,23 mm (de los que 2,43 mm son de espacio biológico), estando la encía marginal y el epitelio de unión en la superficie del esmalte.
- Fase 2: la distancia es de 3,06 mm (2,45 mm de espacio biológico); la encía marginal está sobre el esmalte y el epitelio de unión está parcialmente sobre el esmalte y el cemento. La base del surco gingival aún permanece sobre el esmalte.
- Fase 3: la distancia es de 2,41mm (el espacio biológico es de 1,80 mm) y la encía marginal está en la unión amelocementaria; el epitelio de unión está totalmente sobre el cemento. La base del surco se localiza en la UAC.
- Fase 4: la distancia es de 2,53mm (1,77mm de espacio biológico); la encía marginal y el epitelio de unión están sobre el cemento (recesión). La base del surco se localiza sobre el cemento.
También se dan casos en los que el margen gingival se localiza coronalmente a la UAC, lo que se conoce con el nombre de erupción pasiva alterada. Esta situación se puede acompañar de una localización de la cresta ósea normal (1 ó 1,5 mm apical a la UAC) o coronal a su localización normal, situándose sobre la UAC.
Diagnóstico y Evaluación
Para diagnosticar correctamente la cantidad de hueso disponible, es necesario realizar una radiografía. La Academia de Oseointegración (AO, por sus siglas en inglés, Academy of Osseointegration), recomienda realizar una radiografía en 3 dimensiones para poder analizar correctamente la cantidad de hueso disponible para poder colocar un implante.
Para poder colocar un implante, es necesario una cierta cantidad de hueso, tanto en anchura como en altura. Es muy frecuente que el volumen de hueso sea insuficiente.
Pérdida Ósea y sus Consecuencias
La pérdida ósea del hueso alveolar tanto de la mandíbula como del maxilar superior es una consecuencia común de la periodontitis crónica y de la pérdida de dientes. La causa más común de pérdida ósea es la pérdida de dientes que no se reemplazan, especialmente cuando son varios dientes seguidos. El hueso de los maxilares se conserva mediante la presión y el estímulo de masticar. Cuando se extraen dientes, el hueso se reabsorbe. El hueso alveolar forma las crestas en las que están incrustados los dientes.
Uno de los casos más extremos de pérdida de hueso por falta de diente es el de la extracción de los molares del maxilar superior. La desaparición de estas piezas puede provocar una reabsorción adicional del hueso debido a la expansión de la cavidad sinusal. Al contrario, las dentaduras postizas pueden acelerar la pérdida ósea al desgastar las crestas del hueso sobre las que se colocan. Cada vez que se mastica o se aprietan los dientes, se está ejerciendo presión sobre la cresta, lo que provoca en consecuencia su reabsorción.
Las personas que usan dentaduras postizas pueden experimentar otra consecuencia grave de la pérdida ósea: el colapso del tercio inferior de la cara. La pérdida del hueso de la cresta acerca la barbilla a la nariz, lo que hace que la mandíbula sobresalga y la nariz parezca sobresalir más porque el labio superior se ha arrugado. Aparecen arrugas profundas alrededor de la boca y la piel de las mejillas se vuelve flácida.
Prevención de la Pérdida Ósea
La pérdida ósea se puede prevenir colocando dientes de reemplazo con una raíz que pueda ejercer la misma presión o una presión similar a la de los dientes naturales. Un implante de un solo diente o un puente dental con tres o cuatro dientes sostenidos por dos implantes proporcionan un poder de masticación del 99% de la fuerza de mordida natural.
Cuando los huesos pierden densidad, se vuelven más porosos. La baja densidad del hueso alveolar se puede detectar con anticipación mediante la captura de imágenes 3D con los escáneres CT de haz cónico. Cuanto más blanco es el color del hueso en la radiografía, más denso es.
Regeneración ósea guiada con membrana no reabsorbible y colgajo cola de ballena - Tráiler
Regeneración Ósea y Técnicas
Hay diversas técnicas para hacer que la cresta ósea vuelva a tener un “tamaño” normal. La técnica más ampliamente contrastada en la literatura científica se llama Regeneración Ósea Guiada, (GBR, por sus siglas en inglés, Guided Bone Regeneration). Dichas partículas pueden venir del propio hueso del paciente, o ser artificial, de origen animal u otros.
En los casos en los que ya se ha perdido hueso, es posible que se necesite un injerto de hueso para proporcionar una base ósea suficiente para la colocación de implantes dentales. Un injerto de hueso no solo reemplaza el hueso perdido, sino que también estimula la mandíbula para que vuelva a crecer y eventualmente reemplaza el injerto de hueso con el propio hueso sano del paciente.
Elevación del Seno Maxilar
Cuando se han extraído los molares superiores, el hueso de la cresta se reabsorbe y la cavidad sinusal se expande, de modo que finalmente el hueso que separa la cavidad sinusal y la cavidad oral es muy delgado. Los implantes dentales no se pueden colocar en huesos tan delgados y en estos casos hay que realizar una elevación de los senos nasales. El seno se eleva empujando suavemente hacia arriba la membrana que recubre el seno y empaquetando material de injerto óseo en el espacio donde estaba la cavidad del seno.
Planificación con Imágenes 3D
Una buena planificación mediante la realización de un buen estudio a través de la obtención de imágenes 3D con los escáneres CT de haz cónico, permite ver los dientes, los maxilares y las estructuras relacionadas en una vista completa de 360º.
Tipos de Hueso para Implantes Dentales
Los tipos de hueso para implantes dentales son importantes a la hora de planificar un tratamiento de implantes dentales.
- Hueso tipo A: Cresta alveolar casi completa.
- Hueso tipo B: Reabsorción mínima de la cresta alveolar.
- Hueso tipo C: Reabsorción completa de la cresta alveolar hasta el arco basal.
- Hueso tipo D: Reabsorción insipiente del arco basal.
- Hueso tipo E: Reabsorción extrema del arco basal.
También se clasifican por su composición:
- Hueso tipo 1: Se compone casi exclusivamente de hueso compacto.
- Hueso tipo 2: Hueso compacto ancho rodeado de hueso esponjoso denso.
- Hueso tipo 3: Cortical delgada rodea hueso esponjoso denso.
- Hueso tipo 4: Cortical fina de hueso esponjoso poco denso.
Tabla resumen de los tipos de hueso:
| Tipo de Hueso | Descripción |
|---|---|
| A | Cresta alveolar casi completa |
| B | Reabsorción mínima de la cresta alveolar |
| C | Reabsorción completa hasta el arco basal |
| D | Reabsorción insipiente del arco basal |
| E | Reabsorción extrema del arco basal |
| 1 | Casi exclusivamente hueso compacto |
| 2 | Hueso compacto ancho con esponjoso denso |
| 3 | Cortical delgada con esponjoso denso |
| 4 | Cortical fina con esponjoso poco denso |
Mantenimiento y Preservación de la Cresta Alveolar
Es importante mantener la cresta ósea alveolar sana y en buen estado, ya que su pérdida puede provocar problemas dentales graves. Para preservar la cresta alveolar y mantenerla en buen estado, es importante seguir una buena higiene bucal y mantener una dieta saludable.
- Cepillado y uso del hilo dental: El cepillado y el uso del hilo dental son fundamentales para mantener una buena higiene bucal. El cepillado debe hacerse al menos dos veces al día con un cepillo de dientes suave y pasta dental con fluoruro.
- Visitas regulares al dentista: Es importante visitar al dentista al menos dos veces al año para una limpieza profesional y un examen dental completo.
- Evitar la caries dental: La caries dental es una de las principales causas de pérdida de dientes y deterioro de la cresta alveolar.
- Dieta saludable: Una dieta saludable y equilibrada es esencial para mantener la salud bucal y la cresta alveolar.
- Evitar el tabaco y el alcohol: El tabaco y el alcohol pueden dañar los dientes y las encías, lo que a su vez puede provocar la pérdida de la cresta alveolar.