En la odontología moderna, la pulpa dental tiene una relevancia central y es el único tejido vivo del diente, compuesto por células, fibras y una rica vascularización e inervación. Su estado de salud determina en gran medida el pronóstico del diente; una pulpa sana contribuye a la longevidad de la dentición, mientras que lesiones pulpares (como la pulpitis o la necrosis pulpar) son causas comunes de dolor dental agudo y pueden llevar a la necesidad de tratamientos de endodoncia (tratamiento de conductos).
El conocimiento detallado de la pulpa y de la respuesta pulpar ante lesiones o caries es fundamental para los odontólogos, ya que permite diseñar terapias conservadoras que preserven la vitalidad pulpar siempre que sea posible, o intervenciones endodónticas efectivas para eliminar tejido pulpar enfermo cuando es irreversible.
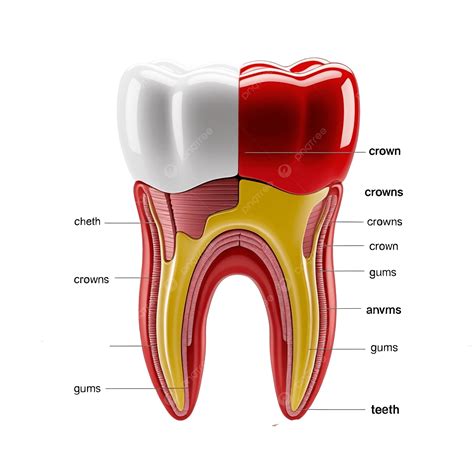
Anatomía y Histología de la Pulpa Dental
Anatómicamente, la pulpa se divide en regiones correspondientes a la forma del diente. En la porción coronal se encuentra la cámara pulpar, un espacio amplio dentro de la corona donde la pulpa se expande conformando los cuernos pulpares bajo cada cúspide (proyecciones de pulpa que siguen la forma de las cúspides dentales). Hacia las raíces, la cámara pulpar se afina dando origen a uno o más conductos radiculares que recorren el interior de cada raíz hasta el ápice.
En el ápice radicular, la pulpa se conecta con los tejidos periapicales a través del foramen apical, una pequeña abertura por donde entran y salen los vasos sanguíneos y nervios pulpares. Algunos dientes pueden presentar conductos accesorios o laterales, que son comunicaciones adicionales entre la pulpa y el ligamento periodontal a través de pequeños orificios en la raíz. La forma y número de conductos radiculares varía según el diente y el individuo (por ejemplo, los molares suelen tener múltiples conductos, mientras que los dientes anteriores generalmente tienen uno).
Desde el punto de vista macroscópico, la pulpa tiene una consistencia gelatinosa blando-fibrosa, adaptada al espacio relativamente rígido que la contiene. En la cámara pulpar coronal se suele encontrar un mayor volumen de tejido pulpar, mientras que en los conductos radiculares el tejido se dispone en forma de cordón fino. Con la edad o ante estímulos crónicos, es común que disminuya el tamaño de la cámara pulpar por formación de dentina secundaria o terciaria, fenómeno conocido como recesión pulpar: la pulpa se “retira” ligeramente al producir más dentina, reduciendo su espacio.
Histológicamente, la pulpa dental es un tejido conectivo laxo ricamente celular y vascularizado. Las células principales incluyen:
- Odontoblastos: Son células altamente diferenciadas que tapizan la periferia pulpar, justo en el límite con la dentina. Cada odontoblasto tiene forma alargada con una prolongación (el proceso odontoblástico) que se extiende dentro de un túbulo dentinario. Su función principal es la dentinogénesis, es decir, la formación de dentina a lo largo de la vida del diente. Durante el desarrollo producen la dentina primaria (que conforma la mayor parte del diente), y posteriormente continúan produciendo dentina secundaria de forma lenta y regular. Ante estímulos lesivos (caries avanzadas, abrasión, trauma), pueden inducir la formación de dentina terciaria (reparadora o reactiva) como mecanismo de defensa, contribuyendo a sellar o aislar la agresión.
- Fibroblastos: Son las células más abundantes de la pulpa. Sintetizan y mantienen la matriz extracelular, produciendo colágeno, fibras reticulares y moléculas de la sustancia fundamental (como proteoglicanos y glicoproteínas). Los fibroblastos pulpares tienen alta actividad en la pulpa joven, manteniendo un equilibrio dinámico de la matriz; con la edad, tienden a disminuir en número y la matriz se vuelve más fibrosa (los fibroblastos inactivos se denominan fibrocitos). Desempeñan también un papel importante en la cicatrización interna de la pulpa tras lesiones menores, produciendo tejido reparativo.
- Células mesenquimales indiferenciadas: La pulpa, al derivar de la papila dental embrionaria, conserva una población de células madre mesenquimales adultas. Estas células troncales pulpares tienen la capacidad de diferenciarse en varios tipos celulares (odontoblastos, osteoblastos, adipocitos, etc.) bajo estímulos adecuados. Son esenciales para la capacidad reparativa de la pulpa: por ejemplo, tras una lesión que destruye odontoblastos, estas células madre pueden activarse y diferenciarse en nuevos odontoblastos o células formadoras de dentina reparativa.
- Células inmunitarias: La pulpa dental tiene su propio sistema inmunológico local. Se encuentran células dendríticas (presentadoras de antígeno) localizadas principalmente bajo la capa odontoblástica, preparadas para detectar la entrada de patógenos desde la dentina; macrófagos residentes, que fagocitan bacterias y desechos celulares; y linfocitos (principalmente linfocitos T y células NK) y otras células inflamatorias que pueden migrar desde la circulación sanguínea hacia la pulpa cuando ocurre un desafío infeccioso. Estas células inmunes constituyen la primera línea de defensa contra la caries profunda que alcanza la pulpa o frente a infecciones que lleguen por vía sistémica.
Entre las células pulpares también se incluyen células endoteliales (que revisten el interior de los capilares y vasos sanguíneos pulpares), pericitos asociados a los capilares (con funciones en la regulación del flujo sanguíneo y en procesos reparativos), fibras nerviosas y células de Schwann (asociadas a la mielinización de axones en la pulpa), y ocasionalmente células cementoblastoides cerca del foramen apical.
La matriz extracelular de la pulpa está compuesta por un andamiaje de colágeno tipo I y III principalmente, fibras reticulares que aportan soporte, y una sustancia fundamental amorfa rica en agua, ácido hialurónico, condroitín sulfato, dermatan sulfato y otras moléculas que permiten la difusión de nutrientes y facilitan la migración celular.
La pulpa dental es un tejido altamente vascularizado. Arterias pequeñas (arteriolas) penetran desde el periodonto apical a través del foramen apical de cada raíz, ramificándose dentro de la pulpa. Estas arteriolas dan lugar a una rica red de capilares en la zona subodontoblástica (justo debajo de la capa de odontoblastos), que irriga el tejido y suministra oxígeno y nutrientes a todas las células pulpares, incluida la dentina adyacente (recordemos que la dentina es un tejido mineralizado avascular, por lo que depende de la pulpa para su nutrición). Posteriormente, la sangre es drenada por vénulas que salen también por el foramen apical hacia la circulación general.
La pulpa tiene además comunicaciones colaterales: en algunos dientes existen conductos laterales por los que vasos sanguíneos secundarios conectan la pulpa con el periodonto lateral de la raíz, asegurando cierto aporte sanguíneo alternativo.
La inervación de la pulpa proviene principalmente del nervio trigémino (ramas maxilar o mandibular, según la arcada). Axones sensitivos ingresan por el foramen apical junto con los vasos, formando plexos nerviosos dentro de la pulpa. Destaca el plexo de Raschkow en la zona subodontoblástica de la corona, una densa red de fibras nerviosas justo debajo de los odontoblastos. De este plexo nacen fibras nerviosas libres que penetran unos micrómetros en los túbulos dentinarios (hasta la dentina interna) y otras que terminan entre los odontoblastos, conformando los receptores sensoriales del diente.
La mayoría de las fibras sensitivas en la pulpa son fibras Aδ (A-delta) mielínicas de conducción rápida, responsables del dolor agudo, bien localizado, típicamente desencadenado por estímulos fríos o tactiles sobre la dentina expuesta. También hay fibras C amielínicas más pequeñas y de conducción lenta, responsables de dolor sordo, difuso y generalmente asociado a inflamación pulpar (por ejemplo, el dolor pulsátil e intenso de una pulpitis irreversible es mediado principalmente por fibras C).
En condiciones normales, la función sensorial de la pulpa es principalmente nociceptiva (detección de estímulos potencialmente lesivos, percibidos siempre como dolor); esto significa que cualquier estímulo fuerte en el diente (ya sea térmico, mecánico, químico) al llegar a la pulpa se interpreta como dolor, dado que la pulpa carece de receptores específicos para presión o temperatura como tal. Además de la inervación sensitiva, la pulpa tiene fibras nerviosas simpáticas que inervan los vasos sanguíneos, participando en la regulación del flujo sanguíneo pulpar (por ejemplo, la activación simpática causa vasoconstricción de arteriolas pulpares).
Funciones de la Pulpa Dental
La pulpa dental desempeña varias funciones vitales:
- Función formativa (dentinogénesis): La pulpa es la responsable de la formación de la dentina, tanto durante el desarrollo del diente (dentina primaria) como a lo largo de la vida (dentina secundaria y reparativa). Los odontoblastos, ubicados en el límite pulpo-dentinario, secretan la matriz dentinaria que luego se mineraliza. Esta capacidad formativa permite que el diente complete su desarrollo (cierre de ápices radiculares en dientes jóvenes) y que responda a estímulos formando dentina adicional.
- Función nutritiva: La pulpa nutre a la dentina y mantiene su vitalidad. A través de la vascularización pulpar se aportan nutrientes, oxígeno y humedad a la estructura interna del diente. Los túbulos dentinarios contienen líquido dentinario derivado del plasma pulpar, que lubrica la dentina y participa en mecanismos sensoriales.
- Función sensorial: La pulpa es el órgano sensorial del diente, encargada de alertar sobre estímulos potencialmente nocivos. Las terminaciones nerviosas pulpares detectan los cambios térmicos, químicos o mecánicos extremos que alcanzan la dentina o la pulpa, y transmiten esas señales al cerebro en forma de dolor. Aunque desde el punto de vista del paciente esto se traduce solo en la sensación dolorosa (no existe una distinción sensorial fina en el diente más que dolor o sensibilidad), fisiológicamente cumple un papel protector: gracias a la inervación pulpar, advertimos lesiones como caries, fisuras o sobrecargas oclusales a través del dolor, lo que nos impulsa a buscar tratamiento.
- Función defensiva o reparativa: La pulpa participa activamente en respuestas inmunológicas e inflamatorias para defender al diente de agresiones externas. Ante la invasión bacteriana (por caries profunda, por ejemplo), se desencadena una respuesta inflamatoria pulpar: los capilares se dilatan, aumenta el flujo sanguíneo y la permeabilidad vascular, llegando más células inmunes (leucocitos) al foco de infección. Las células dendríticas presentan antígenos a linfocitos, los macrófagos fagocitan bacterias y detritos, y se liberan mediadores inflamatorios (citocinas como IL-1, TNF-α, y prostaglandinas) que amplifican la respuesta. Esta reacción busca eliminar o aislar el agente agresor. Al mismo tiempo, la pulpa puede intentar repararse depositando dentina terciaria en las zonas adyacentes a la lesión (por odontoblastos sobrevivientes o diferenciación de nuevos odontoblastos a partir de células madre). Si el desafío es superado, la inflamación cede y la pulpa puede sobrevivir, a veces con cicatrización interna parcial (formación de tejido fibroso).
Patologías Pulpares y su Evolución
Cuando las agresiones sobrepasan la capacidad defensiva de la pulpa, se producen patologías pulpares. La principal reacción patológica es la pulpitis, término que designa la inflamación de la pulpa. Las causas más comunes de pulpitis son la caries profunda (infección bacteriana que alcanza la pulpa), traumatismos dentales (golpes que dañan el paquete vasculonervioso), procedimientos invasivos o repetitivos (por ej., el calor y vibración de un tallado dental sin refrigeración adecuada) y la filtración o microfiltración bajo restauraciones defectuosas que permiten la entrada de bacterias o toxinas. También factores como bruxismo severo o abrasión pueden causar pulpitis por microtrauma acumulado.
La pulpitis puede clasificarse en:
- Pulpitis reversible: Es una inflamación leve o inicial de la pulpa, en la que el tejido todavía puede recuperarse si se elimina el irritante. Clínicamente suele manifestarse con sensibilidad dolorosa breve provocada por estímulos (especialmente al frío o al dulce) que desaparece al remover el estímulo. La pulpa en este estado no está necrosada y conserva su vascularización nerviosa relativamente intacta. Si se trata la causa (por ejemplo, eliminando la caries y colocando un empaste aislante), la inflamación puede resolverse y la pulpa permanecer viable. Histológicamente hay vasodilatación moderada y aumento de líquido intersticial (edema) y de células inflamatorias en la zona afectada, pero sin necrosis generalizada.
- Pulpitis irreversible: Ocurre cuando la lesión a la pulpa es más severa o prolongada, llevando a un daño sostenido del tejido pulpar que ya no puede repararse adecuadamente. En esta situación, aunque se elimine el factor causal, la pulpa queda comprometida de forma permanente. Clínicamente, la pulpitis irreversible suele cursar con dolor espontáneo (no solo provocado), de moderado a severo, a veces exacerbado con calor y que persiste durante minutos u horas tras retirar el estímulo (dolor linger o prolongado). El dolor puede ser pulsátil, mal localizado (el paciente puede no distinguir exactamente qué diente duele) e incluso despertarlo por las noches. Esto refleja un daño pulpar extensivo, con liberación masiva de mediadores inflamatorios y posible inicio de necrosis focal. A menudo, la pulpitis irreversible progresa a absceso pulpar o necrosis si no se interviene. Histológicamente se observa infiltrado inflamatorio masivo (incluyendo neutrófilos, linfocitos y macrófagos), destrucción de tejido pulpar en zonas, formación de microabscesos y compromiso de la circulación pulpar. Debido al aumento de la presión intrapulpar por el edema en un espacio confinado, se comprimen los vasos, agravando la isquemia y muerte celular.
- Necrosis pulpar: Es la muerte del tejido pulpar. Puede ser la consecuencia final de una pulpitis irreversible no tratada, o resultado de un trauma súbito que seccione los vasos del foramen apical (por ejemplo, un golpe que luxe el diente y rompa el paquete vasculonervioso). Cuando la pulpa necrosa, deja de existir sensibilidad en el diente (testeos térmicos y eléctricos negativos) y el tejido muerto tiende a descomponerse. Esta descomposición pulpar, especialmente si hay infección bacteriana activa, puede dar origen a un absceso periapical o a una periodontitis apical (infección que se propaga más allá del ápice hacia el hueso circundante). En algunos casos de necrosis aséptica (sin infección bacteriana), la pulpa puede momificarse o calcificarse lentamente.
Dentina Terciaria: La Respuesta Defensiva del Diente
La dentina terciaria se conoce como aquella cuya formación se hace internamente, alterando la cámara pulpar de la zona una vez es afectada. Estímulos agresivos tales como la caries o la atrición provocan la esclerosis acelerada de la dentina subyacente al lugar de acción del estímulo. La dentina esclerótica es fácilmente identificable en cortes histológicos debido a su translucidez, consecuencia de la homogeneidad estructural de esta dentina al estar muy mineralizados tanto la matriz como los túbulos. La esclerosis provoca una disminución de la permeabilidad dentinaria, protegiendo a la pulpa frente a los agentes irritantes.
Cuando el complejo dentino-pulpar se ve afectado por la caries o por traumas mecánicos, físicos o químicos, la patología pulpar que se desarrolla es consecuencia del entramado formado por la respuesta inflamatoria de las células pulpares, la microcirculación y la acción de los neuropéptidos pulpares.
Denominamos «dentinogénesis terciaria» a la formación de dentina en determinados lugares de la interfase pulpa-dentina en respuesta a estímulos ambientales nocivos. La dentina terciaria se localiza, de forma característica, en los lugares de la cavidad pulpar subyacentes al de la acción del estímulo nocivo.
La dentina terciaria secretada por los odontoblastos frente a estímulos nocivos se la denomina dentina reactiva. Sin embargo, cuando los agentes agresores han provocado la necrosis local del estrato odontoblástico, siempre que las condiciones del complejo dentino-pulpar sean favorables, se diferenciarán, a partir de las células mesenquimatosas indiferenciadas pulpares, células con capacidad dentinogénica a las que se denomina dentinoblastos, neo-odontoblastos u odontoblastos secundarios.
A la dentina terciaria secretada por los neo-odontoblastos se la denomina dentina reparativa o neodentina.

La estructura de la dentina terciaria, reactiva o reparativa, presenta un amplio espectro de variación que va desde una matriz regular tubular, virtualmente indistinguible de la de la dentina primaria, hasta una estructura distrófica, atubular, con células atrapadas e incluidas (tractos muertos), con gran deposición de dentina peritubular.
La dentinogénesis terciaria bajo las lesiones pequeñas de caries que avanzan lentamente es, básicamente, reactiva. Por el contrario, en las lesiones mayores y más activas, la muerte de los odontoblastos primarios origina la formación de dentina reparativa. Pero incluso en las lesiones de progresión más lenta, la respuesta dentinaria suele conllevar la formación de ambos tipos de dentina terciaria.
Diagnóstico y Tratamiento
El diagnóstico de la caries del esmalte no cavitada se realiza, fundamentalmente, mediante la inspección visual. Para ello los dientes deben estar limpios y secos y el campo debe estar perfectamente iluminado. La "mancha blanca" de la caries inicial del esmalte es más evidente cuando el esmalte está seco.
Cuando la caries ha alcanzado la dentina, es muy importante diferenciar entre caries activa y caries detenida. Los criterios clínicos para clasificar una caries dentinaria como activa son: presencia de tejido blando y desmineralizado, de color amarillo o amarrillo-anaranjado que a simple vista parece estar húmedo. Mientras que la caries dentinaria detenida presenta un tejido duro a moderadamente blando, marrón oscuro y con apariencia seca.
Si quieres recuperar tu dentina puedes realizar algunos procedimientos caseros, los cuales se basan específicamente en una correcta higiene bucal. Nuestros especialistas además te ofrecerán tratamientos especializados, los cuales se adaptarán a tu grado de afección y necesidades.
Los tratamientos incluyen:
- Productos desensibilizantes: minimizan la sensibilidad causada por estímulos externos.
- Blanqueamientos dentales: este procedimiento incluye el uso de un gel blanqueador. Su aplicación suele hacerse en tres partes de 45 minutos cada una y el tratamiento dura aproximadamente unos 31 días.
- Endodoncia preventiva: Protección pulpar mediante la técnica de eliminación de la caries en etapas (stepwise excavation). Estudios han demostrado que la eliminación de la caries dentinaria profunda por etapas, en dos visitas con varios meses de diferencia, protege a la pulpa, disminuyendo la frecuencia de exposiciones pulpares, a la vez que permite la formación de dentina terciaria, con la consiguiente disminución del porcentaje de casos que requieren tratamiento endodóncico.
Es importante conocer las características histopatológicas de la dentina afectada por caries y la dentina esclerótica, que la diferencian de la dentina sana, para así entender la dificultad que presenta realizar un procedimiento adhesivo estable y duradero en estos substratos.
¿Sabías que existen dos tipos de dentina terciaría?
tags: #dentina #terciaria #reparativa