Las caries dentales son uno de los problemas bucodentales más frecuentes, pero también uno de los más evitables. De hecho, la Organización Mundial de la Salud estima que entre el 60% y 90% de los niños y casi el 100% de los adultos han sufrido caries dentales. La caries no tratada es la enfermedad más común a nivel global, afectando aproximadamente a 2.500 millones de personas.
En este artículo, te revelaremos información crucial y métodos efectivos para combatir las caries, además de explorar los distintos tipos de caries dentales es esencial para comprender cómo afectan a nuestra salud bucal.
¿Qué son las Caries Dentales?
Las caries dentales son zonas dañadas en la superficie de los dientes provocadas por la acción de bacterias que se alimentan de los restos de azúcar y producen ácidos. Estos ácidos atacan el esmalte dental, debilitándolo hasta formar cavidades. En resumen, la caries es una enfermedad dental que destruye los tejidos duros del diente. Si no se trata, puede empeorar hasta causar dolor intenso, infección e incluso la pérdida del diente afectado.
Estas lesiones destruyen el esmalte y la dentina de los dientes y están causadas por bacterias que transforman los azúcares de la comida en ácidos. A menudo, las caries se desarrollan de forma silenciosa, sin dolor ni molestias aparentes, hasta que ya han afectado a capas profundas del diente.
La caries dental es una enfermedad infecciosa que destruye progresivamente los tejidos duros del diente. Está causada por los ácidos que generan las bacterias presentes en la boca al descomponer los azúcares de los alimentos. Las caries aparecen cuando la higiene bucal no es suficiente para eliminar la placa bacteriana. Por tanto, la placa bacteriana es la principal responsable de la aparición de la caries.
¿Cómo se forman las caries?
Las caries se forman cuando las bacterias, presentes de manera natural en la boca, se juntan con los restos de alimentos que se quedan en la cavidad oral después de las comidas, creando ácidos que dañan el esmalte. Básicamente porque ciertas bacterias que viven en nuestra boca descomponen el azúcar de los alimentos y producen ácidos. Una forma fácil de entenderlo: piensa en cuando dejamos un metal expuesto al agua y se oxida creando un agujero. Con los dientes pasa algo parecido pero por acción de bacterias y ácidos.
La causa principal de las caries es un proceso que involucra bacterias + azúcares + tiempo.
Placa bacteriana y ácidos:
En nuestra boca viven muchas bacterias (¡no te asustes, la mayoría son inofensivas!). Pero algunas son bacterias “cariogénicas”, es decir, capaces de producir caries. Cuando comemos alimentos con azúcares o almidones (pan, pasta, dulces, refrescos, jugos, etc.), esas bacterias aprovechan esos restos para alimentarse. Al metabolizar el azúcar, producen ácidos como desecho. Esos ácidos se acumulan en la placa bacteriana (esa capa pegajosa que se forma sobre los dientes si no los cepillamos bien) y comienzan a corroer el esmalte de nuestros dientes. Inicialmente extraen minerales del diente (desmineralización) y crean una lesión microscópica.
Tiempo sin limpieza:
Es clave entender que las caries no aparecen de la noche a la mañana. Hace falta tiempo para que el esmalte se desmineralice lo suficiente. Si después de comer no nos cepillamos en un buen rato, la placa bacteriana permanece activa produciendo ácido durante horas. Por eso, cuanto más tiempo pasan tus dientes sucios después de comer, más riesgo de caries.
Susceptibilidad del diente:
No todos los dientes son iguales de resistentes. Algunos tienen el esmalte más débil (por genética, por ejemplo) o poseen fisuras y surcos profundos donde la comida se atora más (como las muelas con sus “rincones” difíciles de limpiar). Estos dientes serán más proclives a desarrollar caries.
Higiene oral deficiente:
Si uno no se cepilla los dientes con regularidad (al menos dos veces al día) ni usa hilo dental, la placa bacteriana campa a sus anchas. Una mala técnica de cepillado o usar una crema dental sin flúor también contribuye. La higiene es la barrera número uno contra la caries; cuando falla, las bacterias tienen vía libre para actuar.
Dieta alta en azúcares o carbohidratos frecuentes:
Aquí influye qué comemos y cómo lo comemos. Comer o beber muchos azúcares aumenta el alimento disponible para las bacterias. Además, si uno está “picando” todo el día (golosinas, bebidas azucaradas, snacks), los dientes prácticamente están bañados en ácido continuamente. Es peor picar muchas veces al día que comerse un postre dulce de golpe y luego cepillarse, ¿sabías? Los refrescos y jugos azucarados son grandes culpables - en especial si los sorbemos lentamente o nos quedamos estudiando con una lata de refresco por sorbos durante horas.
Falta de flúor:
El fluoruro es un mineral que ayuda a remineralizar el diente y hacerlo más resistente al ácido. Si no usamos pasta dental con flúor, o en nuestra zona el agua no está fluorada, perdemos esa protección extra.
Boca seca (poca saliva):
La saliva es un gran protector natural; neutraliza ácidos y ayuda a limpiar restos de comida. Cuando alguien tiene la boca seca - ya sea por genética, por tomar ciertos medicamentos, por respirar por la boca, o por alguna enfermedad - las caries tienen más facilidad. Sin saliva suficiente, el ácido permanece más tiempo dañando dientes.
Encías retraídas:
En adultos mayores, o en personas con enfermedad de encías, la retracción de las encías deja expuesta la raíz del diente. La raíz tiene una capa (cemento) más blanda que el esmalte, así que es aún más fácil que se forme caries allí.
Edad (muy jóvenes o mayores):
Los bebés y niños pequeños pueden desarrollar caries rápidamente si sus dientes se exponen mucho a líquidos azucarados (es famosa la “caries del biberón” en bebés que duermen con el biberón de leche o jugo - el líquido dulce queda en sus dientecitos toda la noche causando estragos). Por otro lado, los adultos mayores pueden acumular factores como encías retraídas, más dificultades para limpiar bien, prótesis, boca seca por medicación, etc., lo que incrementa sus riesgos de caries nuevamente.
Factores genéticos o de salud:
Algunas personas simplemente son más propensas a las caries aunque se cuiden - puede influir la genética en la composición de la saliva o del esmalte.
En pocas palabras, las caries salen por la combinación de bacterias activas + dientes vulnerables + alimentos azucarados + falta de higiene.
EVITA LAS CARIES – Causas, PREVENCIÓN y tratamiento de la caries dental | Dentalk! ©
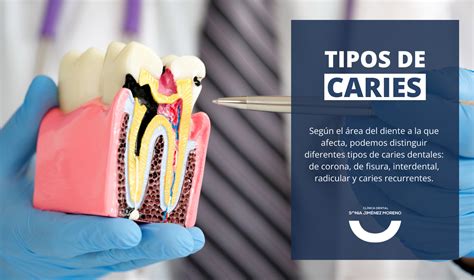
Tipos de Caries Dentales
En función de la zona de la caries o el tipo de lesión podemos hablar de diferentes tipos de caries:
- Caries de corona o caries oclusal: Aparece en la superficie masticatoria de los dientes y es la más habitual en niños.
- Caries de fisura: Aparecen por la introducción de placa dental en pequeñas fisuras presentes en nuestros dientes, son más comunes en los dientes posteriores. Para prevenir estos dos tipos de caries se usan selladores.
- Caries radicular: Son las que se dan en las raíces de los dientes cuando estos quedan expuestos por la recesión gingival o por acúmulo de sarro subgingival, bajo la encía.
- Caries interdental: Aparecen en los espacios entre las piezas dentales, son difíciles de ver y a veces sólo apreciables en exploración radiológica. Para prevenirlas siempre es bueno usar seda dental.
- Caries rampante o caries del biberón: Es el tipo de caries que afecta normalmente a los bebés en periodo de lactancia. Su nombre, “rampante” hace alusión a la velocidad y agresividad con la que esta caries destruye el diente. Es el tipo de caries infantil más habitual.
Además, las caries se presentan como manchas en el esmalte dental, pueden ser negras, pardas o blancas, estas últimas son peligrosas ya que al tener un tono parecido al diente pasan más desapercibidas y no se tratan habitualmente en etapas tempranas.
Síntomas de un Diente Dañado por Caries
Cuando recién comienza, una caries incipiente puede no dar ningún síntoma. Esa es la parte engañosa: en etapas muy tempranas es silenciosa. Por eso es importante las revisiones periódicas con el dentista, ya que él/ella puede descubrir una caries pequeñita antes de que duela. A continuación, te detallamos los signos que pueden advertir de la presencia de caries.
- Dolor de diente o molestia espontánea: Es quizá el síntoma más claro. Puede ir desde una sensación leve de molestia (como un diente que “late” de vez en cuando) hasta un dolor agudo que te despierta en la noche. Al principio, el dolor puede ser intermitente y aparecer sin causa aparente o al morder algo duro. Si la caries alcanza el nervio, el dolor puede ser intenso y constante.
- Sensibilidad dental aumentada: Muchas caries causan sensibilidad al tomar cosas frías, calientes o muy dulces. Por ejemplo, un sorbo de agua fría o un bocado de chocolate puede provocar una punzada en el diente afectado. Esto ocurre porque la caries va adelgazando la capa protectora del diente, acercándose a la parte sensible.
- Manchas o decoloración en el diente: A veces el primer signo visible es una mancha blanca opaca en el esmalte (indicando desmineralización inicial) o una mancha marrón oscura/negra en una fisura o superficie del diente. Si al mirarte al espejo ves un puntito oscuro que antes no estaba, podría ser el inicio de una caries.
- Agujero visible o al tacto: Cuando la caries progresa, literalmente se forma una cavidad. Puedes notarla al pasar la lengua (se siente un huequito o borde áspero) o al mirarla. En muelas es común ver un orificio oscuro en el centro. En dientes frontales puede verse como una erosión en la parte de atrás o en un lateral.
- Mal aliento o mal sabor persistente: Una caries grande donde se acumulan restos puede generar halitosis (mal aliento) o sabor extraño en la boca, debido a la descomposición de residuos en el agujero.
- Inflamación o absceso (en casos avanzados): Si la caries llega al nervio y este se infecta, puede formarse un absceso (una bolsita de pus) en la encía cerca de ese diente. La encía se ve hinchada, roja, duele al tocarla e incluso puedes notar pus o líquido de mal sabor. También puede haber hinchazón en la cara o mejilla del lado afectado y fiebre.
No esperes a que duela mucho para sospechar caries. Presta atención a las pequeñas señales: sensibilidad anormal, alguna manchita, leve molestia al morder… Más vale hacerse revisar pronto.
Tratamientos para las Caries Dentales
La única forma de curar una caries, una vez que ya existe el agujero, es que un dentista limpie la zona dañada y la repare. Lamentablemente, el diente no puede regenerar por sí solo un pedazo que se perdió por caries (no al menos una cavidad ya formada). Pero en fases muy tempranas, es posible detener e incluso revertir el daño incipiente con medidas no invasivas.
Los tratamientos actuales para caries generalmente no duelen, gracias a la anestesia local y a técnicas muy mejoradas. El temor al dentista es común, pero te aseguro que un empaste hecho a tiempo es rápido y prácticamente indoloro. Peor es aguantar el dolor de una caries avanzada sin tratar.
Re-mineralización (fluoruración) de caries incipiente:
Si la caries está en etapa muy inicial (solo una mancha blanca en el esmalte, sin agujero formado), a veces no hace falta taladro. El dentista puede aplicar un barniz de flúor concentrado u otros minerales sobre la lesión para ayudar al diente a remineralizarse y revertir la caries incipiente. Además, recomendará mejorar la higiene y dieta. Esto suele funcionar en lesiones muy tempranas, especialmente en niños o adolescentes. Es como “curar una caries bebé” antes de que crezca.
Empaste (obturación) dental:
Es el tratamiento clásico para la mayoría de las caries. Consiste en remover la parte del diente que está cariada y luego rellenar el hueco con un material de restauración (puede ser resina compuesta del color del diente, amalgama plateada -cada vez menos usada- u otros). Primero te adormece la zona con anestesia local. Después, con una fresa limpia toda la caries, eliminando el tejido infectado. Una vez limpio, prepara el espacio y coloca el material de relleno moldeándolo para que recupere la forma del diente. Finalmente lo endurece (si es resina, con luz especial) y lo pule. En una sola sesión se suele resolver. El resultado: tu diente queda “como nuevo”. Puede quedar un poquito sensible unos días, pero nada de dolor fuerte.
Tratamiento de conducto (endodoncia):
Si la caries fue muy profunda y afectó la pulpa del diente (el nervio), el tratamiento ya es más complejo. En estos casos, para salvar el diente y quitar el dolor/infección, el dentista (o un endodoncista especialista) realiza una endodoncia. Básicamente remover el nervio enfermo del interior del diente, desinfectar el canal interno y luego sellarlo. Se realiza bajo anestesia local también. El proceso toma más tiempo: hay que acceder al interior del diente, limpiar bien los conductos con limas muy finas y soluciones antisépticas, y luego rellenarlos con un material llamado gutapercha. Tras una endodoncia, el diente queda sin nervio (ya no duele nunca más), pero sigue en boca cumpliendo su función.
Corona dental (funda):
A veces, cuando una caries destruye gran parte del diente, poner solo un empaste puede no ser suficiente, porque queda poca estructura dental y podría fracturarse. En esos casos, tras limpiar la caries o hacer una endodoncia, el dentista recomendará colocar una corona. Una corona es como una “fundita” hecha a medida (de porcelana, cerámica, metal-porcelana, etc.) que cubre todo el diente protegiéndolo y devolviéndole su forma y fuerza. Para poner una corona primero hay que tallar el diente (rebajarlo un poco en tamaño) e impresionar o escanear para fabricar la corona exacta, y luego se cementa sobre el diente. Esto suele necesitar dos citas (una para preparar y otra para cementar la corona definitiva). Las coronas son comunes después de endodoncias en muelas, ya que esos dientes quedan más frágiles.
Extracción dental:
Este es el último recurso y realmente solo se hace si el diente no se puede salvar. Si la caries es extrema y ha destruido casi todo el diente, o la infección es muy grande y compromete el hueso, a veces no queda más remedio que sacar el diente. También ocurre si la caries es en un diente de leche próximo a mudar, o en un molar del juicio mal posicionado con caries. Tras la extracción de un diente permanente, el dentista te hablará de opciones para reemplazarlo (un implante, un puente) especialmente si ese espacio afecta tu mordida o estética. Pero enfatizo: hoy día pocas caries llegan a este punto si uno busca atención a tiempo. Es mucho mejor hacer un empaste a tiempo que esperar y perder el diente.

¿Duele tratar una caries?
Esta es una pregunta frecuente por el miedo al dentista. Te diré sinceramente: el procedimiento de un empaste común NO duele gracias a la anestesia. Sentirás pinchazos solo al inicio con la inyección para anestesia (parecido a un pinchazo de vacuna, un ligero ardor unos segundos y luego se va). Después, durante la limpieza con el torno, sentirás vibración, ruido, agua, pero no dolor. En tratamientos más largos como endodoncia, estás anestesiado igual. Tras la consulta, puede haber alguna molestia menor (sensibilidad al morder, encía irritada, o en extracciones un par de días de molestia manejable con analgésicos).
El dolor de muela por caries es mucho peor que cualquier molestia del tratamiento. Así que no dejes que el miedo te detenga de ir al odontólogo. Peor es aguantar un dolor creciente o arriesgar una infección seria.
Cada caries tiene solución según su gravedad. Desde una simple aplicación de flúor, pasando por empastes, hasta procedimientos más avanzados como endodoncias o coronas. Lo importante es no esperar demasiado. Cuanto antes se trate una caries, más sencillo, económico y cómodo será el tratamiento.
¿Cómo prevenir la caries dental?
La prevención es realmente la clave para ganarle la batalla a las caries. Aquí te comparto las estrategias más efectivas para prevenir la aparición de caries.
- Cepillarse los dientes después de cada comida, al menos dos veces al día.
- Realizar revisiones en el odontólogo cada 6 o 12 meses (dependiendo de la fisiología de cada persona, siguiendo la recomendación del dentista).
- En el caso de una alta propensión a desarrollar caries, es posible utilizar selladores dentales, que son películas protectoras que se aplican en las superficies de masticación de los dientes posteriores (los más difíciles de limpiar con un cepillo de dientes) para cerrar surcos y fisuras (zonas potenciales de acumulación de placa).
- Mantén una correcta higiene dental, cepíllate los dientes después de cada comida, usa hilo dental para limpiar los espacios entre los dientes y compra pastas dentales con la suficiente cantidad de flúor (1.500ppm).
- Si tu riesgo de caries es elevado es posible que tu odontólogo de confianza te recomiende un enjuague bucal con flúor o antibiótico.
- Realízate limpiezas dentales de forma periódica, según tu propensión a acumular sarro el especialista dental te aconsejará una periodicidad concreta para tu caso. Normalmente con una vez al año es suficiente, pero puede que en tu caso sea recomendable cada 6 o cada 3 meses.
¿Qué son los dientes podridos?
Los dientes muy deteriorados, en los que se ve afectada tanto su parte estética como su parte funcional, se les denomina dientes podridos. Los dientes podridos se caracterizan por volverse sensibles y débiles. Además, en la parte exterior pueden presentar signos visibles como decoloración, grietas o agujeros.
La principal diferencia entre un diente con caries y uno podrido, es que en este último las bacterias causaron un daño severo tanto en la parte interna como externa de la pieza dental.
Causas de los dientes podridos
- Higiene bucal deficiente: Al no tener una adecuada rutina de higiene dental, las bacterias, al unirse con la saliva y restos de comida que no son eliminadas por el cepillado o el hilo dental, provocan la aparición de la placa dental. Esta se acumula en los dientes y encías causando daños en la parte interior o exterior del diente.
- Dieta alta en azúcar y ácidos: El consumo de azúcar y alimentos ácidos contribuyen a que las bacterias se reproduzcan y provocan la erosión del esmalte dental. Poco a poco atacan la parte interna del diente hasta llegar a la pulpa, causando una fuerte infección.
- Factores genéticos: Las personas que tienen tendencia a sufrir de caries por causas genéticas, también pueden ser propensas a tener dientes podridos causados por caries no tratadas.
- Otras causas: El uso de cigarrillos o productos del tabaco altera la microbiota intestinal, debido a los efectos de la nicotina. Este proceso, que ocurre internamente en el cuerpo, provoca un aumento de la placa bacteriana, así como contribuye a la formación de caries y a la aparición de otras enfermedades bucales. Enfermedades como la xerostomía o boca seca también pueden provocar que se pudran los dientes, puesto que la producción de saliva ayuda a crear un equilibrio en la boca y actúa en contra de las bacterias que producen la placa dental y que daña los dientes. También los pacientes con diabetes tienen mayor riesgo de tener caries, y con ello de tener dientes podridos.
Síntomas de los dientes podridos
- Dolor dental. El dolor en las muelas puede llegar a ser muy intenso.
- Sensibilidad al frío, calor, dulce y ácido.
- Mal aliento y mal sabor en la boca.
- Cambios en el color y la estructura del diente. Pueden aparecer manchas de color marrón, negro, amarillo o blanco en los dientes.
- Inflamación de las encías, abscesos o sangrado.
- Problemas para masticar los alimentos, que a su vez causan problemas digestivos y de nutrición.
Tratamientos para los dientes podridos
El tratamiento recomendado para dientes podridos va a depender del grado del daño que tenga el diente afectado. Entre las opciones están:
- Empastes dentales: En los pacientes en los que el daño no ha llegado hasta el centro del diente, un empaste dental es la solución duradera dependiendo del material de fabricación. Se elimina la parte dañada de la pieza y se rellena con resina, devolviendo al diente su funcionalidad y estética.
- Incrustaciones y coronas: Si el daño es muy grande, en lugar de usar resinas, se colocan incrustaciones dentales para restaurar el diente. Por otro lado, cuando el diente podrido ha cambiado su forma o su tamaño por causa del daño, el dentista puede sugerir fundas dentales para proteger el diente y devolverle la estética.
- Endodoncia: Con este procedimiento se desinfecta el interior de un diente cuando la pulpa o la raíz ha sido afectada por una caries, con lo cual se elimina del interior los tejidos dañados y el diente se recupera.
- Extracción y prótesis dentales: Una exodoncia es la opción cuando el daño del diente es irreparable, y el dentista considera que no hay un tratamiento que pueda salvarlo. Luego de extraer la pieza desde la raíz, el paciente puede optar por una prótesis o un implante dental para ocupar el espacio.
Consecuencias de no tratar los dientes podridos
- Dolor crónico: El dolor de un diente podrido no tratado puede volverse muy intenso, en especial al momento de comer o ingerir bebidas calientes o frías.
- Infecciones graves: Los dientes podridos pueden tener una infección grave en el interior que afecta la pulpa y raíz del diente, incluso las encías y provocar enfermedades periodontales.
- Pérdida de dientes: Los dientes podridos pueden necesitar ser extraídos cuando el dentista considera que los tratamientos disponibles ya no lograrán un efecto positivo.
Los dientes podridos son una condición que, en la mayoría de los casos, puede prevenirse con una buena higiene dental, alimentación adecuada y las visitas al dentista de forma regular.
Ante la presencia de cualquiera de los síntomas aquí descritos, es esencial buscar atención médica, para poder recibir el tratamiento adecuado a tiempo y evitar complicaciones en la salud bucal o general.