El cambio de color en los dientes de los niños es una preocupación común en odontopediatría. Uno de estos cambios es la aparición de un diente rosa, una situación que puede generar inquietud en los padres. A continuación, exploraremos las causas, el diagnóstico y los tratamientos disponibles para abordar este problema dental.

¿Qué es el Diente Rosa?
Hallar un diente rosa es debido a un proceso llamado autolisis o autodestrucción de la pulpa dental. La hemoglobina, un componente de la sangre, se divide en subproductos más pequeños debido a esta autolisis o autodestrucción de la pulpa dental. La pulpa dental es un paquete vasculonervioso que se encuentra en el interior de los dientes.
Causas del Diente Rosa
¿Por qué se produce esta autolisis o autodestrucción de la pulpa?
- Traumatismos: Debido a un golpe fuerte se rompen los vasos sanguíneos de la pulpa y la sangre se difumina por los túbulos dentales dando aspecto rosáceo. Puede ocurrir por un traumatismo, tras el cual, los vasos de la pulpa se rompen y se filtran a la estructura del diente. En los niños es muy común que tras un traumatismo en la mandíbula se bloquea el aporte sanguíneo del diente de manera inmediata.
- Reabsorción interna: En ocasiones se produce una reabsorción interna. a) La reabsorción interna, que se da porque un complejo grupo de células actúan desde dentro del diente reabsorbiendo la parte interna de la raíz. Aparece un punto de color rosa en la pared de la pulpa debido a una formación patológica de un tejido de granulación y a una acumulación de células gigantes en la pulpa dental.
- Necrosis pulpar: Cuando el diente se ha necrosado o no esta vital, puede que padezca un cambio de color, pudiéndose ver un color rosáceo. Es la muerte parcial o total de la parte blanda de un diente. En cualquier caso no se puede regenerar el nervio de un diente, es decir, una vez iniciada la necrosis o muerte del nervio no es posible detener el proceso, por ello debe tratarse de forma temprana.
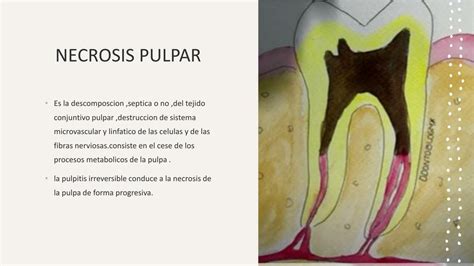
Diagnóstico
Según diversos estudios, es común que aparezcan dientes con coloración rosa en pacientes que han sufrido un traumatismo dental. La causa estaría en la ruptura de los vasos de la pulpa y la difusión de la sangre en los túbulos dentinarios, dando al diente casi inmediatamente una coloración rosa oscuro que se vuelve rosa-marrón unos días más tarde. En algunos dientes podría aparecer un punto de color rosa que indicaría una reabsorción interna de la pared de la pulpa. En caso de la aparición de un diente rosa, el odontólogo será quien decida el tratamiento a seguir tras la realización de una correcta historia clínica y las pruebas necesarias.
Tratamientos
El tratamiento para un diente rosa dependerá de la causa subyacente. Algunas opciones incluyen:
- Endodoncia: Si la causa es la necrosis pulpar, se puede realizar una endodoncia para retirar la pulpa dañada y limpiar el conducto.
- Restauración: En casos de reabsorción interna, se puede realizar una restauración para proteger el diente y prevenir futuras complicaciones.
- Observación: En algunos casos, si el cambio de color es leve y no hay otros síntomas, el odontólogo puede optar por observar el diente y realizar un seguimiento regular.
💥🦷 Primeros DIENTES DEL BEBÉ: 5 COSAS que deberías saber + cómo aliviar el dolor
Otros cambios de coloración en los dientes de los niños
Como ya hemos visto en un anterior post, el color dental no es un parámetro estable pues varia de un individuo a otro, de una dentición a otra, con el paso del tiempo en un mismo diente e incluso de unos dientes a otros en un mismo individuo. Siendo numerosos los factores que lo determinan y varias las técnicas empleadas por el odontólogo para registrarlo. Los blanqueamientos dentales, consiguen aclarar el color de los dientes. Los pacientes que solicitan estos tratamientos han sido capaces de detectar una anomalía en el color pero no todos tienen claro cuál es la causa del problema ni qué tratamientos son las más adecuadas para solucionarlo.
En primer lugar, una de las causas por las que puede alterarse la coloración de las piezas dentales de los más pequeños es debido a un cepillado deficiente. Como ya sabes, gracias a la higiene oral, conseguimos eliminar la placa bacteriana acumulada en los dientes. A la mayoría de los niños les encantan las chuches, los dulces y los alimentos ricos en azúcares. Esto contribuye a la formación de caries, la enfermedad crónica más frecuente en la infancia. Las bacterias que están presentes en la boca y que no se han retirado con el cepillado producen unos ácidos que disuelven el esmalte; precisamente esto es lo que conocemos como caries.
Otra de las causas por la que puede cambiar el color de los dientes de tus hijos es debido a un traumatismo. Como consecuencia de un golpe, que incluso puede pasar desapercibido por los padres, los dientes afectados pueden variar su color desde un grisáceo o amarronado hasta un amarillento o rosado.
Cuando se aplicar flúor de forma excesiva, uno de los riesgos es la fluorosis. Se trata de una anomalía que puede hacer que los dientes sean más frágiles y porosos. Se manifiesta mediante unas manchas blanquecinas en los dientes, las cuales aparecen como consecuencia de esa aplicación descontrolada de flúor.
Algunos medicamentos también pueden causar manchas en los dientes.
Tinciones dentales
Ciertos alimentos: Como el café, vino, té, cola o chocolate. La clorhexidina. El uso regular de enjuagues con clorhexidina para el control de la placa bacteriana en pacientes periodontales provoca la aparición de manchas de color negro. La aparición de estas manchas va a depender entre otros factores de la concentración de clorhexidina, la duración del tratamiento o de la técnica correcta de cepillado.
- Depósitos verdes: Aparecen sobre todo en niños y adolescentes.
- Depósitos naranjas: Principalmente aparecen en las zonas cervicales de la cara vestibular de los dientes anteriores.
- Depósitos negros: Son poco frecuentes y aparecen tanto en niños como adultos, siendo más frecuentes en la dentición temporal.
- Materia alba y sarro: se trata de un depósito blanco amarillento que se compone de bacterias, células epiteliales, restos alimenticios, proteína salivares, etc. Se depositan en la superficie dental cuando el paciente no se cepilla durante unos días. Es de poca consistencia pero puede tener espesores bastante grandes que están poco cohesionados y poco adheridos. Cuando transcurre cierto tiempo, esta placa bacteriana puede calcificarse formando el sarro o tártaro, que se presenta como un depósito más denso y duro de color amarillo el supragingival, o negro el subgingival, pero que puede colorearse con otros pigmentos, como el tabaco.
Las tinciones por metales: Estas se producen en pacientes que por cuestiones laborales, o por ingesta de medicamentos, entran en contacto con sales de distintos minerales, que posteriormente precipitan en la boca.
El tratamiento de las tinciones extrínsecas consiste fundamentalmente en la realización de limpiezas o tartrectomías con pulidos, cambio de hábitos y mejora de la higiene. En determinados casos muy concretos la coloración se hace intrínseca como en el caso de los fumadores de largo tiempo, y se requiere de tratamientos similares a los realizados en las tinciones de tipo intrínseco.
¿Qué es la línea blanca debajo de las encías?
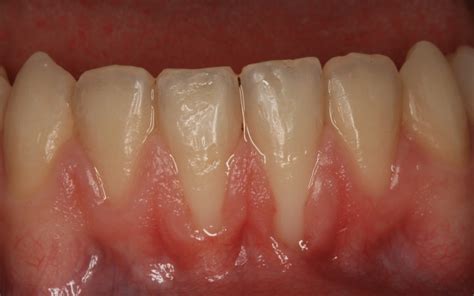
En un estado de salud bucal sano, las encías presentan un color rosado uniforme y un aspecto firme alrededor de los dientes. Sin embargo, la línea blanca debajo de las encías rompe este patrón. Se caracteriza por su tono más claro, que puede variar desde un blanco nacarado hasta un tono ligeramente más claro que el rosa habitual de las encías.
Causas de la línea blanca
- Acumulación de placa bacteriana: La placa bacteriana es una película pegajosa y transparente compuesta principalmente de bacterias que se acumula en la superficie de los dientes y las encías.
- Gingivitis: La gingivitis es una forma temprana de enfermedad de las encías que se caracteriza por encías inflamadas, enrojecidas y sangrantes. La acumulación de placa bacteriana es una causa común de gingivitis.
- Irritación o alergias: Ciertos alimentos, bebidas, productos dentales o materiales utilizados en procedimientos dentales pueden causar irritación o alergias en las encías. Esta irritación puede resultar en enrojecimiento y una línea blanca en el área afectada.
Tratamientos
- Mejora de la higiene bucal: Si la línea blanca es resultado de la acumulación de placa bacteriana, mejorar tus hábitos de higiene oral es fundamental.
- Tratamiento de enfermedades de las encías: Si la línea blanca está asociada con la gingivitis o la enfermedad periodontal, un dentista puede recomendar tratamientos específicos.
- Enjuagues especializados: En algunos casos, tu dentista podría recomendarte enjuagues bucales especializados diseñados para reducir la inflamación y controlar las bacterias en la boca.
- Tratamientos de ortodoncia: Si la línea blanca debajo de las encías está relacionada con procedimientos ortodónticos o restaurativos previos, tu dentista puede sugerir tratamientos específicos para abordar la causa.
Melanosis gingival
El aspecto de la encía debe ser de un color rosa pálido y de una textura gelatinosa. Su función es cubrir las raíces de los dientes y protegerlos. Si detectas que ese rosa se ha oscurecido o está acompañado de manchas negras es importante que un profesional estudie qué puede estar ocurriendo.
La melanosis gingival o encías negras es un trastorno de pigmentación que afecta a la estética de la sonrisa, a pesar de no traer consigo patologías graves para la salud de quien lo sufre.
Pese a afectar solo a factores estéticos, es aconsejable acudir a la consulta de un profesional periodoncista en el momento que aparece una mancha negra en la encía o esta se oscurece.
Las tinciones oscuras en las encías comúnmente están relacionadas con enfermedades bucodentales por lo que es importante descartar cualquier posible enfermedad periodontal.
Causas de la aparición de una mancha negra en la encía
Los motivos por los que puede surgir una mancha negra en la encía pueden ser varios, como por ejemplo un consumo reiterado de ciertos medicamentos que afecten al sistema endocrino del paciente. Aunque no es lo habitual, la melanosis gingival puede ser también un signo de lesión periodontal o incluso de algunas enfermedades más graves como el cáncer oral.
Algunas de las causas por las que podría aparecer una mancha negra en la encía, son las siguientes:
- Aumento de secreción de melanina: Como explicábamos, una mancha negra en la encía suele estar causada por un aumento de secreción de la melanina, conocido como melanoplaquia. Es común que esta afección sea de naturaleza hereditaria y no implique una enfermedad periodontal, pero no hay manera de prevenir su aparición. Sin embargo, sí que se puede solucionar mediante diversos tratamientos de periodoncia.
- Tabaquismo: Otra causa de la melanosis gingival es el depósito de sustancias tóxicas del tabaco. La nicotina puede ser responsable de generar alguna mancha negra en la encía con ausencia de brillo. En este caso, lo mejor es dejar de fumar o, al menos, reducir la cantidad de cigarros que se fuman diariamente.
- Amalgama: Asimismo, una mancha negra en la encía también puede estar causada por el contacto con restauraciones de amalgama. Estas están fabricadas con metal y al entrar en continua fricción con la encía pueden generar la melanosis gingival. Este hecho tampoco significa que exista un problema de salud, sino que es únicamente estético.
- Enfermedades periodontales: Las enfermedades periodontales (gingivitis y periodontitis) afectan directamente al tejido de las encías. Lo habitual es que estas se inflamen y enrojezcan, pero hay casos en los que la acumulación de sarro y placa bacteriana acaba causando que la encía se vuelva oscura. Para tratar una encía oscura por una enfermedad periodontal hay que eliminar primero la infección y después realizar los tratamientos especializados para eliminar las manchas negras u oscuras.
- Ciertos medicamentos: Algunos medicamentos como los anticonceptivos y algunos antibióticos presentan en sus efectos secundarios la melanosis gingival. Pueden hacer modificaciones en la mucosa oral, causando manchas negras en las encías.
- Tratamientos dentales: Durante el postoperatorio de algunos tratamientos dentales como el injerto de encía puede generarse una necrosis en la zona. Esto consiste en que la cantidad de sangre que fluye por ese tejido es mínima. Por tanto, el tejido corporal muere temporalmente haciendo que la encía se oscurezca. Es algo de lo que no hay que preocuparse, es muy común y desaparece en cuestión de días.
¿Cómo eliminar una mancha negra en la encía?
- El tratamiento periodontal de microcirugía gingival, que se realiza con el láser de er-Yag. Se basa en eliminar el tejido oscurecido de la encía a través de la emisión de una luz a una longitud de onda de 2940 nanómetros que estimula la regeneración de la mucosa sin causarle el menor daño. Este tratamiento mínimamente invasivo es la solución más cómoda, indolora, eficaz y segura para el paciente, consiguiendo grandes resultados.
- La microabrasión es otro tratamiento bucodental que se utiliza para pulir cuidadosamente cualquier tipo de mancha negra en la encía hasta borrarla. A través de esta técnica, el dentista es capaz de eliminar la melanosis gingival y devolver al paciente su color de encía natural.
- Otro tratamiento muy útil para acabar con la preocupación que provoca la melanosis gingival es la despigmentación con bisturí. Esta técnica es una de las más efectivas para eliminar una mancha negra en la encía, pero es cierto que su cicatrización conlleva más tiempo al tratarse de un método quirúrgico.
Pulpitis dental
¿Sientes dolor y sensibilidad en un diente? La pulpitis dental es la inflamación de la pulpa del diente, que es la parte más interna del diente, donde se encuentran los nervios y los vasos sanguíneos. Existen dos tipos de pulpitis dental, los cuales se diferencian en función de su gravedad. La pulpitis reversible es aquella que ocurre cuando la pulpa del diente está inflamada pero aún puede sanar y volver a su estado normal. Se caracteriza por una inflamación de menor intensidad (más leve) y que suele ser temporal. A diferencia de la pulpitis reversible, la pulpitis irreversible implica una inflamación de mayor intensidad (más severa). En estos casos, la pulpa está tan dañada que no puede sanar por sí misma y requiere un tratamiento dental urgente. En algunos casos, incluso, es necesario extraer el diente. Adicionalmente, existe otro tipo de pulpitis irreversible denominada pulpitis hiperplásica (también conocida como pólipo pulpar). Esta es una inflamación crónica de la pulpa que provoca un crecimiento excesivo del tejido pulpar y que tiene su origen en una caries. Fruto de este crecimiento excesivo, la pulpa rellena la cavidad de la caries y sobresale a través del diente.
Causas de la pulpitis
- Restauraciones dentales profundas o recientes. La pulpitis reversible puede estar causada por una obturación (empaste) particularmente profunda en la que ha sido necesario acercarse hasta la pulpa para retirar el tejido dental dañado.
- Restauraciones dentales fallidas o inadecuadas. Los empastes mal ajustados pueden permitir la filtración de bacterias desde el exterior.
- Tratamientos dentales repetidos.
- Infecciones bacterianas graves.
- Necrosis o muerte de la pulpa.
Síntomas de la pulpitis
Los síntomas de la pulpitis pueden variar en función de si la afección es reversible o irreversible. Por lo general, la principal señal de la pulpitis es el dolor, el cual puede tener diferentes niveles de intensidad.
- Pulpitis reversible: en un primer escenario el dolor se presenta cuando se aplica un estímulo al diente, como pueden ser las bebidas o los alimentos a temperaturas muy calientes o frías.
- Pulpitis irreversible: en este otro escenario, el dolor suele presentarse de forma espontánea (sin necesidad de que el paciente haya ingerido alguna comida o bebida). En este caso, las molestias se suelen prolongar en el tiempo independientemente de que haya o no un estímulo.
Tratamientos para la pulpitis
- Medicación: el dolor, la inflamación y la infección se pueden tratar con diversos fármacos analgésicos, antiinflamatorios y antibióticos.
- Empaste dental: por lo general, una pulpitis reversible que tiene su origen en una caries se puede tratar con un empaste.
- Endodoncia: es el tratamiento más habitual para la pulpitis irreversible. Consiste en retirar la pulpa dañada y, posteriormente, limpiar y desinfectar el conducto que deja.
- Extracción dental: si el diente está demasiado dañado y no puede ser salvado mediante una endodoncia será necesario extraerlo.
Consejos para prevenir la pulpitis
- Higiene oral: para evitar la aparición de caries, es de vital importancia mantener una óptima higiene bucal.
- Férulas de descarga: las férulas de descarga son uno de los principales tratamientos contra el bruxismo.
- Revisiones y limpiezas bucodentales: las visitas al dentista son fundamentales para que el profesional pueda revisar el estado de los dientes y las encías, así como para pautar la frecuencia idónea de las limpiezas bucodentales profesionales.
- Alimentación: es conveniente limitar el consumo de comidas y bebidas muy ácidas, ya que erosionan el esmalte dental.