Los dientes con relieve pueden ser una preocupación estética y funcional. A menudo, estas irregularidades son el resultado de condiciones como la hipoplasia del esmalte o la fluorosis. Identificar la causa subyacente es crucial para un tratamiento eficaz y para proteger la salud dental a largo plazo.

Hipoplasia del Esmalte: Un Defecto en el Desarrollo Dental
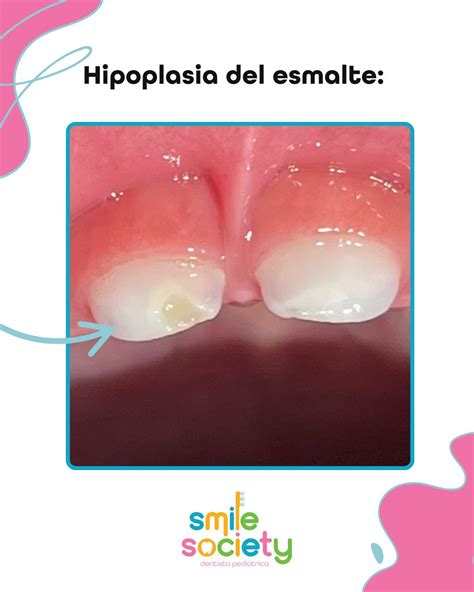
La hipoplasia del esmalte es un defecto que afecta la capa más externa de los dientes, resultando en una menor cantidad de esmalte de lo normal. El esmalte faltante suele manifestarse en pequeñas abolladuras, surcos u hoyos en la superficie externa del diente afectado.
Esto provoca que la superficie del diente sea áspera, y los defectos a menudo se destacan por su color marrón o amarillo. En algunos casos, la hipoplasia se presenta como un punto o mancha blanca distinta sobre un diente, conocida como "hipoplasia de Turner", causada típicamente por un trauma durante la fase de mineralización.
Otras veces, la hipoplasia del esmalte aparece como rayas nubladas en todos los dientes. La hipoplasia del esmalte puede estar causada por malnutrición, enfermedad, infección o fiebre durante la formación del diente. A veces, los medicamentos también pueden afectar a los dientes que estaban en desarrollo.
Los factores ambientales también pueden interferir con la formación de los dientes, así como la exposición a sustancias químicas tóxicas en una edad muy joven. La mayoría de los casos de hipoplasia del esmalte ocurren antes de los tres años. Cualquier traumatismo que ocurra después de este tiempo es menos probable que cause defectos en el esmalte.
Fluorosis Dental: Exceso de Flúor Durante el Desarrollo
Las manchas blancas también pueden ser el resultado de una alta exposición a flúor durante el desarrollo del esmalte, una condición que se conoce como fluorosis. La fluorosis dental es una forma de hipoplasia relativamente común, que aparece en individuos que sufrieron una excesiva exposición al flúor durante el desarrollo de los dientes definitivos.
Detección y Diagnóstico de la Hipoplasia Dental
La hipoplasia dental es una enfermedad en el desarrollo del esmalte dental. Esta anomalía se produce durante el desarrollo de los dientes y se detecta a través de manchas y pequeños huecos en los dientes. La detección precoz de la hipoplasia dental es fundamental para tratarla y proteger así el esmalte remanente.
Cuando la hipoplasia dental es muy leve, los síntomas no serán fácilmente detectables por el paciente. La hipoplasia dental provoca un esmalte más débil o delgado, haciendo que los dientes sean más vulnerables ante las caries y traumatismos.
Hipoplasia del esmalte: es un defecto del esmalte que se produce mientras el diente se esta formando, por lo tanto es una mancha que acompaña a ese diente desde el primer día que aparece en la boca. Se produce por un desarrollo incompleto del diente en el momento de la mineralización y desarrollo del esmalte.
Las hipoplasias suelen manifestarse como manchas marrones o amarillentas y con zonas ásperas o con ligero relieve, pero frecuentemente también pueden aparecer pequeñas manchas blancas.
Hipoplasia del esmalte
Tratamientos para Dientes con Relieve
Afortunadamente, existen varios tratamientos para la hipoplasia del esmalte. La hipoplasia dental es una patología que deberemos tratar para devolver la anatomía, el color y la función al diente, protegiéndolo así de las caries y el desgaste dental y devolviéndole su estética.
Los tratamientos disponibles incluyen:
- Sellado dental y fluorización: El sellado dental consiste en cubrir los desniveles dentales o pequeñas fisuras de los dientes de leche con un material biocompatible de resina (composite), allanando la superficie del diente y previniendo la acumulación de alimentos y las consecuentes caries. Se recomienda este tratamiento en los casos con hipoplasia dental leve, en los cuales hay poca erosión del esmalte y las manchas son muy poco visibles. Se combina con fluorizaciones para remineralizar el esmalte y fortalecerlo ante las caries y las fuerzas oclusales.
- Reconstrucciones de composite (resina): Se realizan en aquellos dientes de leche que han sufrido una mayor erosión. El tratamiento se basa en recubrir el esmalte perdido con composite. Se combina con las fluorizaciones para fortalecer el esmalte remanente.
- Restauraciones cerámicas: Cuando la hipoplasia dental es más avanzada y la erosión del diente es más significativa, se recomendará restaurar el diente con estructuras de cerámica, material más resistente que el composite. En los dientes posteriores, si el desgaste es medio se optará por las incrustaciones, bloques de cerámica que recubrirán el hueco perdido.
- Blanqueamiento dental: Si bien se trata de una mancha blanca, se puede usar la alternativa del blanqueamiento dental, puesto que a través de este sencillo proceso se consiguen eliminar las manchas localizadas en el esmalte dental de una forma eficaz. El tratamiento de blanqueamiento dental irá destinado a mejorar la estética dental, con el fin de mantener una apariencia uniforme del tono de los dientes. Consiste en aplicar un gel blanqueador a los dientes y lograr que penetre a través de una lámpara LED.
Incrustaciones Dentales
Las incrustaciones dentales, confeccionadas con cerámica, pueden utilizarse cuando existen destrucciones dentarias extensas, provocadas, por ejemplo, por una caries o un traumatismo. La incrustación dental nos permite restaurar parcialmente las piezas posteriores dañadas, generalmente los molares.
Los daños más comunes son las lesiones cariogénicas, las fisuras y el desgaste dental. Incrustación Inlay: es la más sencilla, ya que no hay que reparar la cúspide dental. La incrustación es una técnica que está dirigida a las personas con unos dientes dañados, pero que todavía no han desarrollado caries graves o trastornos más severos.
Cuando la pieza dental en cuestión haya sufrido restauraciones previas. En la Clínica Dental Gaudí de Terrassa, estudiamos tu caso en concreto y te proporcionamos la mejor solución.
Prevención y Cuidados Continuos
La hipoplasia dental afecta al esmalte de los dientes de forma permanente, exponiéndolos a los ácidos de los alimentos y a las fuerzas oclusales. Por lo tanto, es crucial mantener una buena higiene buco-dental.
Medidas preventivas y de cuidado:
- Hábitos de higiene: Mantener una buena rutina buco-dental con cepillado de dientes después de cada comida, y el uso de hilo dental y cepillos interproximales al menos una vez al día.
- Revisiones periódicas a una clínica dental: Como hemos comentado, los síntomas de hipoplasia son a veces poco visibles hasta que la erosión del esmalte ya es significativa.
Enfermedades Periodontales y su Impacto
El proceso para que se desarrolle la periodontitis empieza con la gingivitis, o inflamación en el área superficial del tejido de las encías. Es decir, comienza con la acumulación excesiva de placa y sarro en la base de los dientes. Esta acumulación origina un relieve o bolsas que facilitan la acción de las bacterias, produciendo una alteración localizada que afecta, principalmente, el tejido gingival.
La periodontitis es la inflamación e infección profunda en el tejido de la encía, y afecta a la estructura del aparato de inserción (hueso alveolar y ligamentos). Si no es tratada a tiempo, se convierte en un padecimiento irreversible que causa el desprendimiento de los dientes.
No obstante, la primera señal de alarma son las áreas blandas, hinchadas y de color rojo púrpura. Los principales síntomas de la periodontitis son el mal aliento, acompañado de una condición estética anómala en la encía.
Es decir, se denota un aspecto brillante y rojo purpúreo, que van dando lugar a la formación de depósitos duros con tonalidades amarillezcas o marrón. Asimismo, durante la rutina de limpieza, las zonas afectadas, sangran.
Ante estos síntomas, es imprescindible tomar medidas individuales, como mejorar la limpieza de los dientes con la técnica y los productos adecuados. Asimismo, escoger alimentos que favorecen la buena salud bucodental.
Pero la visita al odontólogo es imprescindible: el especialista, al examinar la encía y los dientes, podrá diagnosticar y determinar el tratamiento a seguir. Tras el diagnóstico, se realiza una limpieza dental completa para llevar a cabo el tratamiento, ya sin placa ni sarro.
Cuando no hay daños significativos en el soporte de los dientes, se recomienda generalmente hacerse una limpieza dental cada 3 meses. En casos avanzados, el especialista puede llevar a cabo una cirugía para limpiar en profundidad las bolsas formadas en la encía.
También puede llevarse a cabo para dar soporte a las piezas dentales más afectadas, o bien extraer aquellas que puedan empeorar el daño en otros dientes.
Coloquialmente conocida como "piorrea"; se trata de una enfermedad inflamatoria que se origina a causa de una bacteria. Si la enfermedad llega a estadios avanzados puede implicar la pérdida ósea.

Otros Problemas Dentales y su Relación con el Relieve
Los dientes también envejecen. Sin embargo, sí resulta preocupante cuando este envejecimiento se produce de forma prematura. Por este motivo, su daño tiene repercusiones tanto en la estética de tu sonrisa como en la funcionalidad de las piezas afectadas.
Tienden a ver reducida la longitud de sus piezas dentales. Y es que en casos más severos la dentina puede quedar expuesta, generando molestias derivadas de sensibilidad dental. En casos más severos, pueden producirse fracturas o pérdida de estructura dentaria.
Por último, el Colegio Profesional de Higienistas Dentales de Madrid distingue una última causa de abrasión dental relacionada con las prótesis dentales removibles. No esperes a que el desgaste esté muy avanzado.
Granitos en la Encía: Causas y Tratamiento
Si has notado un granito en la encía que no te duele, es normal que sientas inquietud. En primer lugar, ¡no entres en pánico! Un granito o protuberancia sin dolor en la encía no siempre es grave.
A veces se trata de algo benigno, como un pequeño fibroma (un crecimiento de tejido debido a irritación) o un quiste mucoso que podría desaparecer solo. Sin embargo, otras veces puede ser un signo de infección dental que, aunque no duela, necesita atención.
A continuación, te explicaré las causas más comunes de un bulto en la encía sin dolor, cómo identificarlas, y qué hacer en cada caso. Hablaremos de cuándo es necesario acudir al dentista, qué tratamientos existen y cómo prevenir futuros problemas.
Encontrar una protuberancia en la encía puede sorprenderte, sobre todo si no duele nada. Las causas posibles van desde las más inofensivas hasta algunas que requieren tratamiento.
Un fibroma oral es un bulto duro y redondeado que aparece por una irritación constante en la encía u otros tejidos de la boca. Por ejemplo, puede formarse un fibroma por el roce de una prótesis dental mal ajustada, de los brackets de ortodoncia, o simplemente por el hábito de morderse la mejilla o el labio repetidamente.
Este tipo de masa es de naturaleza benigna (no cancerosa). Suele ser pequeño (aunque puede crecer con el tiempo), firme al tacto y no cambia de color (permanece rosado como el tejido circundante). No provoca dolor, solo cierta molestia por su presencia. No, un fibroma en sí no es peligroso. Pero conviene que un dentista lo evalúe para confirmar el diagnóstico y descartar otras lesiones.
Cuando el origen de un bulto en la encía es una infección dental, hablamos de un absceso (a veces llamado flemón dental). Normalmente, un absceso dental causa dolor intenso, hinchazón e incluso fiebre. ¿Por qué a veces aparece un granito sin dolor entonces?
Esto ocurre cuando el absceso encuentra un camino de salida a través de la encía formando una fístula. La fístula es como un canalito por donde drena el pus. Al drenar, baja la presión en el tejido infectado y el dolor puede disminuir o desaparecer.
En estas situaciones verás una pequeña bola blanquecina o amarillenta en la encía (a menudo cerca de un diente en particular) que puede supurar un líquido de sabor amargo (pus). El granito suele ser blando al tacto, a veces cambia de tamaño (puede reventar y volver a llenarse), y puede que notes sabor desagradable o mal aliento.
Suele ubicarse cerca de un diente con historia de molestia, caries grande o tratamiento de conducto (endodoncia) previo. Es común en muelas muy picadas o incluso en un diente que tuvo un golpe. Puede serlo si no se trata. Un absceso dental crónico puede acabar destruyendo el hueso que sostiene al diente, causar la pérdida del diente e incluso dispersar la infección a otras áreas (provocando infecciones más serias en la mandíbula o en el cuerpo).
Un quiste mucoso oral, conocido como mucocele, es una lesión benigna llena de líquido mucoso. Aparece por la obstrucción de una glándula salival menor o por un mordisco/trauma en la zona que daña el conducto salival.
Es un bultito blando, translúcido o azulado, a veces de apariencia brillante. No duele, aunque podría haber ligera sensibilidad si crece mucho. Imagina una pequeña ampolla llena de líquido en la encía. No, en absoluto. Un mucocele es inofensivo y muchas veces desaparece por sí solo tras días o semanas. Sin embargo, si persiste por más de 2 semanas, crece demasiado o molesta al comer/hablar, conviene que lo evalúe el dentista.
Otra causa posible de un bulto indoloro es una infección de la encía en sí, no solo del diente. La gingivitis y la periodontitis (infecciones de las encías por acumulación de placa bacteriana y sarro) pueden producir abscesos periodontales. Un absceso periodontal es parecido al que produce una caries, pero el pus se origina en la encía alrededor de la raíz del diente. También puede drenar formando un granito blanquecino.
Además, infecciones por virus o hongos (como una herpetización en encías, aunque eso suele doler) o incluso una afta grande con inflamación alrededor podrían confundirse con un bulto.
Aunque es mucho menos frecuente, debo mencionarlo para ser completo: un bulto en la encía, indoloro o no, podría ser alguna lesión más seria. Por ejemplo, un tumor benigno diferente al fibroma, como un granuloma piógeno o un papiloma, puede aparecer en la encía. Estas lesiones a veces lucen como masas rojizas o violáceas que pueden sangrar con facilidad.
La posibilidad más preocupante, aunque muy rara, es un tumor maligno (cáncer oral) iniciándose en la encía. Un cáncer de encía en etapas iniciales podría manifestarse como un engrosamiento o bulto que no duele. Por fortuna, el cáncer de encía es poco común, especialmente si no tienes factores de riesgo (consumo de tabaco, alcohol en exceso, lesiones crónicas en la zona, etc.).
Aun así, como profesional te digo: cualquier lesión que no cicatriza en 2-3 semanas o que va aumentando debe ser evaluada. Si el dentista sospecha de algo fuera de lo común, te derivará a un especialista para una biopsia y descartar malignidad.
Ahora viene lo importante: ¿qué debes hacer tú como paciente? No lo ignores. Aunque no duela, observa el bulto de cerca. Mantén una higiene impecable. Sigue cepillándote suavemente esa zona después de cada comida, usa hilo dental (si el hilo pasa cerca sin causar dolor) y enjuague bucal antiséptico.
Una buena higiene ayuda a que cualquier pequeña infección local no empeore y facilita la curación de lesiones benignas. No lo revientes ni apliques objetos punzantes. Es muy tentador querer “explotar” la bolita como si fuera un granito de la piel, pero no lo hagas.
Apretar o pinchar el bulto en la encía puede empeorar la infección al empujar las bacterias más adentro o causar una herida. Remedios caseros con precaución. Algunos enjuagues tibios de agua con sal pueden ayudar a desinfectar ligeramente la zona y favorecer el drenaje si hay pus, aliviando la inflamación.
También se suele recomendar enjuagues suaves con agua y peróxido de hidrógeno al 50% (mezclado con agua a partes iguales) o aplicar un poco de gel de clorhexidina en la encía, si lo tienes a mano, para reducir bacterias. Estos son alivios temporales, no soluciones definitivas. Úsalos solo mientras esperas la consulta con el dentista, no más de unos días, y nunca en concentraciones altas que puedan quemar la mucosa.
Revisa tu boca completamente. A veces, al cepillarte o explorarte, puedes encontrar otras pistas: por ejemplo, una caries grande en el diente cercano al bulto, una prótesis dental que está rozando la encía, o algún resto de comida atorado (como una cáscara) que esté causando irritación localizada.
Observa la duración: Si el bultito desaparece por completo en uno o dos días, pudo haber sido algo pasajero (por ejemplo, una pequeña ampolla que ya drenó). Ante cualquier duda o síntoma nuevo, acude antes. No esperes a que algo que era indoloro se convierta en doloroso o se infecte más.
Si en algún momento el bulto crece rápidamente, empieza a doler, notas pus, mal sabor, inflamación alrededor o fiebre, llama a tu dentista de inmediato. No dejes pasar mucho tiempo. Un granito en la encía sin dolor que no se quita en un par de semanas merece una visita al dentista para un diagnóstico adecuado. Es mejor prevenir complicaciones que arrepentirse después.
El tratamiento va a depender completamente de la causa del bulto. Por eso recalcamos tanto la importancia de diagnosticar correctamente qué lo está originando.
Fibroma u otros bultos benignos: Se solucionan con una pequeña cirugía ambulatoria. El dentista o cirujano oral adormecerá la zona con anestesia local y recortará el tejido fibroso del bulto. Es un procedimiento rápido y generalmente curativo (no suele reproducirse si se elimina el factor irritante).
Absceso dental / flemón: Aquí el objetivo es drenar la infección y eliminar su origen. El dentista puede hacer una pequeña incisión en la encía para drenar el pus (o a veces el pus ya sale por la fístula). Seguramente te recetará antibióticos para controlar la infección bacteriana. Pero eso es solo el primer paso: luego hay que tratar el diente causante.
Si el absceso vino de una caries profunda, habrá que realizar una endodoncia (tratamiento de conducto) para limpiar la infección dentro de la raíz, o en casos muy avanzados, extraer el diente si está destruido. Si el origen fue periodontal (de la encía), se hará un curetaje o limpieza profunda de esa bolsa periodontal infectada. Cada caso se evalúa individualmente. Lo importante: resolver tanto el síntoma (bulto de pus) como la causa (diente o encía enfermos).
Quiste mucoso (mucocele): Si el mucocele no se va solo y está muy presente, el odontólogo puede extirparlo fácilmente. Se retira el saco mucoso y a veces la glándula salival implicada para que no reincida. Es una cirugía menor con anestesia local.
Enfermedad periodontal: En caso de abscesos por gingivitis/periodontitis, el tratamiento consiste en una limpieza profesional exhaustiva. Se eliminan las placas de sarro y bacterias bajo la encía (raspado y alisado radicular). Esto suele resolver la infección local. Adicionalmente, se pueden recetar enjuagues antibacterianos o antibiótico sistémico dependiendo de la severidad.
Lesiones sospechosas o inusuales: Si el dentista ve que el bulto tiene una apariencia atípica (por ejemplo, un crecimiento de tejido irregular, ulcerado, que sangra fácil), podría recomendar una biopsia. Esto implica tomar un pequeño fragmento del tejido bajo anestesia local y enviarlo al patólogo para análisis. Es la forma de descartar condiciones como lesiones pre-malignas o malignas.
| Causa del bulto | Características típicas | Tratamiento recomendado |
|---|---|---|
| Absceso dental (flemón) con fístula | Bulto blando con pus (punto blanco/amarillo), puede supurar líquido con mal sabor. A veces no duele por el drenaje, encía alrededor rojiza o hinchada. Suele asociarse a diente con caries profunda o infección. | Drenaje del absceso y antibiótico. Tratamiento del diente causante: endodoncia (si el diente es salvable) o extracción en casos extremos. Si es periodontal: limpieza profunda de encías. |
| Fibroma (lesión benigna) | Bulto duro y redondeado, de color rosado como la encía. Indoloro; molesta solo por su presencia. No supura ni cambia rápido de tamaño. Causado por irritación crónica (prótesis, brackets, mordeduras). | Extirpación quirúrgica ambulatoria (sencilla, con anestesia local) si crece o molesta. Eliminar el factor irritante (ajustar prótesis, evitar mordedura, etc.) para prevenir recidiva. |
| Quiste mucoso (mucocele) | Bultito blando, contenido líquido mucoso. Aspecto translúcido o azulado, puede cambiar de tamaño (a veces revienta y reaparece). No duele. Más frecuente en labio, pero posible en encía. | Puede reabsorberse espontáneamente en días/semanas. (Nota: Existen otras causas de bultos en encías - p. ej. quistes de erupción en niños, hiperplasias por ciertos medicamentos, etc. - pero son menos comunes. |
No siempre se pueden prevenir todas las condiciones, pero mantener una buena salud bucal reduce enormemente las probabilidades de desarrollar infecciones y otras lesiones en las encías.
- Higiene oral rigurosa: Cepíllate los dientes después de cada comida (al menos dos a tres veces al día) con una técnica adecuada. No olvides cepillar la línea de la encía y la lengua. Usa hilo dental diariamente para remover la placa y restos entre dientes donde el cepillo no llega. Completa tu rutina con un enjuague bucal antibacterial (por ejemplo, con clorhexidina en periodos cortos, o enjuagues con flúor para protección anticaries).
- Visitas periódicas al dentista: Acude a revisiones dentales al menos una vez al año (mejor si son dos). Tu dentista puede detectar caries ocultas o signos iniciales de enfermedad de encías antes de que causen un flemón o bulto.
- Protección ante irritaciones: Si usas prótesis removibles, asegúrate de que estén bien ajustadas; acude a tu dentista si te rozan o provocan úlceras en la encía (así evitas fibromas por prótesis mal ajustadas). Si estás en ortodoncia y algún bracket o alambre te hiere la encía, no dudes en comunicarlo a tu ortodoncista; mientras tanto, utiliza la cera de ortodoncia sobre el aparato para minimizar el trauma.
- Alimentación y hábitos saludables: Llevar una dieta equilibrada, rica en vitaminas y minerales, fortalece tus tejidos y sistema inmune, ayudando a combatir infecciones. Evita el exceso de azúcar (reduce el riesgo de caries y abscesos).
Siguiendo estos consejos, es menos probable que en el futuro te vuelvas a encontrar con sorpresas desagradables en tus encías.
Es muy poco probable. La mayoría de los bultos en encías se deben a causas benignas o infecciosas (fibromas, abscesos, quistes) y no a cáncer. El cáncer oral en encía existe, pero suele presentarse con otras señales (ulceraciones que no curan, zonas endurecidas, sangrado, cambios de color) y normalmente afecta a personas con factores de riesgo (grandes fumadores, por ejemplo). Si tu dentista sospecha algo serio, te indicará una biopsia para salir de dudas. Que no duela no significa que esté todo bien.
Muchas infecciones crónicas no duelen porque el cuerpo se ha adaptado (por ejemplo, drenando el pus). De hecho, un absceso con fístula puede no doler pero sigue siendo un foco infeccioso activo que hay que tratar. Mi consejo: ocúpate aunque no te duela. Preocuparnos de más no sirve, pero ocuparse (buscar la causa y tratarla) sí.
En resumen: observa la evolución unos días, pero si no desaparece pronto o si tienes cualquier sospecha, visita al dentista.